心源性晕厥临床诊断中应用动态心电图检查的意义分析
袁改利
(郑州大学附属郑州中心医院心肺功能科,河南郑州 450000)
晕厥是指一过性全脑血液低灌注导致的短暂意识丧失(Transient loss of consciousness,TLOC),特点为发生迅速、一过性、自限性并能够完全恢复[1]。心源性晕厥,是由于心输出量突然降低引起急性脑缺血发作而诱发的晕厥。严重者在晕厥发作时可导致猝死,是晕厥最严重的类型。多数心源性晕厥与体位无关,少有前驱症状,发作时可伴有发绀、呼吸困难、心律失常、心音微弱和相应的心电图异常。根据具体的病因一般会把晕厥分为两种,即心源性晕厥、非心源性晕厥,其中前者主要是指因为心脏方面的因素而造成的晕厥,发病率在占晕厥中约占9.0 %至34.0 %[2-3],此疾病以≥60岁者为高发群体。近年,此疾病的发病率也愈来愈高[4-5],再加上起病速度快,发作时间极短等,使得临床诊断工作更加困难[6]。若心源性晕厥为心律失常所致,心电监护或普通体表心电图可发现心律失常是快速性还是缓慢性,对明确诊断和治疗都极有价值。24 h动态心电图可发现某些相关的心律失常,并可判断心律失常与症状的关系以及鉴别晕厥的原因。我院选用了两种心电图检查,报告如下。
1 对象与方法
1.1对象 以随机抽样法选择130例于2018年1月至2019年12月入住我院的疑似心源性晕厥患者。其中,女性52例,男性78例;年龄为56~74岁,平均年龄65.75岁;病程为5 d~4.2年,平均病程7.24个月。130例入选患者按照心电图波动状况、症状把患者分成两组,即无晕厥组(n=70)、晕厥组(n=60)。入选标准:从检查前1周开始都已不再服用各种抗心律失常药。入选的条件:临床资料完善;>20岁;曾≥1次发生晕厥或黑朦;知晓并且自愿参与本次研究,签署知情同意书。排除标准:患有短暂性脑缺血、癫痫等;存在精神疾病,无法正常互动;同时存在恶性肿瘤以及关键脏器功能异常;依从性比较差。调查结果显示,两组受试者性别、年龄、病程比较差异均无统计学意义(P>0.05),具有可比性。
1.2方法 帮助全体研究对象取仰卧位,分别在其完成常规心电图检查之后再行动态心电图检查,监测选用的是中健科仪CR1304-C动态心电图监测系统,叮嘱患者及其家属做好生活日志的记录,记录晕厥出现的时间,持续监测24 h,完成监测后即可分析患者的心电图,将其分为无晕厥组与晕厥组。心源性晕厥的诊断标准:(1)任何体位均可发作,但平卧位发作者常提示心源性晕厥。(2)劳累或紧张等因素更易诱发。(3)前驱症状多不明显或有短暂的心悸、胸闷伴头昏等。(4)发作突然,症状轻重与心脏停止排血的时间长短有关,一般心脏停搏3~5 s,患者仅感全身无力、站立不稳、意识朦胧、头晕及眼前发黑;停搏5~15 s即意识丧失,伴有面色苍白、出冷汗、两眼发直,甚至癫痫样抽搐、极度呼吸困难和发绀,20~30 s后呼吸随之停止。(5)即时有相应的心电图改变(各种心律失常)。(6)常有心脏病史。

2 结果
2.1不同组别的动态心电图心律失常类型 在窦性停搏发生率方面,相较于晕厥组而言,无晕厥组相对较低,两组比较差异有统计学意义(P<0.05),见表1。
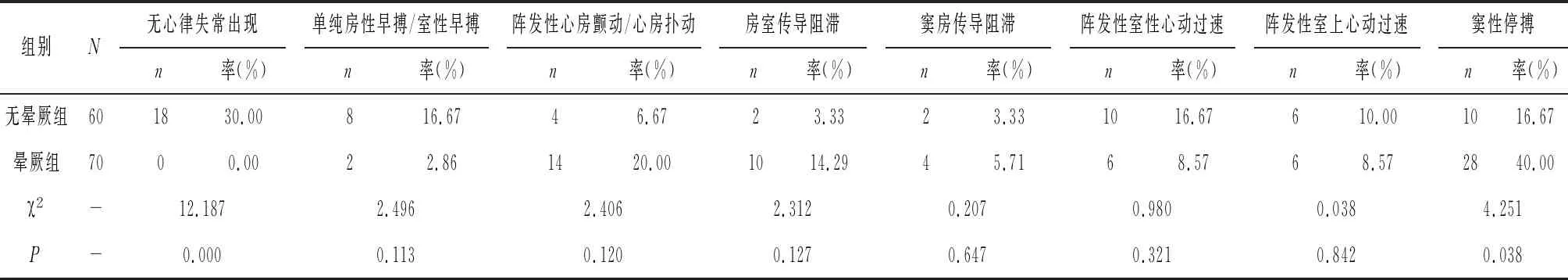
表1 不同组别的动态心电图心律失常类型(n/ %)
2.2对比不同组别患者的动态心电图R-R间期状况 在房室传导阻滞、阵发性心房颤动/心房扑动、窦性停搏R-R间期方面,相较于晕厥组而言,无晕厥组均相对较短,两组比较差异有统计学意义(P<0.05),见表2。

表2 对比不同组别患者的动态心电图R-R间期状况
3 讨论
血管疾病、心源性疾病等都易于引发晕厥,其中凶险程度最高的是心源性晕厥,患者的病情极其严重,而且预后通常都较差[7-8]。此疾病大多数是因为心脏排血量骤然降低造成脑缺血,从而导致晕厥,主要是因患者在保持直立体位的时候,受重力影响使得许多血液流进下肢,而心脏排血量以及回心血量都低于正常,使得脑灌注血量减少,脑部发生急性缺氧及缺血,从而引发此疾病,重者或许会猝死[9]。心源性晕厥为晕厥第2位常见原因,危险性最高、预后较差,心源性晕厥患者病死率为无晕厥患者病死率的2倍。因此,及时诊断对心源性晕厥的治疗及预后具有重要意义。为预防这一疾病严重后果的发生,要及早探寻出能够有效诊断及医治这一疾病的可行手段[10-12]。
现今,在临床中对心脏病进行诊断的时候一般都会选用心电图检查,然而因为心源性晕厥的发作时间比较短,再加上偶然性、无法预知性都比较强,采用常规心电图检查的成效不明显,无法及早得出有意义的诊断信息[13-15]。许多学者指出,当前对于这一疾病进行诊断只有一个途径,即在患者出现典型晕厥症状之时,及时对其心电图信息和心电波动状况加以获取。动态心电图是通过动态心电图仪在患者日常生活状态下连续24 h或更长时间记录其心电活动的全过程,为临床诊断、治疗及判断疗效提供重要的客观依据。相较来说,患者的心电活动状况可用动态心电图长时间的进行不间断地监测,而且可以使医生更全面地获悉患者的疾病情况,从而为临床诊断及评估提供支持和参考[16-18],而且易于操作、重复性强,所以将动态心电图检查应用于此疾病患者非常有意义。动态心电图能够连续长时间、全信息记录患者的心电信号,不影响患者日常生活,可反复进行,在不明原因晕厥诊断中被2018年ESC晕厥诊断与管理指南推荐为IIa类,是目前检出短暂性心律失常及心源性晕厥的最佳检测手段,早期进行动态心电图监测对于心源性晕厥诊疗具有重要临床指导价值。
本研究表明,动态心电图组心律失常检出率高于常规心电图组。相较于晕厥组而言,在窦性停搏发生率方面,无晕厥组相对较低;无晕厥组的房室传导阻滞、阵发性心房颤动/心房扑动、窦性停搏R-R间期均相对较短,可见24 h最长的R-R间期超过3 s的患者更易于出现心律失常[19-20]。所以,应将此类患者作为观察的关键对象,以防出现晕厥。笔者分析认为,在完整的心迷走神经功能期间,血压的变化被RR间期的方向性相似的变化所反映。因此,随着收缩压减小,RR间期也减小(HR增大)。从最小相位同步点(当心迷走神经压力反射失败时),相位方向相反。这意味着收缩压的降低与RR间期的增加有关,或者等效地说,收缩压的下降现在与HR的下降有关,这正是晕厥期间发生的情况。因此,尽管表面上看来,随着昏厥的临近,心迷走神经压力反射减弱,然后增加活动,但实际上,收缩压下降,RR间期增加,这与完整的心迷走神经压力反射的预期变化方向相反。这说明心迷走神经压力反射在昏厥前和昏厥时不再完整[21-23]。
研究表明,来自动脉或内脏机械感受器的神经信号,例如心脏左心室中的神经信号,可能在晕厥前传到大脑,并在晕厥的发病机制中起作用。中枢神经系统整合了动脉、压力反射、大脑、呼吸、机械感受器和容积信号,通过外周副交感神经传出和交感神经退出对生理变化作出反应,从而导致心动过缓和低血压[24-25]。因此,动作电位,脑血流量和RR间期似乎都受到呼吸的控制,它们在外周和中枢都受到了时间上的密切影响,最终导致意识丧失。事实上,在早期直立倾斜期间,晕厥患者和对照组之间没有明显的差异,只有在倾斜过程中随后发生心肺参数的变化和即将晕厥时才会变得明显。在心源性晕厥检出率方面,使用动态心电图比常规心电图检查更具优势,检出率相对较高[26]。患者出现晕厥与其具有重度心律失常之间存在一定的关联性,而且相对于无晕厥组来说,晕厥组患者各类心律失常的R-R间距都相对比较长,对比区别较大,认为用动态心电图监测心源性晕厥患者的效果较佳[27-28]。笔者分析认为,动态心电图可揭示运动性晕厥的病理机制,它可以通过记录晕厥的神经心源性原因而降低进一步的诊断警惕性。细微的左心室肥厚与运动员的生理性肥大有关,静息心电图中Ⅱ、Ⅲ、aVF、V5-V6的阴性T波为合格的非特异性。然而,T波变异性,即白天倒置的T波(主要是交感神经调制),然后在夜间睡眠时恢复正常(主要是副交感神经张力),这很可能是肥厚型心肌病初期的一个特定心电图图像。夜间持续的T波正常化实际上排除了新的心肌缺血。
综上所述,在心源性晕厥临床诊断中应用动态心电图检查的效果十分突出,有助于提高诊断效率。突然发生晕厥,或“跌落发作”,其可提示晕厥的心律失常原因,如果患者有反复的切分发作或有难以用抗惊厥疗法控制的癫痫发作,动态心电图监测则可显示这些预选患者的心律失常。

