单眼发作的原发性急性房角关闭双眼生物学参数差异
吴彦燕,徐建刚,陈子东,王静,邓铭杰,余敏斌,杨扬帆
(中山大学中山眼科中心,中山大学眼科学国家重点实验室,广州 510623)
青光眼是全球主要不可逆致盲眼病之一,亚洲国家原发性闭角型青光眼的发病率较西方国家更高[1]。在中国,虽然原发性开角型青光眼的发病率在逐渐升高,但原发性闭角型青光眼仍是常见的青光眼类型,女性的发病率是男性的近3倍,且老年人房角关闭的发病率较高[2]。原发性急性房角关闭(acute primary angle closure,APAC)是我国常见眼科急症之一,其急性发作时出现不同范围的房角关闭,以眼压大幅升高、眼睛剧烈疼痛为临床表现,若不及时处理,可造成不可逆的视功能损害。急性房角关闭可单眼发作、双眼先后发作或者双眼同时发作。患者往往具有眼轴短、前房浅的特点[3]。对于单眼发作的患者,一般认为其未发作眼在某个时期内出现同样的发作症状[4-5],而双眼先后发作的原因及机制仍不清楚。在临床工作中,有时发现患者发作眼的眼轴较未发作眼更长,晶状体相对位置(relative lens position,RLP)更靠前,其可能机制及意义值得进一步探讨。因此,本研究旨在研究单眼发作的APAC双眼的生物学参数差异,探讨单眼发作的APAC发生的危险因素及可能机制,以期为APAC的诊疗提供参考。
1 对象与方法
1.1 对象
回顾性分析2008年1月至2020年3月中山眼科中心青光眼科余敏斌医生医疗团队接诊的222例45岁以上单眼发作的APAC患者的双眼相关临床资料。其中男性患者63例,女性患者159例,年龄45~87(62.57±9.14)岁。纳入标准:1)单眼急性大发作,另眼无发作史,双眼未接受激光治疗,无眼部手术史;2)就诊时有至少2个以下症状:单侧眼痛、眼胀、雾视、视力下降、同侧头痛、恶心、呕吐;3)就诊时发作眼有至少2个以下体征:眼压升高[Goldmann压平眼压>35 mmHg(1 mmHg=0.133 kPa)]、角膜水肿、角膜色素性角膜后沉着物(keratic precipitate,KP)、浅前房、虹膜节段性萎缩、瞳孔中度散大、瞳孔对光反射消失、青光眼斑;4)另眼存在浅前房、房角狭窄的体征,但无眼压升高或青光眼性视神经损害。排除标准:1)继发性青光眼(外伤源性、晶状体源性等);2)双眼发作的急性房角关闭;3)慢性闭角型青光眼;4)另眼有发作史;5)独眼或合并其他眼部疾病;6)内眼手术史。
1.2 方法
1.2.1 一般资料采集
收集患者姓名、年龄、性别、病史及治疗经过等。
1.2.2 眼部生物学参数采集
采用眼科A 型超声(法国光太Aviso;探头11 mHz,患者仰卧位)测量患者双眼眼轴长度(axial length,AL)和晶状体厚度(lens thickness,LT)。采用超声生物显微镜(Ultrasound Biomicroscopy,UBM,天津索维SW-3200;探头50 Hz,患者仰卧位)于表面麻醉下测量患者双眼中央前房深度(anterior chamber depth,ACD)。测量后予以患者滴用硫酸新霉素滴眼液预防感染。
1.2.3 RLP 计算
RLP=(ACD+1/2 LT)/AL,数值越小表示RLP靠前。
1.3 统计学处理
采用SPSS 22.0软件进行数据分析。计量资料满足正态分布及方差齐性条件采用配对t检验分析,结果以均数±标准差()表示;不满足正态分布及方差齐性条件则采用秩和检验进行比较,结果以中位数表示。利用相关分析计算眼前节生物学参数与年龄的相关性,其中满足正态分布的数据应用线性相关进行分析,不满足正态分布则应用秩相关进行分析。P<0.05为差异有统计学意义。
2 结果
2.1 APAC 发作眼与未发作眼的生物学参数比较
APAC发作眼的ACD比未发作眼明显变浅(P <0.001),发作眼RLP数值较未发作眼小(P<0.001),而两组间AL、LT的差异无统计学意义(P>0.05,表1)。
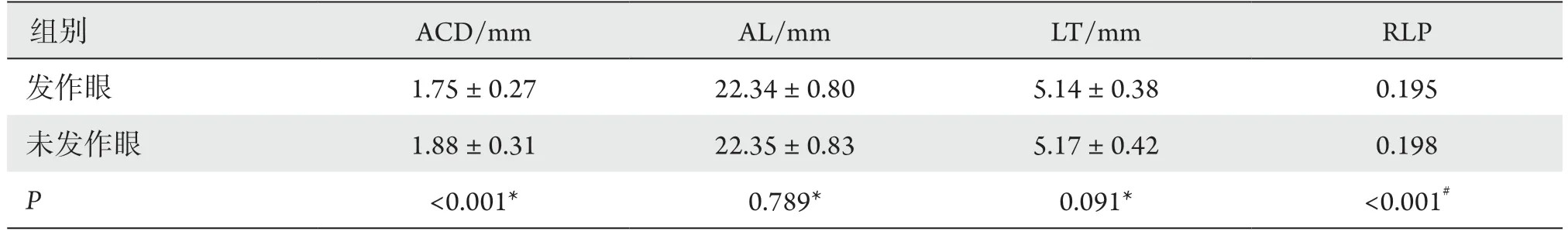
表1 APAC患者发作眼与未发作眼的生物学参数比较Table 1 Comparison of ocular biometric parameters between the APAC and the fellow eyes
2.2 不同发作年龄患者的眼部生物学参数比较
为比较不同发作年龄患者间的眼部生物学参数差异,按患者APAC发作年龄分为3个年龄段组(表2)。应用Levene检验及Kruskal-Wallis秩和检验对不同发作年龄段各组数据进行总体分布检验后发现:不同发作年龄段间发作眼与未发作眼LT总体分布差异无统计学意义(均P>0.05),而ACD、AL在不同发作年龄段之间的总体分布差异有统计学意义(均P<0.05)。进一步组间两两比较(表3)结果显示:发作年龄45~59岁的患者发作眼AL短于其他发作年龄段患者,同时其未发作眼AL也短于其他发作年龄段患者,差异有统计学意义(均P<0.001);发作年龄60~69岁与70岁以上的患者之间AL差异无统计学意义(均P>0.05)。各组ACD两两对比发现:发作年龄70岁以上患者的发作眼ACD浅于另外2个发作年龄段患者,差异有统计学意义(P=0.003,P<0.001),同时该组未发作眼ACD浅于发作年龄60~69岁患者,差异有统计学意义(P=0.006)。各组发作眼LT两两对比结果显示:LT平均值由小到大依次为45~59、60~69及70岁以上,差异无统计学意义(均P>0.05),各组未发作眼LT两两对比差异亦无统计学意义(均P>0.05)。各组Lowe系数两两对比结果显示:发作年龄为70岁以上的患者发作眼RLP小于其他发作年龄段患者,差异有统计学意义(P=0.015,P=0.031),同时该组患者未发作眼RLP小于发作年龄为60~69岁的患者,差异有统计学意义(P=0.021)。

表2 不同发作年龄APAC患者的双眼生物学参数Table 2 Ocular biometric parameters of APAC patients with different onset ages
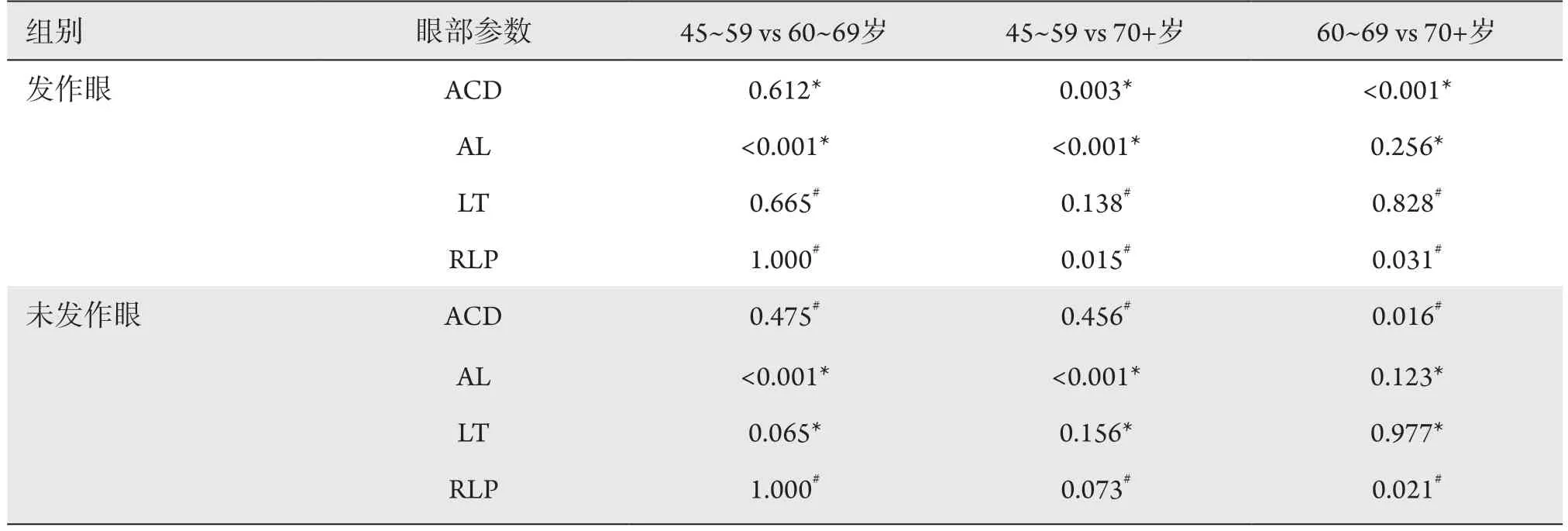
表3 不同发作年龄APAC患者的眼部生物学参数比较Table 3 Multiple comparison of ocular biometric parameters in APAC patients with different onset ages
2.3 不同性别患者的眼部生物学参数比较
按不同性别比较眼部生物学参数的差异,其中女性159例(72%),发作年龄(62.28±9.06)岁;男性63例(28%),发作年龄(63.30±9.37)岁。女性患者发作眼和未发作眼AL均短于男性患者,差异有统计学意义(均P<0.001)。女性发作眼ACD较男性发作眼ACD浅,差异无统计学意义(P=0.097);女性未发作眼ACD较男性未发作眼ACD浅,差异有统计学意义(P=0.031)。不论是发作眼还是未发作眼,不同性别患者LT和RLP值差异无统计学意义(均P >0.05,表4)。

表4 不同性别APAC患者的眼部生物学参数比较Table 4 Comparison of ocular biometric parameters between male and female APAC patients
2.4 双眼生物学参数与发作年龄的相关性分析
发作眼与未发作眼的AL和LT与发作年龄呈正相关,RLP与发作年龄呈负相关,发作眼ACD与发作年龄呈负相关,而未发作眼组ACD与发作年龄无相关性(表5)。
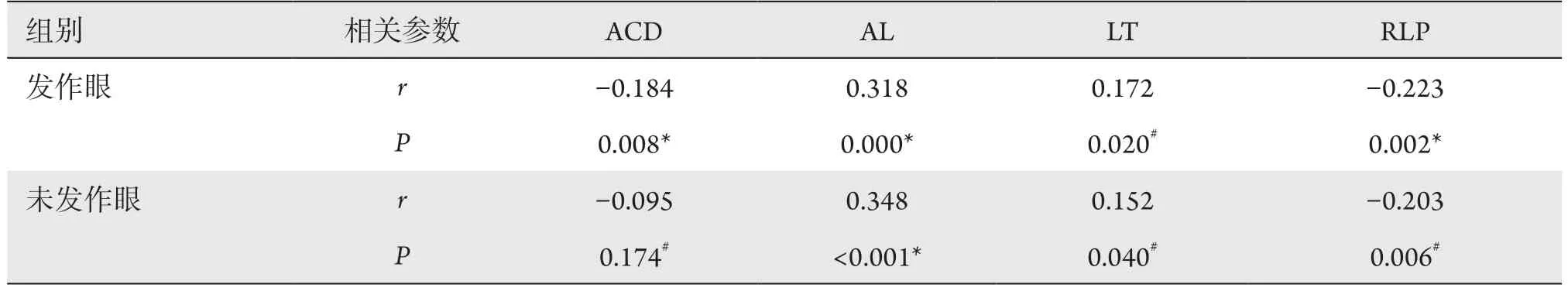
表5 APAC患者眼部生物学参数与发作年龄的相关性分析Table 5 Correlation analysis between ocular biometric parameters and onset age of APAC patients
3 讨论
与正常人眼相比,APAC患者的眼球解剖学特征,尤其是短眼轴、浅前房、LT增加以及晶状体位置相对前移等眼前节解剖学特征,是APAC发作的危险因素[3]。本研究通过对单眼发作的APAC患者双眼的生物学参数进行比较,探讨发作眼与未发作眼的眼前节生物学参数差异与房角关闭发作及其发作年龄的关系。
本研究中,各年龄段发作眼ACD、LT及RLP两两对比发现:70岁以上组与另外两组相比,ACD更浅、RLP更靠前,LT平均值由小到大依次为45~59、60~69及70岁以上年龄组,差异无统计学意义。发作眼ACD与发作年龄呈负相关,发作眼与未发作眼的LT均与发作年龄呈正相关,RLP与发作年龄呈负相关,可认为随着年龄增长,LT增加,RLP前移,并共同作用导致浅前房。基于印度中部农村地区人群的眼部生物学测量结果[6-8]显示:较大的LT与较大的年龄相关,ACD与LT、年龄呈显著负相关,提示在老年人群体中,晶状体增厚和前移可能是导致原发性闭角型青光眼发生概率增加的主要原因。
女性具有比男性更高的原发性闭角型青光眼发病率[2]。本研究中,女性患者占72%,约为男性患者的2.5倍。Zhong等[9]对既往4年接诊的APAC患者进行统计亦发现:女性患者与男性患者比例高达3.15:1。本研究按性别分组对比发现:女性发作眼与未发作眼眼轴均较男性短;女性发作眼ACD较男性发作眼ACD浅,但差异无统计学意义;女性未发作眼ACD也较男性未发作眼ACD浅。印度中部基于农村地区人群的眼部检查与基于中国北方人口的北京眼研究[8,10]均显示:浅前房与女性性别相关(P<0.001),单因素分析发现男性ACD较女性深(P<0.001)。这两个研究均显示女性前房较浅的结果,与本研究结果较为一致,但本研究同时发现:女性发作眼与未发作眼AL均分别较男性对应眼短,这或许也增加了女性原发性闭角型青光眼的发病率。
通常认为,较短的眼轴、较厚的晶状体是APAC发作的危险因素[11-12]。泰国一项基于71例单眼发作的APAC患者[年龄(63.3±7.5)岁]的研究[13]显示:单侧APAC患者发作眼AL为(22.6±1.0) mm,未发作眼AL为(22.5±0.9) mm (P=0.27)。伊朗一项基于青光眼门诊患者中单眼发作的APAC患者的研究[14]显示:APAC患者发作眼与未发作眼AL分别为(21.84±1.17) mm和(21.69±1.13) mm(P=0.49),LT分别为(5.1±0.3) mm和(5.0±0.6) mm(P=0.30)。来自新加坡的一项研究[15]显示:APAC患者发作眼与未发作眼AL分别为(21.86±0.92) mm和(21.97±0.86) mm (P=0.05),LT分别为(5.01±0.69) mm和(5.13±0.53) mm (P=0.11)。本研究中,APAC患者发作眼与未发作眼AL分别为(22.34±0.80) mm和(22.35±0.83) mm (P=0.789),LT分别为(5.14±0.38) mm和(5.17±0.42) mm (P=0.091)。3项研究均未体现出APAC患者发作眼与未发作眼之间AL和LT的差异性。本单位Huang等[16]对单侧慢性闭角型青光眼患者的双眼测量亦未体现出患眼与对侧眼之间AL、LT的差异性(P=0.303),从而认为AL与LT非闭角型青光眼发展的决定因素。本研究进一步对不同年龄段发作眼AL两两对比发现:45~59、60~69及70岁以上患者的AL分别为(22.01±0.86) mm、(22.46±0.72) mm和(22.61±0.71) mm,发作年龄45~59岁组患者的AL最短(均P<0.001),同时其未发作眼AL也短于其他发作年龄段患者,差异有统计学意义(均P<0.001),即APAC发作时年龄较小的患者眼轴较短。发作年龄为60~69岁与70岁以上患者之间AL对比差异无统计学意义(P>0.05)。与年龄的相关性分析显示,APAC患者发作眼与未发作眼AL均与发作年龄呈正相关,提示眼轴越短则相对发作年龄越早。同时,在对男性患者进行发作年龄分组发现,70岁以上组发作眼AL较短(P=0.041)。以上结果提示:短眼轴是不同个体APAC发作的重要危险因素[14],而LT及RLP是高龄人群APAC发作的危险因素。
以往研究[5]认为,浅前房是原发性房角关闭和原发性闭角型青光眼的高危因素。本研究中APAC患者发作眼的ACD比未发作眼浅。伊朗另一项基于54个单眼发作APAC患者的研究[17]显示:APAC发作眼ACD为(1.800±0.235) mm,未发作眼ACD为(1.937±0.199) mm,差异具有统计学意义(P<0.001)。泰国一项研究[13]发现:APAC发作眼ACD为(1.8±0.3)mm,未发作眼ACD 为(2.1±0.4) mm,两者差异具有统计学意义(P<0.001)。这2项研究中APAC患者发作眼和未发作眼的ACD均比本研究患者深,但发作眼ACD与未发作眼ACD相比均较浅。另一方面,泰国的研究[13]对单眼发作的APAC患者的RLP进行测量计算发现:APAC发作眼RLP’(RLP’=RLP×10)较未发作眼靠前(P<0.001),发作眼RLP’为1.9±0.2,未发作眼RLP’为2.0±0.1。Wang等[18]对131例单眼发作的APAC患者进行A超测量并计算RLP发现:APAC发作眼RLP’(RLP’=RLP×10)为2.12±0.13,未发作眼RLP’为2.17±0.11,认为APAC发作眼的RLP靠前,与未发作眼相比其眼前节更为拥挤。本研究222例APAC患者[年龄(62.57±9.14)岁]发作眼RLP为0.194±0.012,未发作眼RLP为0.200±0.013(P<0.001),与泰国及Wang等的研究结果一致,均显示APAC发作眼RLP较未发作眼靠前。此外,与年龄的相关性分析发现,发作眼ACD与发作年龄呈负相关(P=0.008),且70岁以上年龄组与年龄较小的两组相比ACD更浅、RLP更靠前(均P<0.05)。
综上所述,对于不同个体,短眼轴是APAC发作的重要危险因素。晶状体位置靠前和浅前房可能是APAC发作的重要危险因素。在排除了继发因素之后,双眼之间RLP和ACD差异对APAC发作有重要的参考意义。对于高龄人群,晶状体增厚和前移是导致原发性闭角型青光眼发生概率增加的主要原因。女性与APAC发作的相关性较强。

