超声自动功能成像在急性轻症川崎病诊断中的临床价值
姜 杰,张平洋,冉 红,李 林,李 妙,江业慧
川崎病(KD)是我国婴幼儿期常见的获得性心脏疾病之一[1],是一种急性发热出疹性疾病,主要病理特点为全身血管炎性病变,常使心包、心肌、心瓣膜受累,损伤心肌功能[2]。研究显示,有 50.77%以上的川崎病患儿在急性期出现心脏损害,导致心肌超微结构的病理性改变,但早期并不出现临床症状,随着病情延续心肌逐步出现器质性病变[3]。因而,早期评估心肌功能对防治心血管并发症,改善患儿预后具有重要意义[4]。超声自动功能成像(AFI)是基于二维斑点追踪成像技术的一种快速简便的成像和分析技术,可以快捷分析获得左室各节段的纵向应变数据及牛眼图[5],本研究采用AFI观察急性川崎病患儿左室心肌力学改变的特点,探讨其在川崎病早期诊治中的临床价值。
1 资料与方法
1.1 一般资料 选取2015年1月—2019年8月南京医科大学附属南京医院收治的34例急性轻症川崎病患儿为川崎病组,其中男18例,女16例;年龄1~5岁;冠状动脉增宽11例,冠状动脉瘤样扩张4例,均不合并心室扩大、明显室壁运动异常、心律失常等,左室射血分数(LVEF)>55%。川崎病诊断参照2002年日本川崎病研究委员会修订的第5版诊断标准[6],患儿家属知情同意并签署知情同意书。同时选取30例2~5岁发热患儿作为对照组,其中男16例,女14例,入选标准:发热,但窦性心律,心律齐,血压正常,无心血管病史,经超声、心电图及生化检查等结果均未发现明显心肺疾患(包括排除川崎病)。本研究经我院伦理委员会批准。
1.2 方法
1.2.1 常规超声心动图检查 利用GE Vivid E95彩色超声诊断仪,M5S探头(频率1~4.5 MHz)和6 S探头(频率2.7~8.0 MHz),70~80帧/s,仪器内置AFI分析软件。检查时,嘱受检者左侧卧位,平静呼吸,连接心电图,首先进行常规超声心动图检查,采集左室长轴切面M型超声图像,检测左室舒张末期内径(LVEDD)、左室短轴缩短率(FS)、LVEF、每搏量(SV),并计算心排血量(CO)。常规检查完成后,分别获取3~5个连续心动周期的心尖四腔心、两腔心、心尖左心室长轴切面的二维灰阶动态图像及左室心尖五腔观采集的主动脉血流频谱静态图像,存储图像,以备分析[5]。
1.2.2 图像分析 首先,以主动脉频谱确定主动脉瓣关闭时间点,对左室心尖长轴观动态图像进行分析。在心尖左心室长轴切面动态图像AFI模式下,按照提示依次选取二尖瓣两侧瓣环点和心尖点三点心内膜,自动程序显示心内膜轮廓,必要时亦可辅以手动微调,使宽度与心肌厚度基本一致,此后系统自动分析得出追踪结果,然后同样对心尖四腔心和两腔心的动态图像进行分析,程序自动分析获得所有受检者收缩期左室长轴应变及其牛眼图,测量左室壁各节段长轴收缩期峰值应变(longitudinal peak systolic strain,LPSS)、整体长轴收缩峰值应变(GLPS)。1例对照组患儿AFI提示左室心肌整体应变正常(见图1)。

图1 1例对照组患儿AFI结果 (AFI提示左室心肌整体应变正常,左室GLPS=-21.2%)
1.2.3 重复性检验 随机选取川崎病组和对照组各10例患儿,由两名同年资有经验的医生,在不知道受检者病情和检查结果的情况下完成。两名检查者分别对每个受检者测量2次,然后对同一检查者的2次测量结果和不同检查者的测量结果进行重复性检验和差异性分析。
1.2.4 血生化指标检测 所有研究对象于超声检测的当日清晨,抽取空腹周围静脉血2 mL,所有标本采集后1 h内分离血清,采用Vidas-Blue全自动荧光免疫分析仪及其配套原装试剂检测血清超敏心肌钙蛋白I(hs-cTnI)、血浆N末端B型钠尿肽前体(NT-proBNP)水平,同期采血样检测血白细胞计数、血细胞沉降率(ESR)、C反应蛋白(CRP)。

2 结 果
2.1 川崎病组与对照组心脏超声指标、血生化指标比较 川崎病组与对照组LVEDD、LVEF、FS、SV、CO以及WBC、ESR、CRP、NT-proBNP比较差异均无统计学意义(P>0.05),川崎病组与对照组hs-cTnI、GLPS比较差异有统计学意义(P<0.05)。详见表1。

表1 川崎病组与对照组心脏超声指标、血液检测指标比较(±s)
2.2 川崎病组与对照组间左室壁各节段心肌长轴应变及比较 与对照组比较,川崎病组患儿大部分左室节段的LPSS绝对值明显降低,各节段累及程度并无明显不同,但正常左室壁心肌应变由基底段向心尖段逐渐增大的趋势消失。详见图2及表2。
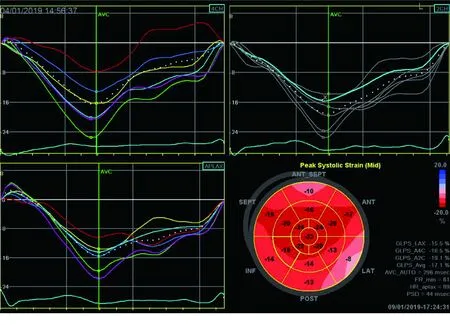
图2 1例川崎病组患儿AFI结果 (AFI显示左室部分心肌应变明显降低,GLPS=-17.1%)

表2 川崎病组与对照组左室壁各节段LPSS比较(±s) 单位:%
2.3 冠状动脉扩张与冠状动脉未扩张患儿超声参数和血生化指标比较 川崎病组冠状动脉扩张患儿15例,冠状动脉未扩张患儿19例。冠状动脉扩张组GLPS绝对值较冠状动脉未扩张组明显降低(P<0.05),hs-cTnI较冠状动脉未扩张组明显升高(P<0.05),而其他超声参数、血生化指标比较差异均无统计学意义(P>0.05)。详见表3。

表3 冠状动脉扩张组与冠状动脉未扩张组超声参数和血生化指标比较(±s)
2.4 Spearman相关性分析 结果显示,川崎病患儿GLPS与LVEF、FS、SV、CO均呈正相关(r值分别为0.41,0.32,0.28,0.38,P均<0.05),GLPS与hs-CTnI呈负相关(r=-0.62,P<0.05),GLPS与LVEDD、NT-proBNP、WBC、ESR、CRP无明显相关性(P>0.05)。受试者工作特征曲线(ROC)显示,GLPS绝对值小于17.15%评价心肌受损的敏感度为90%,特异度为86%,曲线下面积为0.89。详见图3。
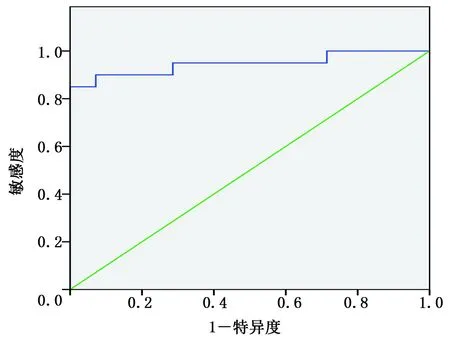
图3 GLPS评价川崎病患儿心肌受损的ROC曲线分析
2.5 重复性检验 两名同年资有经验的医生随机选取川崎病组和对照组各10例患儿所测的LPSS比较差异无统计学意义(P>0.05),对同一检查者的2次测量的LPSS比较差异无统计学意义(P>0.05)。
3 讨 论
川崎病在急性发热期的病理特征主要是累及全身中等大小的动脉和多个器官组织的全身性炎症反应[7],研究显示,相对于经常在发热10 d后发生的冠状动脉血管炎乃至冠状动脉瘤而言,心肌炎是川崎病最早出现的特征,可在发病急性期较早出现[8-9]。2017年美国超声心动图学会(ASE)指南指出:超声心动图可较准确、快速判断急性期川崎病患儿心脏受累情况,确诊不完全川崎病者,指导临床医师治疗和随访,甚至在患儿长期管理过程中, 常规或者结合负荷超声心动图可评估患儿冠状动脉病变转归[7]。但事实上,可能与心肌受损及炎性程度和范围有关,轻症患儿早期并不一定出现临床症状,常规超声心动图也不一定有异常发现[10],应用二维超声心动图检查在第 3 周对冠状动脉扩张的检出率最高[11],并不能早期诊断,负荷超声心动图在儿童应用也常受限制。因此,探索超声早期、准确评判川崎病患儿心肌损害的新途径非常必要。
心室壁由心内膜、心肌层和心外膜3层构成,其中心肌层是构成心室壁的主体。心肌层主要由心肌细胞组成,分为内、中、外3层,心肌纤维3层的走行方向分别为浅层斜行、中层环形、深层纵行,心内膜下的心肌纤维主要为纵向排列,临床病变(如缺血)常首先累及心内膜下心肌,导致心肌纵向应变的下降[12]。AFI是基于二维斑点追踪成像的快速简便的分析技术,无角度依赖性,操作简便,重复性好,可提供心肌组织应变牛眼图,用不同颜色标识左心室阶段应变大小,直观地反映左心室室壁节段的收缩功能变化,对评价室壁运动异常有很大优势,尤其LPSS可发现常规超声心动图不能敏感反映的心肌早期损害。
本研究发现,川崎病组与对照组LVEDD、FS、LVEF、SV、CO比较差异均无统计学意义,但川崎病组GLPS绝对值、左室壁大部分节段的LPSS绝对值均较对照组明显降低,这与李蔚等[13-14]研究结果相符合,表明急性轻症川崎病患儿虽然左室大小、容积及整体收缩功能尚未见明显受损,但与临床有发热的患儿比较,左室心肌的纵向应变已经下降,这是因为无论是否合并冠状动脉损伤,绝大部分患儿均存在不同程度的细胞浸润等心肌结构异常病理改变[15],而基于AFI的心肌应变可反映这些早期改变。虽然川崎病组与对照组患儿ESR、WBC及CRP均高于正常值,但两组比较差异并无统计学意义,提示这些改变多是由于发热、一般炎性反应等所致,并非川崎病特异性变化。
目前,有关川崎病及其并发冠状动脉病变的发病机制尚不完全清楚。本研究表明,与冠状动脉未扩张的川崎病患儿比较,冠状动脉扩张患儿的GLPS绝对值明显降低,这与王韧健等[16]的研究结果相似。本研究还进一步证实,冠状动脉扩张较冠状动脉未扩张患儿血hs-cTnI增高,而其他超声参数及血生化指标与冠状动脉未扩张患儿比较差异均无统计学意义(P>0.05)。相关分析显示,GLPS与FS、LVEF、SV、CO呈正相关,而与血hs-cTnI呈负相关。肌钙蛋白I大部分以结构蛋白形式固定于肌原纤维上,为不可溶性,只在心肌细胞因缺血、缺氧等原因发生变性、坏死时,肌钙蛋白I才会通过破损的心肌细胞膜弥散进入细胞间质,随后进入血液中。因此,本研究结果表明,急性期轻症川崎病患儿冠状动脉受累及后心脏损害明显加重,心肌纵向应变可以较准确反映。NT-proBNP 是脑钠肽在脑钠肽前体蛋白酶的作用下裂解的产物,血浆NT-proBNP水平升高可作为早期川崎病的特异性指标,有利于协助其早期诊断,甚至可早期预测冠状动脉损害[17]。但本研究中NT-proBNP并非如此。这可能是因为尽管血hs-cTnI、肌酸激酶同工酶(CK-MB)是目前临床较为广泛运用的判定心肌损害的生化指标,但是,临床应用经常受到病人病程时间窗、心肌炎性改变程度等影响的限制[18-19]。川崎病早期难以诊断与医生经验及川崎病的诊断条件早期往往不能同时出现[7,9]等因素有关,因此,本研究将超声新技术结合血生化指标检测联合应用应该能够为急性轻症川崎病的早期诊断提供帮助。
本研究的局限性在于以2D-STI为基础的AFI测量不仅要求图像质量高,心内膜辨识清晰,而且对图像采集的帧频也要求高,在川崎病急性期患儿发热心率加快时图像采集的准确性会受到一定程度上的限制,相信随着超声显像技术的进一步发展会得到不断改善。急性轻症川崎病左室心肌力学改变有一定的特征性,AFI能较敏感地反映病人早期左室心肌力学及功能变化,可作为川崎病的早期诊断的辅助手段。

