动脉内机械取栓治疗急性后循环缺血性脑卒中临床效果及预后影响因素分析
李卓卫
广东省佛山市南海区人民医院神经内科,广东佛山 528200
急性缺血性脑卒中(Acute ischemic stroke,AIS)是临床常见的脑血管疾病,具有高发病率、高死亡率及高致残率的特点[1]。其中急性后循环缺血性脑卒中在AIS中的占比约为20%[2]。影像学检查分析显示AIS患者缺血半暗带脑组织尚未完全坏死,及时恢复血供能挽救半暗带脑组织的可逆性损伤[3]。溶栓治疗是AIS治疗的重要方法,但其有严格的时间窗限制,且对大血管梗死的溶栓效果不够理想[4]。而机械取栓治疗是一种新型的血管内介入治疗方式,能通过机械取栓的方式去除血栓,再通闭塞血管。既往研究显示[5],动脉内机械取栓对急性前循环缺血性脑卒中具有较高的血管再通率。但是前循环和后循环血管解剖存在一定的差异,目前关于急性后循环缺血性脑卒中应用机械取栓治疗的疗效和预后情况的相关研究不多。本研究对动脉内机械取栓治疗急性后循环缺血性脑卒中临床效果进行了探讨,并分析其预后影响因素。
1 资料与方法
1.1 一般资料
将2018年1月至2020年12月佛山市南海区人民医院神经内科收治的58例急性后循环缺血性脑卒中患者为研究对象,其中男33例,女25例,年龄50~85岁,平均(58.8±6.2)岁,发病到入院时间为 0.5~ 18.7 h,平均(6.5±2.1)h,脑卒中量表(NIHSS)评分为5~30分,平均(14.1±2.5)分。
纳入标准:①经临床诊断为急性后循环缺血性脑卒中[6],行动脉内机械取栓治疗;②年龄>18岁;③NIHSS[7]评分>3分;④患者或家属同意参与研究。排除标准:①存在脑出血;②存在颅内肿瘤疾病或者血管畸形;③有凝血障碍等血液系统疾病;④患者及家属不同意。
根据改良Rankin量表(Modified Rankin Scale,mRS)[8]评定的患者术后3个月的预后情况,并根据患者预后情况将患者分为预后良好组(n=32,mRS≤2分)和预后不良组(n=26,mRS>2分)。
1.2 方法
所有患者在急诊确定为急性脑卒中进入绿道后,给予指尖血糖、心电图、头颅CT和CTA,排除脑出血,明确大血管狭窄或闭塞,对于时间窗内符合静脉溶栓的患者,予以静脉注射重组组织型纤溶酶原激活剂(Recombinant tissue plasminogen activator,rt-PA)治疗,并桥接取栓治疗。治疗时,患者取仰卧位,局部麻醉或全身麻醉下进行。在西门子公司的Artis Zeego型血管造影机引导下先用改良Seldinger技术进行股动脉穿刺,置入6~8 F导管鞘进行脑血管造影检查,观察闭塞血管的具体位置、长度以及侧支循环代偿等病变详细情况。在导丝引导下置入CAT-6远端通路导管、PRO-18微导管,并沿着导管将Travo支架缓慢放入闭塞的病变位置,确认位置适宜后打开Travo支架,恢复血流并静待5 min左右,即可小心的回拉支架以取出血栓。取出后再次进行血管造影检查,观察血流的改善情况,若无明显改善,则可重复进行取栓治疗。在术后常规进行营养神经、血压管理、抗血小板等处理。
1.3 观察指标及评价标准
①运用改良脑梗死溶栓血流分级系统(Modified Thrombolysis in Cerebral Infarction Score,mTICI)[9]评估患者的临床疗效,统计血管再通成功率和相关并发症情况。其中mTICI≥2b级即可视为血管再通成功。②统计所有患者的性别、年龄、基础病、吸烟史、发病至手术时间、术前NIHSS评分、术前后循环阿尔伯塔卒中项目早期CT评分(Alberta Stroke Program Early CT Score of the Posterior circulation,pc-ASPECTS)、血栓段长度、取栓次数、穿刺至血管再通用时以及血管再通分级等资料,比较分析预后良好组和预后不良组患者的相关资料,并对急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后不良的影响因素进行单因素和多因素分析。
1.4 统计学处理
将研究数据输入SPSS 20.0统计学软件进行分析,计量资料以()表示,组间比较采用t检验,计数资料以[n(%)]表示,采用χ2检验或秩和检验,用logistic多因素回归分析急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后不良的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 急性后循环缺血性脑卒中患者动脉内机械取栓治疗的疗效分析
58例急性后循环缺血性脑卒中患者的动脉内机械取栓治疗中取栓次数在1~4次,平均(2.2±0.5)次,治疗后血管再通成功率为93.10%(54/58),其中mTICI 3级29例,mTICI 2b级25例,mTICI 2a级4例。58例患者中出现缺血再灌注损伤3例、脑血管痉挛2例、血管夹层及穿刺部位血肿各1例,并发症总发生率为12.06%(7/58)。
2.2 两组不同预后患者的相关资料比较
两组患者的合并高血压、发病至手术时间、术前NIHSS评分、血栓段长度、术前pc-ASPECTS评分以及血管再通分级比较,差异有统计学意义(P<0.05)。其他资料比较,差异无统计学意义(P>0.05)。见表1。
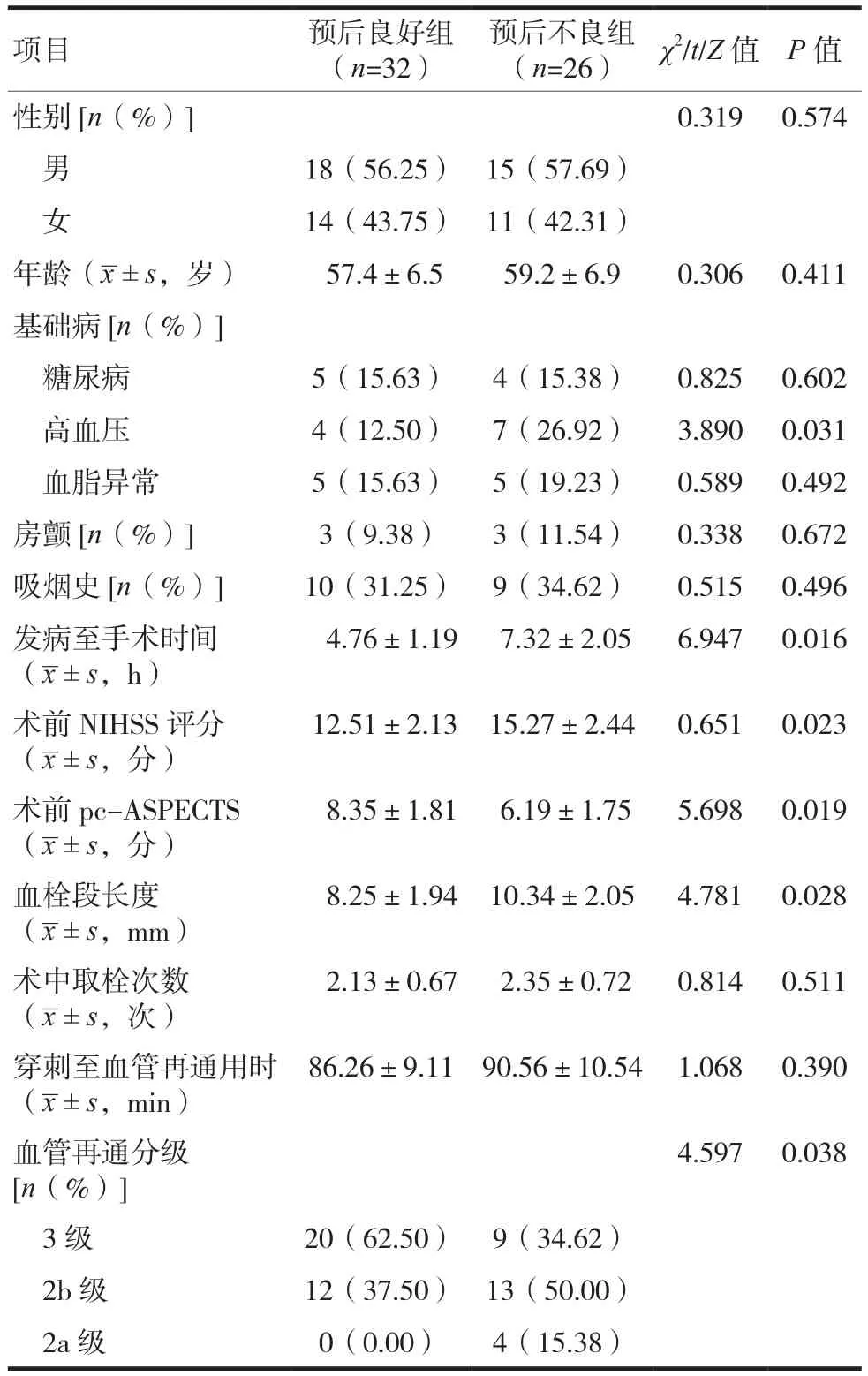
表1 两组不同预后患者的相关资料比较
2.3 急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后影响因素的logistic回归分析
多因素logistic回归分析显示,发病至手术时间延长、术前高NIHSS评分、低pc-ASPECTS评分以及血管再通分级低是急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后不良的危险因素。见表2。
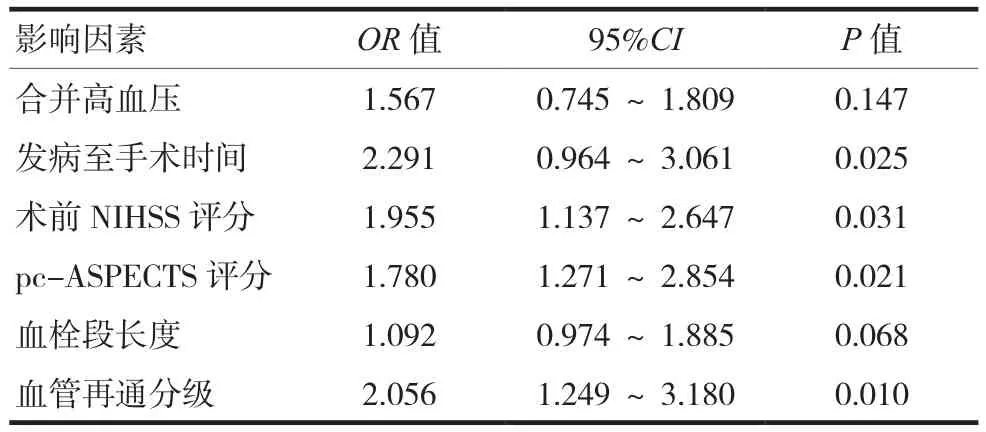
表2 急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后影响因素的logistic回归分析
3 讨论
机械取栓治疗通过在血栓位置放入取栓支架,将血栓拖拽运送至血管外,解除血管闭塞或狭窄。与静脉溶栓相比,见效更快,且对于治疗时间窗的要求没有那么严格。既往研究显示机械取栓治疗能提高前循环脑卒中患者闭塞血管的短期再通率,尤其对于大血管闭塞的应用效果明显。而在急性后循环缺血性脑卒中患者中,常规静脉溶栓的血管再通率仅在50%左右[10]。本研究对机械取栓治疗急性后循环缺血性脑卒中效果进行了探讨,结果显示58例患者动脉内机械取栓治疗的血管再通成功率为93.10%,其中32例(55.17%)患者预后良好。这与李青松等[11]的研究结果相近,显示动脉内机械取栓治疗的血管再通率较高,效果显著。急性后循环缺血性脑卒中患者取栓治疗后的预后情况是临床关注的重点问题之一,本研究对其预后的相关影响因素进行了探讨,结果显示发病至手术时间延长、术前高NIHSS评分、低pc-ASPECTS评分以及血管再通分级低是急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后不良的危险因素。随着发病至手术时间的延长,颅内压持续升高,患者缺血性卒中造成的脑组织损伤越重,因此预后不佳[12]。而术前NIHSS评分反映的是神经功能损伤程度,pc-ASPECTS评分是评估后循环脑梗死面积的指标,神经功能损伤程度重,后循环脑梗死面积大,则患者的预后不理想,提示术前NIHSS评分和pc-ASPECTS评分可作为急性后循环缺血性脑卒中患者取栓治疗预后的预测指标之一,同时这一结果也再次验证了AIS患者手术治疗时效的重要性[13]。临床治疗中需不断优化完善AIS的诊疗流程,提高救治效率,促使患者尽早进行取栓治疗,以预防脑组织的进一步损伤,从而改善患者预后。而血管再通决定了缺血性脑组织的再灌注情况,血管再通的等级越高,则血流再灌注情况越好,也意味着缺血半暗带神经元可逆性损伤的恢复概率越大[14]。本研究也显示良好的血管再通分级是患者预后的保护因素,与李作鹏等[15]研究结果相符,故而医师在临床治疗中需提升自身的取栓手术操作技能水平,以获得更好的血管再通效果,促进患者神经功能的恢复。不过本研究中纳入的患者样本量较少,因此可能造成结果存在一定的偏差,且本研究中未对阻塞血管的直径、血栓的病理性质等资料进行纳入分析,对患者预后影响因素考虑的不够全面,后续还要扩大样本量对动脉内机械取栓治疗预后的影响因素进行深入全面的探讨。
综上所述,急性后循环缺血性脑卒中采用动脉内机械取栓治疗具有较高的血管再通率,发病至手术时间延长、术前高NIHSS评分、低pc-ASPECTS评分以及血管再通分级低是急性后循环缺血性脑卒中患者动脉内机械取栓治疗预后不良的危险因素。

