芦可替尼对骨髓增殖性肿瘤患者PD-1/PD-L1及Treg细胞水平的影响*
成志勇,付建珠,张丽军,齐林,张朝,王亚丽,王素云
071000 河北 保定,保定市第一医院 血液内科 (成志勇、付建珠、张丽军、张朝、王亚丽);067000 河北 承德,承德医学院 研究生院 (张丽军、齐林);518000广东 深圳,深圳市龙华区中心医院 血液科(王素云)
骨髓增殖性肿瘤(myeloproliferative neoplasms,MPNs)是一组起源于骨髓造血干细胞的恶性血液系统克隆性疾病,表现为骨髓存在一系或多系造血细胞异常增殖,主要包括真性红细胞增多症、原发性骨髓纤维化(primary myelofibrosis,PMF)及原发性血小板增多症(essential thrombocythemia,ET)等。大部分MPN患者都携带有JAK2、MPL、钙网蛋白等基因突变[1-2]。
程序性死亡受体-1(programmed death-1,PD-1),又称CD279,主要表达于活化的T淋巴细胞、B淋巴细胞、自然性杀伤细胞,其介导的抑制信号在肿瘤免疫、移植免疫、自身免疫及感染免疫等多方面发挥重要的负性调节作用[3]。程序性死亡配体-1(programmed death-ligand 1,PD-L1)又称CD274,作为PD-1的配体,其主要表达于抗原递呈细胞及肿瘤细胞[4]。在生理条件下PD-1通过T细胞受体TCR(T cell receptor)识别抗原,调控机体的免疫应答,同时调节外周组织T细胞的功能。PD-1与其配体PD-L1相互结合后,通过招募蛋白酪氨酸磷酸酶(src homology region 2 domain-containing phosphatase,SHP)1和SHP-2,产生抑制信号,进而抑制PI3K/Akt通路的磷酸化及雷帕霉素靶蛋白和细胞外信号调节激酶2的活化,促进CD4+Foxp3-T细胞向CD4+Foxp3+T细胞分化[5]。调节性T细胞(regulatory T cells,Treg)是具有免疫抑制功能的T淋巴细胞,CD4+Treg主要通过抑制自身反应性T细胞发挥负性调控免疫系统作用[6]。
作为一种选择性JAK1/2抑制剂,芦可替尼(ruxolitinib)目前临床用于治疗中高危骨髓纤维化以及部分对羟基脲不能耐受或耐药的真性红细胞增多症患者,尤其是伴有脾肿大及疾病相关症状患者[7]。研究表明,芦可替尼通过调控JAK2信号通路,从而抑制VEGF、HIF-1α、MMP-2、MMP-9表达而抑制MPN血管新生及细胞迁移能力,从而发挥其抗肿瘤、抗血管新生作用[8-9]。然而,目前尚无芦可替尼对PD-1/PD-L1信号通路影响的相关报道。因此本文初步探讨了芦可替尼治疗前后及体内、体外对JAK2 V617F阳性MPN细胞PD-1、PD-L1及Treg表达的影响,试为MPN的诊疗提供新的思路及理论依据。
1 材料和方法
1.1 研究对象
收集在2016年10月至2018年5月保定市第一医院住院及门诊收治的MPN患者总计46例,同时经定量PCR检测,存在JAK2 V617F突变阳性,并排除其他MPN相关基因突变(包括BCR-ABL、MPL、CALR、ASXL1、TET2等),所有患者均符合2016年WHO诊断标准。上述患者分为尚未接受治疗的初治组41例(其中男23例,女18例,年龄27~82岁,中位年龄60岁。其中真性红细胞增多症11例;原发性血小板增多症18例;原发性骨髓纤维化12例),接受芦可替尼治疗的治疗组5例,其中男4例,女1例,年龄37~78岁,中位年龄61岁。包括ET继发骨髓纤维化2例;PMF 3例;另收集20例健康志愿者作为对照组,其中男10例,女10例,年龄25~66岁,中位年龄59岁,所有对象均签署知情同意书。芦可替尼治疗组均依据血小板情况给予相应起始剂量(5~20 mg,2次/日)的磷酸芦可替尼,治疗3个月以上。本研究已通过保定市第一人民医院医学伦理委员会审批。
1.2 试剂
磷酸芦可替尼片购自瑞士诺华制药有限公司诺华公司,人外周血淋巴细胞分离液购自天津灏洋华科生物科技有限公司,FITC标记的CD3、CD4、CD8单抗,PE标记的CD25单抗及APC标记的Foxp3单抗购自美国BD公司,PD-1(FITC Mouse Anti-Human CD279,及PD-L1(PE Mouse Anti-Human CD274)抗体购自BD PharmingenTM,血液基因组DNA提取试剂盒购自北京博迈德生化科技有限公司,引物由北京赛百盛公司合成,TaqMan Gene Expression MasterMix购自ABI公司。
1.3 试验方法
1.3.1 应用荧光定量PCR检测JAK2 V617F突变量 分别采集上述各组的新鲜骨髓液2mL,均应用100 U/mL肝素抗凝,提取标本DNA,终浓度50~100 ng/μL,qRT-PCR反应体系共25 μL,反应条件如下:50℃ 2 min,95℃ 10 min 1循环,95℃ 15s,60℃ 1 min,共40循环,同时设置标准品及空白对照。计算JAK2及JAK2 V617F的绝对拷贝值,同时计算JAK2 V617F与JAK2的比值,即为JAK2 V617F突变率。引物及探针如下:JAK2上游引物:5’-CAG CAA GTA TGA TGA GCA AGC TTT-3’,下游引物:5’-TGA ACC AGA ATA TTC TCG TCT CCAC-3’;探针序列:5’-FAM-TCA CAA GCA TTT GGT TTT-MGB-3’;JAK2 V617F下游引物:5’-CCA GAA TAT TCT CGT CTC CAC TGA A-3’。
1.3.2 流式细胞术检测PD-1、PD-L1的表达 采集上述各组新鲜骨髓标本,分别加入0.8 μL PD-1抗体、1 μL PD-L1抗体,并充分混匀,避光孵育15 min。然后加入溶血素(1∶1 000)低速涡流混匀,避光静置10 min,离心后弃上清并PBS洗涤,重悬后上机检测。收集约106个细胞,检测各组髓系细胞及淋巴细胞表面PD-1、PD-L1的表达。
1.3.3 流式细胞术检测Treg细胞表达 采集上述各组外周血单个核细胞,同时加入荧光素标记的下列单克隆抗体CD25、CD3、CD4、CD8。PBS洗涤后离心弃上清。然后加1mL Foxp3 Fixation/permeabilization 工作液。避光孵育约40 min。PBS洗涤后重悬细胞,加入二抗FOXP3,再避光孵育20 min。PBS洗涤后重悬上机检测Treg细胞。
1.3.4 原代细胞培养 无菌条件下共选取12例初治MPN患者抗凝骨髓液及外周血4 mL,应用淋巴细胞分离液分离单个核细胞,取含10%新生牛血清的RPMI 1640培养液重悬细胞,置于培养瓶中,加入磷酸芦可替尼至终浓度250 nmol/L,在37℃、5%的CO2环境培养48 h,然后选取培养后细胞检测各系细胞PD-1、PD-L1及外周血Treg的水平。
1.4 统计学分析
选用SPSS 19.0软件进行统计学分析,多组间比较采用方差分析,组间两两比较选用q检验或t检验,芦可替尼体外干预数据采用Wilcoxon秩和检验分析,α=0.05。
2 结 果
2.1 不同组之间JAK2 V617F、PD-1、PD-L1及Treg细胞水平分析
结果表明初治组髓系细胞PD-1、髓系细胞PD-L1及Treg水平高于治疗组及对照组(均P<0.05)。初治组淋巴细胞PD-1、PD-L1表达水平虽然高于对照组,但表达量低,差异无统计学意义(均P>0.05)(表1,图1、2)

图1 不同组JAK2 V617F、PD-1、PD-L1及Treg水平

表1 不同组JAK2 V617F、PD-1、PD-L1及Treg水平关系

图2 PD-1、PD-L1在不同组表达情况流式图
2.2 芦可替尼对体外培养细胞PD-1、PD-L1及Treg水平的影响
250 nmol/L芦可替尼体外干预原代细胞后,髓系细胞PD-1、PD-L1及Treg细胞的水平降低,差异具有统计学意义(P<0.05),淋巴细胞PD-1表达差异无统计学意义(P>0.05)(表2)。
2.3 芦可替尼对JAK2 V617F、PD-1、PD-L1及Treg水平的影响
5例患者应用芦可替尼后JAK2 V617F、PD-1、PD-L1及Treg水平均较治疗前降低(表3)。

表2 芦可替尼对原代MPN细胞作用前后髓系细胞PD-1、PD-L1,淋巴细胞PD-1及外周血Treg水平的影响
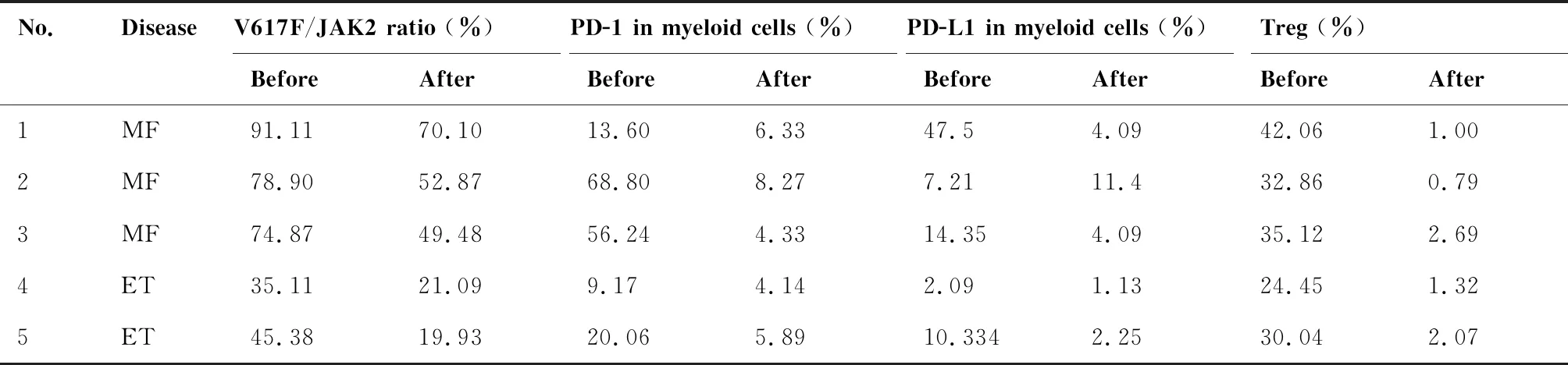
表3 5例患者应用芦可替尼前后JAK2 V617F、髓系细胞PD-1、PD-L1,淋巴细胞PD-1、Treg的水平比较
3 讨 论
PD-1/PD-L1信号通路及免疫检查点分子作为负性免疫调控分子参与了肿瘤的发生。PD-L1可表达于多种肿瘤细胞的表面,其高表达能够增强癌细胞抵抗机体免疫攻击能力[10]。肿瘤细胞PD-L1与淋巴细胞表面T细胞受体PD-1结合后可诱导抗肿瘤T细胞耗竭、失活及凋亡[11],从而形成免疫抑制的肿瘤微环境,进而导致肿瘤发生免疫逃逸。目前研究表明,在多种实体肿瘤如肺癌、肝癌中存在PD-L1和或PD-1过表达的现象,从而引起外周血Treg细胞活性增强及抗肿瘤 T 细胞的无能,同时与不良预后密切相关[12-13]。研究显示,在血液肿瘤患者中亦存在PD-1及PD-L1过表达,PD-1抑制剂纳武利尤单抗(nivolumab)在经典型霍奇金淋巴瘤的治疗上已经取得成功[14]。有研究表明,胰腺癌JAK-STAT信号通路的活化能够上调PD-L1的表达[15]。而通过本研究检测表明JAK2 V617F阳性MPN患者中存在JAK2-STAT5信号通路的自发性激活,同时存在PD-1、PD-L1的高表达。
细胞因子受体JAK-STAT通路是一条重要的细胞增殖信号转导通路,该信号通路的活化对促进细胞增殖,抑制细胞凋亡具有重要作用[16]。目前有多个研究显示肿瘤的JAK2-STAT3通路能够上调PD-L1[17-18],导致肿瘤微环境产生,而抑制JAK2通路,可有效下调PD-L1表达。多数MPN患者由于JAK2-STAT5信号通路的自发性激活,导致疾病产生与进展,而其PD-1与PD-L1表达升高提示可能存在JAK2-STAT3通路的激活。而芦可替尼作为一种选择性JAK1/2抑制剂,目前用于MPN的靶向治疗,并且成功应用于临床[9]。本研究中MPN患者应用芦可替尼后JAK2 V617F突变量减低,同时PD-1、PD-L1表达量亦明显减低。同时体外研究表明芦可替尼能够下调体外培养的原代MPN细胞PD-1、PD-L1的表达。表明芦可替尼能够通过抑制JAK2信号通路进一步参与抑制PD-1/PD-L1信号通路,从而达到抑制肿瘤的作用。本研究结果也与上述研究一致。
Treg细胞在肿瘤患者的T淋巴细胞中所占比例明显升高,抑制效应T淋巴细胞的抗肿瘤活性[19]。有研究表明,PD-1/PD-L1信号通路可能是Treg发挥抑制作用的机制之一。Treg细胞高度表达免疫检查点受体细胞毒性T淋巴细胞相关抗原4,该分子能够抑制抗原呈递细胞(antigen-presenting cells,APC)的激活,还可以上调APC表面的游离PD-L1,从而双重抑制效应T细胞[20]。此外有研究显示激活JAK2-STAT3通路能够上调Treg细胞水平[21]。本研究表明在MPN患者中,Treg细胞水平明显上调,芦可替尼治疗后Treg细胞明显受到抑制,该类细胞水平明显下调。而原代细胞培养结果亦支持该结论。这提示芦可替尼能够通过抑制JAK2信号通路参与调控了MPN患者免疫微环境。
本研究初步探讨了JAK2 V617F阳性MPN患者JAK2 V617F、PD-1、PD-L1及Treg的表达及各表达量之间的相互关系,以及芦可替尼对MPN患者JAK2 V617F、PD-1、PD-L1及Treg表达的抑制作用。为PD-1/PD-L1通路在MPN中的作用提供一定的理论依据。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
doi:10.1002/iid3.511.
doi:10.1016/j.clml.2021.06.023.
doi:10.1016/j.ejso.2021.08.016.

