清热益气降糖方对2型糖尿病患者胰岛α、β细胞功能的影响
卢 昉,刘晓霞,梁佩玲,王家乐,温颖怡
(广州中医药大学附属佛山市中医院内分泌科,广东 佛山 528000)
2型糖尿病(Type 2 diabetes mellitus,T2DM)好发于中老年人群,多有家族史[1]。T2DM以糖代谢紊乱为基本临床特征,多由胰岛素不能有效发挥作用所致,目前治疗措施主要是口服降糖药、胰岛素类药物,同时通过减轻体重和加强运动锻炼控制病情,但临床实践表明常规西药治疗虽然降糖效果良好,但并不能有效改善胰岛α、β细胞功能,故而治疗效果有待进一步提高[2]。中医学研究表明初期T2DM属“消渴”范畴,中药治疗主张从整体出发,辨证施治,对治疗T2DM有其独到之处[3]。清热益气降糖方具有益气、滋阴、清热的良效,在改善T2DM患者中医症候方面效果显著,同时可促进胰岛α、β细胞功能恢复。目前清热益气降糖方应用于T2DM气阴两虚证尚有争议,基于此,本研究将自拟清热益气降糖方应用到T2DM气阴两虚证的治疗,并与常规西医治疗进行比较,旨在阐述中医治疗的价值,现报告如下。
1 资料与方法
1.1 一般资料 前瞻性分析本院2015年1月至2017年12月治疗的100例初发T2DM患者,依据治疗方式将采取常规西医治疗的患者50例纳入对照组,将采取自拟清热益气降糖方治疗的患者50例纳入治疗组。对照组男31例,女19例;年龄51~73岁,平均(64.72±4.98)岁;病程2~8年,平均(4.87±1.14)年。治疗组男27例,女23例;年龄51~73岁,平均(65.12±5.45)岁,病程1~7年;平均(4.39±1.09)年,两组一般资料比较无统计学差异(P>0.05)。本研究已通过伦理委员会批准。病例纳入标准:西医诊断标准参照符合1999年世界卫生组织(World health organization,WHO)T2DM诊断标准[4];中医诊断标准参照《中药新药临床研究指导原则》中“消渴”诊断标准[5],证型均为气阴两虚证,主症:五心烦热,咽干口燥,口渴喜饮,多食易饥;次症:倦怠乏力,气短懒言,心悸失眠,溲赤便秘;舌脉:舌红少津,脉细而弦。患者可与之正常沟通交流,遵医行为良好,能够配合完成治疗;临床资料完整。
1.2 治疗方法
1.2.1 对照组:给予饮食管理、用药护理以及运动指导等常规治疗,给予那格列奈片(国药准字H20030504)120 mg口服,1片/次,治疗6个月。
1.2.2 治疗组:加用自拟清热益气降糖方,方剂组成:天花粉20 g,知母、地骨皮、黄芩、麦冬、生地黄各15 g,黄连10 g,党参20 g,牡丹皮5 g,1剂/d,水煎150 ml,早晚分服,治疗6个月。若胃火炽热,加石膏20 g,若胃阴虚明显加石斛15 g。
1.3 疗效判定标准[6]①临床痊愈:中医证候积分减少≥90%;②显效:中医证候积分减少70%~90%;③有效:中医症候积分减少30%~70%;④无效:中医症候证候积分减少<30%。总有效率(%)=(临床痊愈+显效+有效)例数/总例数×100%。
1.4 观察指标 ①胰高血糖素(GCG)标本的收集及测定:分别于空腹、服糖后30、60、120、180 min抽取2 ml肘静脉血,使用瑞士Tecan sunrisese设备,采用双抗体夹心法ELISA检测。②血糖测定:利用葡萄糖氧化酶法测量原理,使用OLYMPUS 全自动生化分析仪。③胰岛素(INS)测定:使用德国西门子 Centaur 及配套设备。④GLP-1测定:基于运用两个 GLP-1(Glucagon-like peptide-1,GLP-1)特异性抗体分别与两个位点结合的双抗体夹心酶联免疫吸附法(ELISA)测定。计算胰岛素敏感指数(Insulin sensitivity index,HOMA-IS)、胰岛素抵抗指数(Insulin resistance index,HOMA-IR)。⑤记录两组治疗期间不良反应的发生情况。

2 结 果
2.1 两组临床疗效比较 见表1。治疗组临床治疗有效率(98.00%)高于对照组(86.00%)(P<0.05)。
2.2 两组中医症候评分结果比较 见表2。两组治疗前中医症候评分比较差异无统计学意义(P>0.05);两组治疗后中医症候评分较治疗前降低,且治疗组低于对照组(P<0.05)。

表1 两组临床疗效比较 [例(%)]

表2 两组中医症候评分结果比较(分)
2.3 两组血糖水平比较 见表3。两组治疗前后空腹、餐后1 h、餐后2 h、餐后3 h血糖水平比较无统计学差异(P>0.05);两组治疗后空腹、餐后1 h、餐后2 h、餐后3 h血糖水平较治疗前降低(P<0.05)。

表3 两组血糖水平比较(mmol/L)
2.4 两组胰岛素水平比较 见表4。两组治疗前后空腹、餐后1 h、餐后2 h、餐后3 h胰岛素水平比较无统计学差异(P>0.05);两组治疗后空腹、餐后1 h、餐后2 h、餐后3 h胰岛素水平较治疗前升高(P<0.05)。

表4 两组胰岛素水平比较(mIU/L)
2.5 两组胰高血糖素水平比较 见表5。对照组空腹、餐后半小时、餐后1 h、餐后2 h、餐后3 h治疗前后胰高血糖素对比无统计学差异(P>0.05);治疗组空腹、餐后半小时、1 h、3 h治疗前后胰高血糖素对比无统计学差异(P>0.05),餐后2 h胰高血糖素较治疗前降低(P<0.05),两组治疗后餐后2 h胰高血糖素比较有统计学差异(P<0.05)。
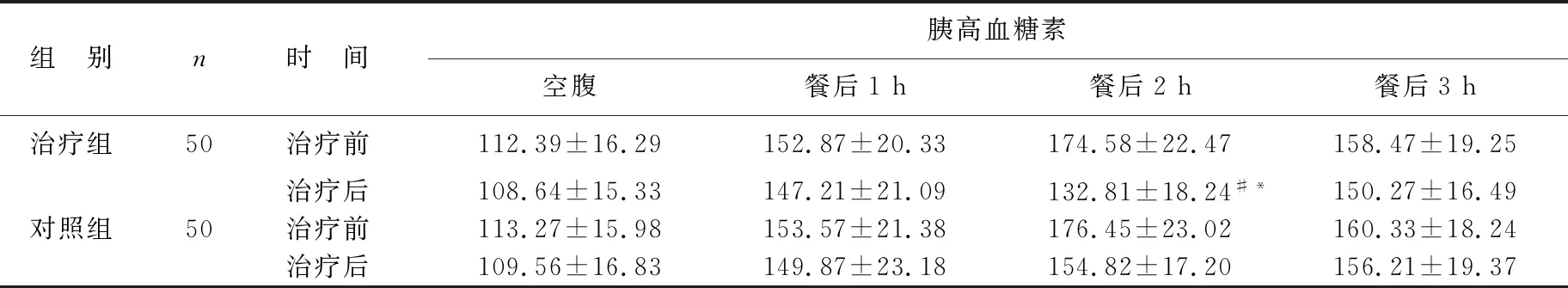
表5 两组胰高血糖素水平比较(ng/L)
2.6 两组HOMA-IS、HOMA-IR、GLP-1水平比较 两组治疗前HOMA-IS比较无统计学差异(P>0.05),两组治疗后HOMA-IS较治疗前升高(P<0.05),两组治疗后HOMA-IS比较无统计学差异(P>0.05);两组治疗前HOMA-IR比较无统计学差异(P>0.05),对照组治疗前后HOMA-IR比较无统计学差异(P>0.05),治疗组HOMA-IR较治疗前降低(P<0.05),两组治疗后HOMA-IR比较有统计学差异(P<0.05);两组治疗前后GLP-1比较无统计学差异(P>0.05)。见表6。
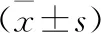
表6 两组HOMA-IS、HOMA-IR、GLP-1水平比较
2.7 两组不良反应发生情况比较 治疗组疗期间无低血糖情况发生,对照组治疗期间4例出现低血糖,两组均未发生肝肾功能损害,两组不良反应发生率比较无统计学差异(P>0.05)。
3 讨 论
T2DM主要诱因包括肥胖、体力活动过少和应激等,患者大多需接受长期西药药物治疗[7]。降糖药那格列奈片为氨基酸衍生物,可单独应用,也可与其他降糖药联合应用,但其作用依赖于胰岛β细胞的功能,且服用后与其他降糖药一样可观察到不同程度的低血糖症状,此外长期服用腹痛、消化不良、腹泻等胃肠道反应明显[8-9]。
中医认为T2DM患者先天体质气虚加之饮食不节而致阴津亏损,内热中满,故而治疗应以“清热益气”立法[10-11]。本研究方取自拟清热益气降糖方,方中生石膏具有除烦止渴、清热泻火的功效,天花粉具有生津止渴、清热泻火的功效,黄芩、黄连具有清热燥湿、泻火解毒的功效,知母具有滋阴润燥、清热泻火的功效,地骨皮具有凉血除蒸、清肺降火的功效,生地黄具有清热凉血、养阴生津的功效,牡丹皮具有清热凉血、活血化瘀的功效,麦冬具有养阴生津、润肺清心的功效,党参具有补中益气、益肺健脾的功效,诸药合用可益气以消中满、苦寒以清内热。现代药理学研究表明石膏具有解热、解渴作用以及免疫调节作用,还可有效改善胰岛β细胞分泌功能,降低胰岛素抵抗,调节细胞葡萄糖自身平衡;天花粉、知母、黄连具有良好的降血糖作用;地骨皮具有降血糖、降压、降血脂、解热等作用以及抗微生物作用,可有效促进胰岛β细胞分泌胰岛素;黄芩提取物具有抗微生物、抗变态反应、抗血小板聚集、抗凝、降血压、降血脂、利尿、保肝、护肾等作用,对于预防糖尿病并发症的发生具有积极的作用[12];麦冬具有良好的降低血糖作用,麦冬水溶性多糖具有免疫促进作用以及抗缺氧作用;生地黄有降血糖、抗炎、抗肿瘤、抗过敏、抗弥漫性血管内凝血,还可能提高免疫功能,促进胰岛β细胞分泌胰岛素,利于机体血糖水平稳定;党参可激活胰岛功能,促进受损胰岛细胞修复[13];牡丹皮提取物丹皮酚能够消除因糖尿病所致的胰腺组织内的免疫炎性反应,同时促进胰岛β细胞的增殖分化,参与受损胰岛细胞修复和重建[14]。动物实验表明益气养阴清热方能通过各种机制降低空腹及随机血糖,改善糖尿病小鼠胰岛细胞功能,减轻胰岛素抵抗水平[15]。本研究结果显示治疗组临床治疗有效率高于对照组,且中医症候评分明显低于对照组,表明清热益气降糖方可显著提高T2DM临床治疗效果。
T2DM患者存在胰岛α细胞功能异常和胰岛β细胞功能受损,餐后胰高血糖素与胰岛素分泌异常,导致血糖波动紊乱[16-17]。本研究结果显示两组治疗后空腹、餐后1 h、餐后2 h、餐后3 h血糖水平较治疗前降低,表明治疗组与对照组降糖效果相当。熊翼等[18]研究表明益气养阴清热方治疗T2DM疗效显著,能明显降低患者血糖水平。
胰高血糖素、胰岛素分泌均受血糖浓度调节,两者共同维持机体血糖平衡[19-20]。本研究结果显示两组空腹、餐后1 h、餐后2 h、餐后3 h胰岛素水平较治疗前升高,且治疗组治疗后餐后2 h胰高血糖素低于对照组,且治疗后HOMA-IR低于对照组,表明治疗组可通过改善β细胞功能和胰岛素α细胞功能,调控胰高血糖素、胰岛素分泌与释放,增强胰岛素敏感性、降低胰岛素抵抗,最终达到降低血糖的治疗目的。

