射血分数正常的肥厚型心肌病患者心肌T1值和T2值研究
周小龙 赵晓莹 赵新湘
(昆明医科大学第二附属医院放射科,云南 昆明 650000)
肥厚型心肌病(hypertrophic cardiomyopathy,HCM)是心脏病学中比较常见的一种遗传性疾病,其最常见的特征是左室肌壁不对称性肥厚[1](图1),它主要是由一种编码肌节蛋白的基因突变引起[2]。HCM不同个体在心肌结构与功能、临床表现及预后均存在异质性[3]。患者通常无症状,但疾病进程中可产生严重后果,在任何年龄阶段都可出现心力衰竭和心源性猝死[4]。早期识别HCM患者的异常改变,特别是在年轻患者中,预防心脏突发事件是非常重要的。而心脏磁共振(cardiac magnetic resonance,CMR)是诊断HCM并识别其危险分层的一种非常有价值的影像学手段。前期研究中已发现HCM存在微循环灌注异常[5],是否在射血分数正常的HCM患者中心肌组织特征参数T1和T2值存在异常呢?目前对此的研究还相对缺乏,虽国外文献有少量的研究,但T1和T2值还与不同设备和场强有关,因此本研究对此进行探讨。


图1 HCM患者左室壁呈不对称性肥厚
1 资料与方法
1.1 研究对象
资料收集:昆明医科大学第二附属医院2019年1月—2020年5月超声心动图发现左室壁厚度>15 mm,诊断或怀疑HCM的患者。
HCM组纳入标准:(1)符合2014年HCM诊断指南;(2)左室射血分数(left ventricular ejection fraction,LVEF)正常(LVEF≥50%);(3)流出道未见梗阻。排除标准:有金属植入物不适合CMR扫描者;有糖尿病、贫血、冠心病、高血压及慢性阻塞性肺部疾病、先天性心脏病、严重心律失常及心脏手术病史等患者。
最终纳入HCM患者34例,男20例,女14例,平均年龄(42±17)岁。纳入年龄和性别匹配的20例健康志愿者作为正常对照组,男12例,女8例,平均年龄(47±14)岁。
1.2 MRI设备及图像后处理
采用Philips achieve 3.0 T多源发射MR扫描仪,16通道相控阵心脏线圈,胸前导联心电门控技术。成像方案包括左室短轴心脏电影,在屏气时心电门控同时在同一切面进行T1-mapping和T2-mapping扫描。在从心尖到基底的一系列左室短轴平面上获得True-FISP序列。回波时间(TE)=1.39 ms,重复时间(TR)=2.50 ms,视野(FOV)为320~360 mm,矩阵=192×146,翻转角度(FA)=47 °,切片厚度=6 mm,片距=2 mm。T1-mapping序列采用改进Look-Locker稳态自由进动饱和恢复序列进行扫描,扫描参数如下:TE=1.07 ms,TR=2.58 ms,FOV为320~360 mm,矩阵=192×144,FA=35 °,切片厚度=6 mm,72个片段,最小反转时间(TI)=100 ms,TI增量=80 ms,GRAPPA加速因子=2,成像窗口=136 ms。T2-mapping采用多回波的快速自旋回波序列,扫描参数如下:TE=1.39 ms,TR=2.50 ms,FOV为320~420 mm,矩阵=192×146,FA=47 °,切片厚度=6 mm,片距=2 mm。
将CMR的原始数据导入Philips achieve 3.0 T多源发射MR扫描仪配套工作站进行图像后处理,获得心功能参数指标,包括:左室舒张末期容积(left ventricular end-diastolic volume,LVEDV)、左室收缩末期容积(left ventricular end-systolic volume,LVESV)、LVEF和收缩期室壁增厚率(percentage of systolic wall thickening,PSWT)。再将所有参与者CMR的图像数据导入第三方软件CVI 42,选择T1和T2模块,选择自动生成的Native T1和Native T2时间图,由研究人员手动勾画基底部、中间部和心尖部三层图像的心内膜及心外膜,选择右室插入点作为参照点,按照美国心脏协会建议将左室基底部及中间部分别分为前壁、前间壁、下间壁、下壁、下侧壁和前侧壁6个节段,心尖部分为前壁、间壁、下壁和侧壁4个节段,共计16个节段,得到各节段Native T1和Native T2平均值,生成牛眼图(图2)。PSWT(%)=(收缩末期室壁厚度-舒张末期室壁厚度)/收缩末期室壁厚度。
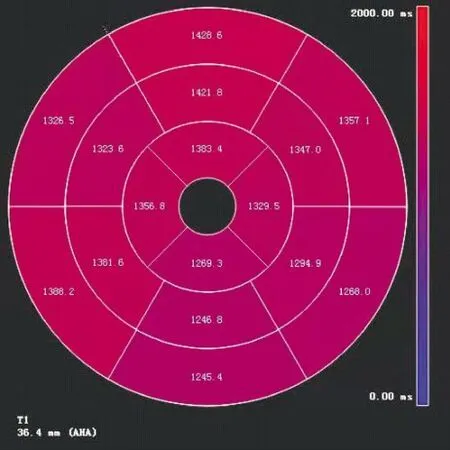

图2 通过CVI 42软件中T1模块得到的各组16节段Native T1
1.3 统计学分析
采用SPSS 20.0统计分析软件,正态分布的计量资料以平均数±标准差表示,两两比较采用独立样本t检验,三组比较采用Kruskal-Wallis检验,在符合正态分布的情况下,再采用独立样本t检验比较两组间的差异。P<0.05为差异有统计学意义。
2 结果
本组患者34例,平均年龄(42±17)岁,健康志愿者20例,平均年龄(47±14)岁。LVEDV、LVESV和LVEF以及红细胞比容(hematocrit,HT)在HCM组和对照组之间无显著差异(见表1)。
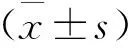
表1 健康对照组与HCM组年龄和心功能指标对照
HCM组共评估心肌304个节段,健康组共评估心肌320个节段。在HCM组中,279例为非肥厚节段,265例为肥厚节段。健康志愿者和HCM患者的T1值、T2值和PSWT详见表2。在HCM患者中,非肥厚节段的T1和T2值较对照组显著升高(P<0.01)。然而,在HCM患者的非肥厚节段与健康志愿者的正常节段之间,PSWT无显著差异(P=0.84)。HCM组肥厚节段T1和T2值高于非肥厚节段,PSWT明显降低(P<0.01)。
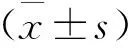
表2 健康者正常心肌节段、HCM患者肥厚与非肥厚心肌节段T1、T2值、PSWT和EDWT对照
3 讨论
本研究主要采用T1-mapping和T2-mapping技术对HCM患者进行研究,HCM患者存在细胞内和细胞外的病理过程,从而引起T1和T2弛豫时间的改变。CMR Native T1成像是一种T1定量技术,它可直接测量心肌内的T1值,而无需使用造影剂,从而为钆使用障碍的肾功能不全患者提供一种安全和方便的测量方法[6]。本研究显示,HCM患者非肥厚节段和肥厚节段T1值(1 254.1±51.8和1 319.7±91.1)均高于健康志愿者心肌节段(1 234.6±66.5),与Huang等[7]研究结果一致,且本研究所测出的Native T1值也与Huang等得出的HCM患者非肥厚节段及肥厚节段T1值接近(1 283.6±86.0和1 336.6±65.1)。T1值增高的原因可能是:(1)由于HCM患者肥大的心肌细胞排列混乱,细胞外基质积累增多。(2)由于心肌微循环障碍,这些心肌也可能包含心肌缺血区,这些心肌缺血区会导致心肌纤维化替代增生[8]。(3)HCM患者大多也存在可逆性的心肌损伤变性和水肿,由于组织内较高的含水量使T1时间延长[9]。(4)对于不可逆心肌损伤,其T1值升高的发病机制是不同的,可能与之前证明的胶原体积分数相关[10],Ho等[11]认为Ⅰ型胶原的增加是HCM患者早期心肌纤维坏死的表现,肌节突变携带者心肌Ⅰ型胶原合成显著增加,即使在无左心室肥大的情况下也是如此。因此HCM最早的异常表现为细胞外基质增多。另有研究表明,HT与T1呈负相关[12],但在本研究中笔者却并未观察到。在笔者的研究中,HCM患者与健康志愿者的HT虽无差异,但T1值却有明显差异,因此推测,HCM患者在射血分数正常时,左室是通过向心性重塑和肥厚来增强心肌收缩性,以此来代偿心肌纤维化对心肌的损伤,以维持人体部分功能参数的正常。
T2-mapping技术通过选用SE序列来测量组织的T2弛豫时间,得到T2WI图像,根据所得图像数据计算出组织的T2值,再重建出T2-mapping图。T2-mapping技术具有性噪比高、可重复性及非侵入性的优点,使其运用越来越广泛,其可协助了解组织里的水、胶原及其他溶质的分子含量和环境。本研究发现,HCM患者心肌T2值[(52.3±8.2)ms]大于健康对照组[(45.7±7.8)ms],Abdel-Aty等[13]提出,HCM患者T2在各心肌节段信号增高,主要与不可逆心肌损伤导致的心肌水肿有关,但并非唯一原因。T2信号增高也可能成为HCM中不同程度疾病活性的生物标志物[14]。另有学者发现心肌非肥厚节段的胶原合成的生物标志物升高[11],因此区域胶原的积累也可能是T2升高的原因。笔者认为,T2值升高可能提示心肌缺血损伤导致心肌水肿,这代表HCM患者的疾病状态更为活跃。T2值的增加往往与急性心肌损伤相关,且出现在HCM的早期。
笔者进一步对HCM患者非肥厚节段与健康对照组心肌正常节段进行了T1值、T2值和PSWT的比较,这与既往研究不同,既往多为整体心肌的研究[15]。研究显示HCM患者非肥厚节段的PSWT(40.4%±8.5%)与健康对照组(41.2%±8.6%)未见明显差别,但心肌节段T1和T2值均较健康对照组增高。PSWT是一种反映心肌组织机械固有度(即硬度)的敏感标志,与机械特性相关,对预后有重要影响,PSWT显示HCM患者非肥厚节段的收缩功能未见明显受损。这一发现提示,在HCM中,组织重塑可能先于形态和功能的改变。MRI T1-mapping和T2-mapping可为早期HCM诊断提供额外价值。笔者过去的研究显示,HCM非肥厚节段的灌注达峰时间及心肌信号强度最大上升斜率与对照组也无统计学差异,是否这二者之间存在相关性尚不清楚,也是笔者下一步拟深入研究的方向。另外本研究也并未将心肌延迟强化纳入研究,有心肌延迟强化的心肌节段PSWT与无心肌延迟强化的心肌肥厚节段是否有差异也不得而知,这也是接下来要进行研究的方向。
本研究存在以下局限性:(1)样本量较少;(2)未记录HCM患病时长;(3)未与细胞外容积指数和心肌延迟强化结合进行研究;(4)未对肥厚心肌节段进行程度分型来进行T1和T2值的比较。所以在各个不同肥厚程度心肌节段之间的联系及变化趋势是怎样的也不得而知。
4 结论
组织特征T1和T2定量较左室功能(LVEF和PSWT)更能早期反映心肌病理生理的改变。此外,即便室壁厚度正常,HCM患者的T1和T2值均较正常人增高,这提示组织特征的改变先于HCM的形态和功能重构,因此T1和T2值的测量可为早期HCM心肌微观重构提供重要价值。

