关节镜下结合改良线袢固定的“双嵌入式”髂骨移植翻修术治疗肩关节复发性前脱位:初期两年随访结果
邵振兴 张淑涵 蒋艳芳 赵宇晴 程序 罗浩 崔国庆
1 北京大学第三医院运动医学科(北京100191)
2 北京大学第三医院放射科
肩关节前脱位发病率大约为11.2/100000[1],并且复发率很高,一旦复发通常需要手术来恢复肩关节的稳定性[2,3]。针对肩关节复发性前脱位的手术治疗最常见的术式分别为软组织修复(Bankart修复术)和骨性修复(喙突移位Bristow-Latarjet 术),相较于软组织修复的Bankart 修复术,喙突移位(Bristow-Latarjet)术后复发率更低[4-6]。喙突移位术目前被公认为是针对肩关节复发性前脱位的一种可靠且满意的手术方式,尤其是对于存在较为明显的关节盂骨缺损或者对于运动要求高的病例更为合适。尽管喙突移位术后复发率已经很低,但由于创伤、术后骨不愈合或骨吸收、螺钉断裂以及术中骨块位置不良等因素,术后仍有可能再复发,文献中报道的复发率大概在0% 至8%[4-6]。髂骨移植术(Eden-Hybinette)是针对肩关节复发性前脱位最古老的术式之一,被普遍认为是针对喙突移位术后再复发最常用的一种翻修手术[7-11]。此外,对于患有癫痫的肩关节复发性前脱位的患者,若采用喙突移位术,术后存在因癫痫发作、肌肉屈曲痉挛而导致移植喙突骨块上的联合腱过度牵拉,致使喙突骨块发生移位和不愈合的潜在风险,因此,针对这部分特殊患者,髂骨移植手术被认为更加合适和有效[12]。
目前喙突移位术中固定喙突骨块最常用的方式还是传统的金属螺钉固定,然而使用这种固定方式可能会导致神经损伤和螺钉相关的并发症[13-16],并且一旦需要翻修手术,如何处理断裂或者移位的螺钉也将是一个难题[5,17,18]。Boileau 等首先报道了使用线袢固定的喙突移位术式[19],在随后的中期随访中发现线袢固定可以有效地替代螺钉固定,并且能够避免螺钉相关的并发症[20]。Boileau等随后又将线袢固定应用到了髂骨移植术中,用其对喙突移位术后再复发的病例进行翻修手术[8]。虽然有一些研究显示了使用线袢固定的喙突移位术或者髂骨移植术的一系列优势[21-23],但这种固定方式在术后早期生物力学强度不足的问题仍然没有得到很好地解决[24,25]。
综上,本研究在传统的髂骨移植术和现行的线袢固定方式的基础上,改良并创建了一种“双嵌入式”髂骨移植术并结合了改良线袢固定方式,对喙突移位术后再复发以及患有癫痫的肩关节复发性前脱位术后再复发的患者进行翻修手术,并进行了至少2年的随访,观察临床效果以及影像学变化。本研究的假设是利用这种结合改良线袢固定的“双嵌入式”髂骨移植术,能够在保留线袢固定优点的同时,大幅度地提升早期的固定强度,从而更加有利于移植骨块的愈合,并获得良好的临床效果。
1 对象与方法
1.1 一般资料
回顾性研究2016年6月至2018年6月接受了关节镜下“双嵌入式”髂骨移植手术的病例资料。具体手术指证为:1)因肩关节复发性前脱位接受了喙突移位术后再复发的患者;2)患有癫痫的肩关节复发性前脱位术后再复发的患者(包括接受了喙突移位手术或是Bankart修复手术)。排除标准:1)合并肩关节其他软组织病变(例如肩袖撕裂等);2)随访资料不全或失访。回顾时间段内共有11 例患者接受该手术治疗,有1 例在术后失访,最终有10 例患者被纳入本项研究,平均随访时间为26 ± 2.1 个月。患者平均年龄为29 ±12.1岁,其中男性7例,女性3例。
1.2 手术方法
1)特殊器械(图1)

图1 本项手术技术中用到的特殊器械
此项手术技术需要使用到几个特制的手术器械(威高,山东),包括:
a.偏心距为7.5 mm的双齿定位器,用于前下盂第一个骨槽中心点的定位;
b.宽度10 mm、限深4 mm的“一字”钻头,用于制作前下盂上的两个骨槽;
c.内径10 mm、深度4 mm的环形钻头,用于将髂骨修整为与前下盂骨槽相匹配的圆柱形榫头形状;
d.偏心距为13 mm的单齿定位器,用于髂骨上第二个圆形榫头以及前下盂第二个骨槽的中心点定位。
2)体位与入路
所有患者术中均采用全身麻醉+患侧臂丛神经阻滞,体位均采用沙滩椅体位。手术均由同一名经验丰富的医生完成。手术入路基本均采用前次手术入路,具体可参考前期相关研究[23,26]。
3)髂骨取材及修整
使用标准的髂骨取骨术截取长约25 mm、高约15 mm 的三面皮质骨骨块。使用偏心距为13 mm 的单齿定位器(d)以及内径10 mm、深度4 mm环钻钻头(c)在髂骨骨块截面制作两个相距3 mm、直径10 mm、高度4 mm 的圆柱形榫头。然后将两个加载了一根Tiger⁃Wire(锐适,美国)线环的Mini-TightRope(锐适,美国)线袢利用Orthocord(强生,美国)牵引线分别穿过两个榫头中央的骨道,装载入髂骨骨块[23]。见图2。
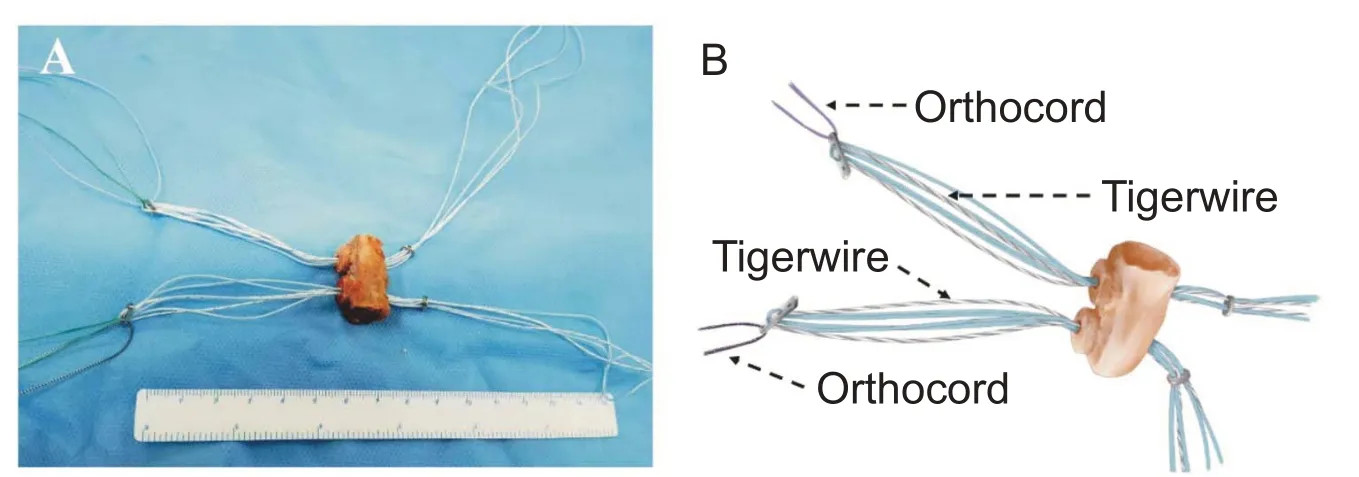
图2 髂骨骨块修整以及装载附加TigerWire线环的Mini-TightRope线袢
4)前下关节盂准备及骨槽制作
首先需要对盂肱关节以及胸大肌下间隙进行充分清理及松解,尽可能地去除原有的内植物(带线锚钉、螺钉)及缝线。若此前接受的是喙突移位手术,需要尽量分辨及保护残存的联合腱。整个过程中必须仔细分辨及保护好相关神经、血管。新鲜化前下盂骨面后,首先使用双齿定位器(a)在前下盂4:30位置钻孔(图3A),距关节盂面距离根据髂骨骨块上榫头距骨面距离进行调整,以保证移植后的髂骨骨块与关节盂面平齐[23]。再使用单齿定位器(d)在第一个孔上方13 mm 处钻第二个孔(图3B)。之后以这两个孔为中心使用宽度10 mm 的“一字”钻在前下盂分别做两个相距3 mm、直径10 mm、深度4 mm 的圆形骨槽,与髂骨骨块上的榫头完全匹配(图3C、D)。并在两个孔内分别留置颜色不同的Orthocord线。
5)髂骨骨块移植和固定
利用孔道内留置的Orthocord线以及装载在髂骨骨块中的Mini-TightRope 上的Orthocord 牵引线,将髂骨骨块上的Mini-TightRope 线袢引入骨道(图3E),并在关节盂后方翻袢。在确认髂骨骨块上的榫头完全插入到前下盂骨槽中后(图3F),根据先前研究中的方法[23],在TigerWire 线环辅助下双向收紧线袢,并打结固定牢靠(图3G)。髂骨骨块上的榫头结构与关节盂上的骨槽完美匹配形成的“榫卯”结构,使得骨块能够严丝合缝地“镶嵌”在前下盂上,并且能够确保与关节盂面平行(图3H)。
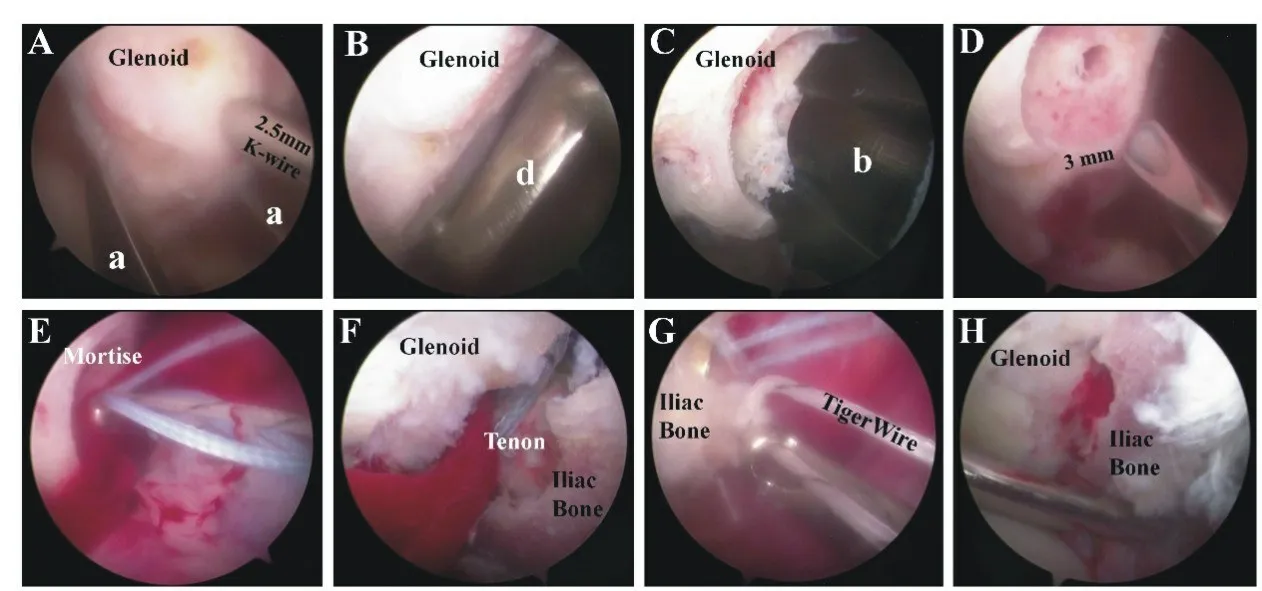
图3 关节盂骨槽制作、髂骨骨块移植及固定的关节镜下手术过程
6)Bankart修复
使用两个Mini-TightRope尾端剩余4股收袢的线,对前下盂唇以及关节囊褥式缝合4 针,用两枚2.9 mm Pushlock(锐适,美国)将前下盂唇和关节囊缝合固定于5点和2点处,做Bankart修复的同时还能够起到再次将髂骨骨块压向前下盂的作用。见图4。
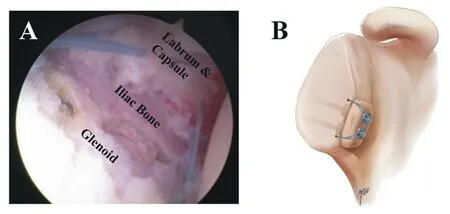
图4 Bankart修复
1.3 术后康复
术后佩戴肩关节支具4~6周。在4~6周内,鼓励手指、手和肘部的主动活动,但肩部的活动范围仅限于钟摆运动。4~6周后,允许肩部被动前屈至120°,无疼痛或轻度疼痛。术后至少3个月不允许有屈肘抗阻或肩部外旋抗阻活动,以降低骨吸收的风险。术后6 个月之后根据复查情况恢复对抗性运动、投掷运动或重体力活动。
1.4 临床随访
分别于术后3个月、1年以及之后的每年对患者进行临床随访,主要包括疼痛视觉模拟评分(visual ana⁃logue scale,VAS)、不稳VAS评分、加州大学洛杉矶分校(the University of Califonia at Los Angeles,UCLA)肩关节评分、Rowe 评分以及肩关节主观评分(subjective shoulder value,SSV)。
1.5 影像学评估
本项研究中所有患者都在术前,术后第1天,术后3个月、2年分别进行头盂分离的三维CT评估。评估内容包括:
1)骨块位置
在轴位相上,髂骨骨块与关节盂骨面平齐为最佳(-2 mm ≤ d ≤ 2 mm),髂骨骨块高于关节盂面(d>2 mm)且超出肱骨头同心圆弧则被认为为偏外(overhang),髂骨骨块低于关节盂距离在5 mm 之内(-5 mm<d <-2 mm)则为偏内,髂骨骨块低于关节盂面距离大于等于5 mm(d≤-5 mm)则认为是过度偏内,骨块偏外会导致骨关节炎的发生,而过度偏内则会导致术后不稳[27]。
2)髂骨骨块与关节盂愈合情况
根据Hovelius 等[15-16]提出的标准分为:①骨性连接;②不愈合或纤维愈合:移位骨块与关节盂连接处可透射区域<5 mm;③移位:移位骨块与关节盂连接处可透射区域>5 mm。
3)术后骨吸收及骨重塑情况
参考Rhee等的方法[28]在肩胛盂En-Face 相观察髂骨骨块和关节盂之间的骨重塑情况,并计算术前、术后各随访时间点关节盂面积。
4)关节退变情况
根据Samilson 和Prieto 制定的标准进行分型[16]:①正常:无肱骨头骨赘增生;②轻度:肱骨头骨赘增生范围<3 mm ;③中度:肱骨头骨赘增生范围在3 ~ 7 mm ;④重度:肱骨头骨赘增生范围>7 mm。
所有CT 的测量均在Mimics Research 软件(版本21.0.0.406,Materialise NV,比利时)上完成。
1.6 术后并发症
记录术中及术后并发症发生情况,包括神经损伤、血肿、感染、术后再脱位/半脱位、固定物失败以及骨不愈合、再次翻修等。
1.7 统计学设计及方法选择
使用STATA 统计软件(版本SE 13.0,StataCorp LLC,美国)进行统计学分析。定量资料以均数± 标准差(SD)表示,分类资料以百分比表示;采用配对Wil⁃coxon符号秩检验分析术后2年各项临床评分的改善情况;使用Friedman 检验分析不同时间点关节盂面积变化;P<0.05 为差异有统计学意义。关节盂面积变化的post-hoc 分析使用Bonferroni 方法对显著性水平α进行校正(调整后α=调整前α ÷比较的次数,即P<0.0083表示有统计学显著差异)。
2 结果
2.1 一般情况
2016年6月至2018年6月共有11例患者接受了关节镜下结合改良线袢固定的“双嵌入式”髂骨移植手术,其中有1 例患者在术后3 个月时失访。最终有10例患者被纳入本研究中,其中8 例为关节镜下喙突移位术后(Bristow-Latarjet)再复发,而这8 例患者中有2例患有癫痫;其余两例为关节镜下Bankart修复术后再复发患者,均为癫痫患者。患者平均年龄为29 ± 12.1岁,平均随访时间为26 ± 2.1 个月,其中男性7 例、女性3 例。首次脱位至本次手术的病程时长为4.12 ±3.10年,平均脱位次数10.23 ± 13.64次,关节盂骨缺损21.72% ± 6.31%。患者一般情况见表1。
表1 患者一般情况( ± s)
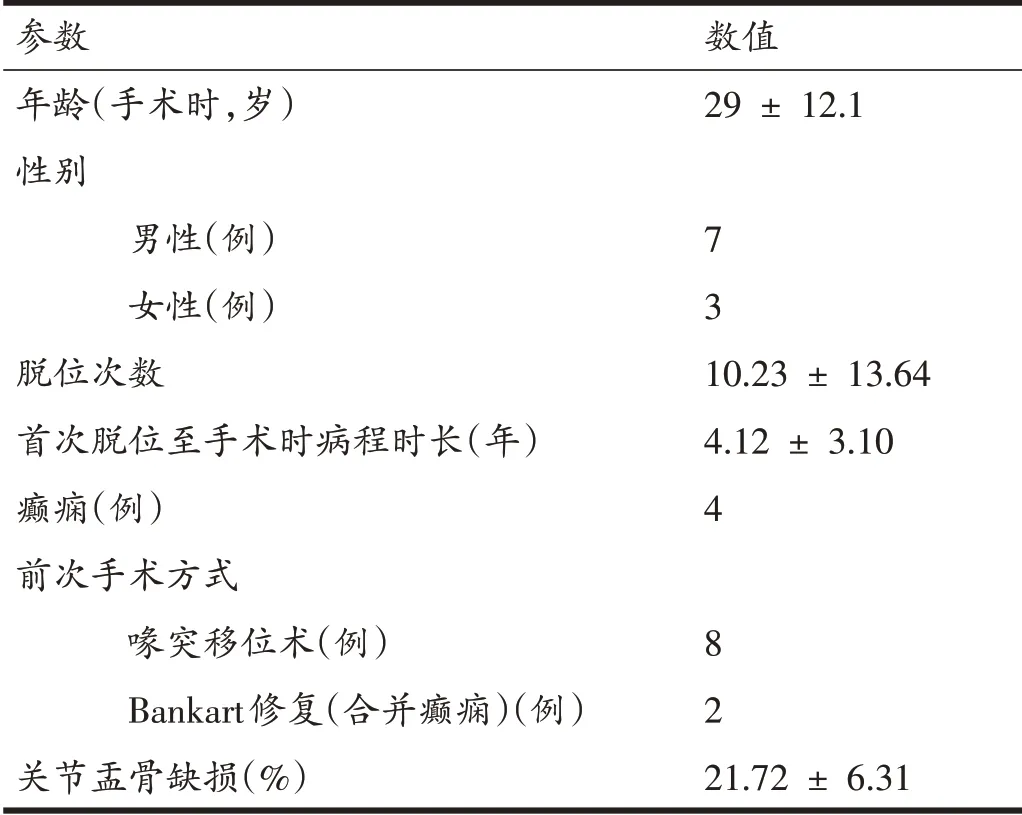
表1 患者一般情况( ± s)
参数年龄(手术时,岁)性别男性(例)女性(例)脱位次数首次脱位至手术时病程时长(年)癫痫(例)前次手术方式喙突移位术(例)Bankart修复(合并癫痫)(例)关节盂骨缺损(%)数值29 ± 12.1 7 3 10.23 ± 13.64 4.12 ± 3.10 4 8 2 21.72 ± 6.31
2.2 临床效果评估
10例患者术后的相关临床评分在术后2年随访时均有显著改善:疼痛VAS 评分术前5.16 ± 3.71 分,术后2年1.00 ± 1.41 分(P<0.05);不稳VAS 评分术前8.16 ± 2.85,术后2年2.50 ± 3.09 分(P<0.05);Rowe评分术前27.28 ± 9.65 分,术后2年92.20 ± 5.10 分(P<0.01);肩关节主观评分(SSV)术前33.30% ±20.54%,术后2年80.83% ± 8.86%(P<0.01);仅UCLA评分较术前的改善无统计学意义(术前24.33 ± 5.85,术后30.00 ± 1.00,P=0.06)。整个随访过程中,所有10例患者均未发生神经损伤、血肿、感染、关节僵硬、术后再脱位/半脱位、固定物失败以及再次翻修等严重并发症。见表2。
表2 临床效果( ± s)

表2 临床效果( ± s)
评分疼痛VAS评分(分)不稳VAS评分(分)UCLA(分)Rowe评分(分)SSV评分(%)术前5.16 ± 3.71 8.16 ± 2.85 24.33 ± 5.85 27.28 ± 9.65 33.30 ± 20.54术后2年1.00 ± 1.41 2.50 ± 3.09 30.00 ± 1.00 92.20 ± 5.10 80.83 ± 8.86 P值0.04 0.01 0.06<0.01<0.01
2.3 影像学评估
所有10例患者术前以及术后第1天、术后3个月、术后2年随访时进行了患侧肩关节三维CT检查。术前关节盂骨缺损大小为21.72% ± 6.31%。10 例患者均有不同程度的Hill-Sachs损伤,均未做处理。
1)骨块位置
在术后第1天CT的En-face相上所有10例患者髂骨骨块均位于2 点~6 点之间,无骨块过低的病例;轴位相上所有髂骨骨块均与关节盂面平齐(-2 mm ≤d ≤ 2 mm),没有偏外或者过度偏内的病例。
2)骨愈合和骨重塑
术后3 个月以及术后2年CT 显示骨愈合率均为100 %,所有病例在随访过程中均未发生严重的骨吸收现象(图5、图6)。术后关节盂面积都得到了很好的扩增,并且术后的骨重塑使得整个关节盂逐渐趋向于正常的梨形形态。Friedman检验显示不同时间节点关节盂面积存在显著差异(P<0.0001),post-hoc两两比较发现术后1天、术后3个月和术后2年关节盂面积均较术前显著增加(P<0.008);术后2年关节盂面积较术后1天和术后3个月有显著减小的趋势(P<0.008),虽然有显著差异,但是绝对差异值很小,不具有临床意义。见图7。
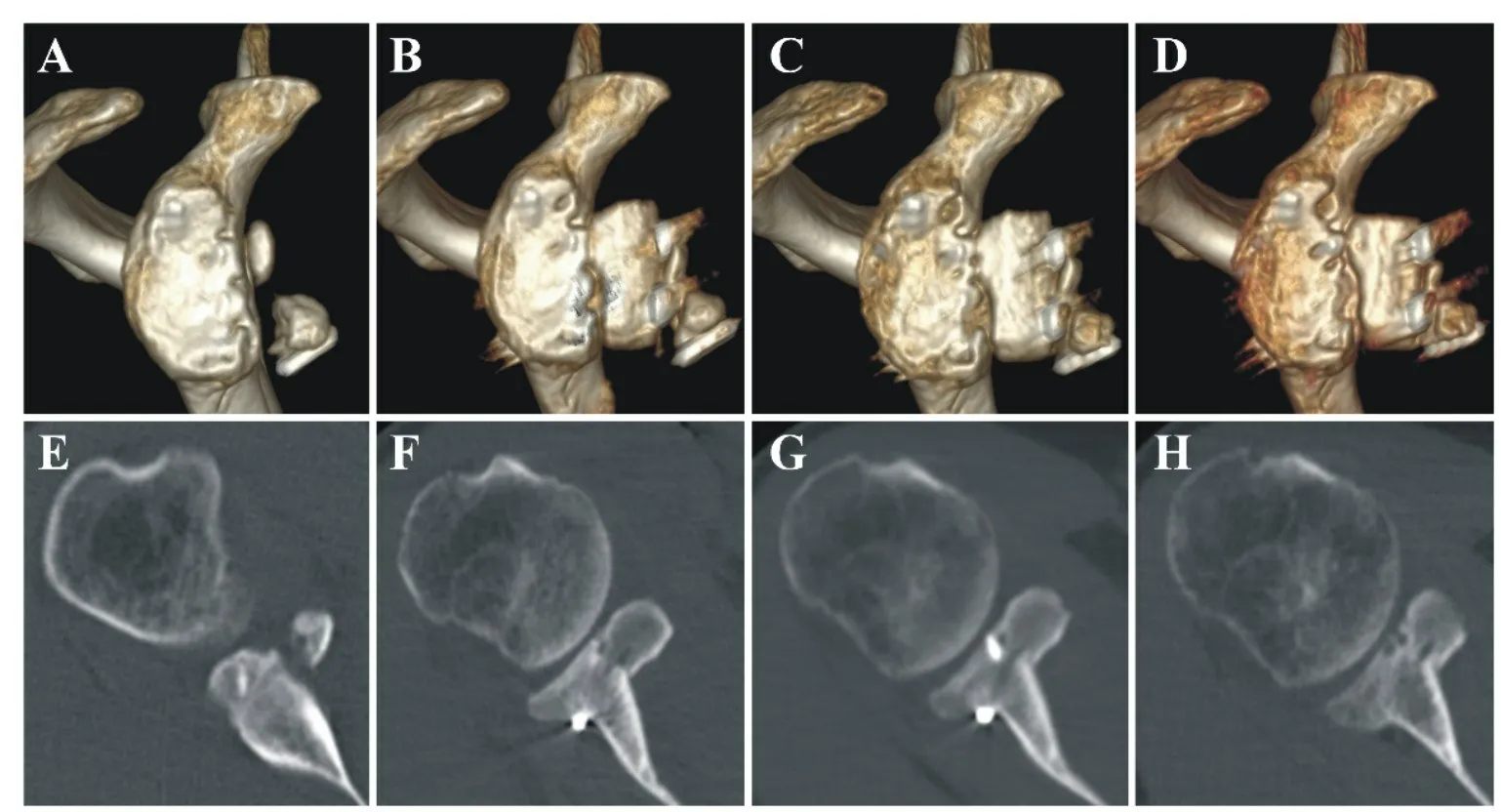
图5 喙突移位术后再复发患者术前以及术后CT表现
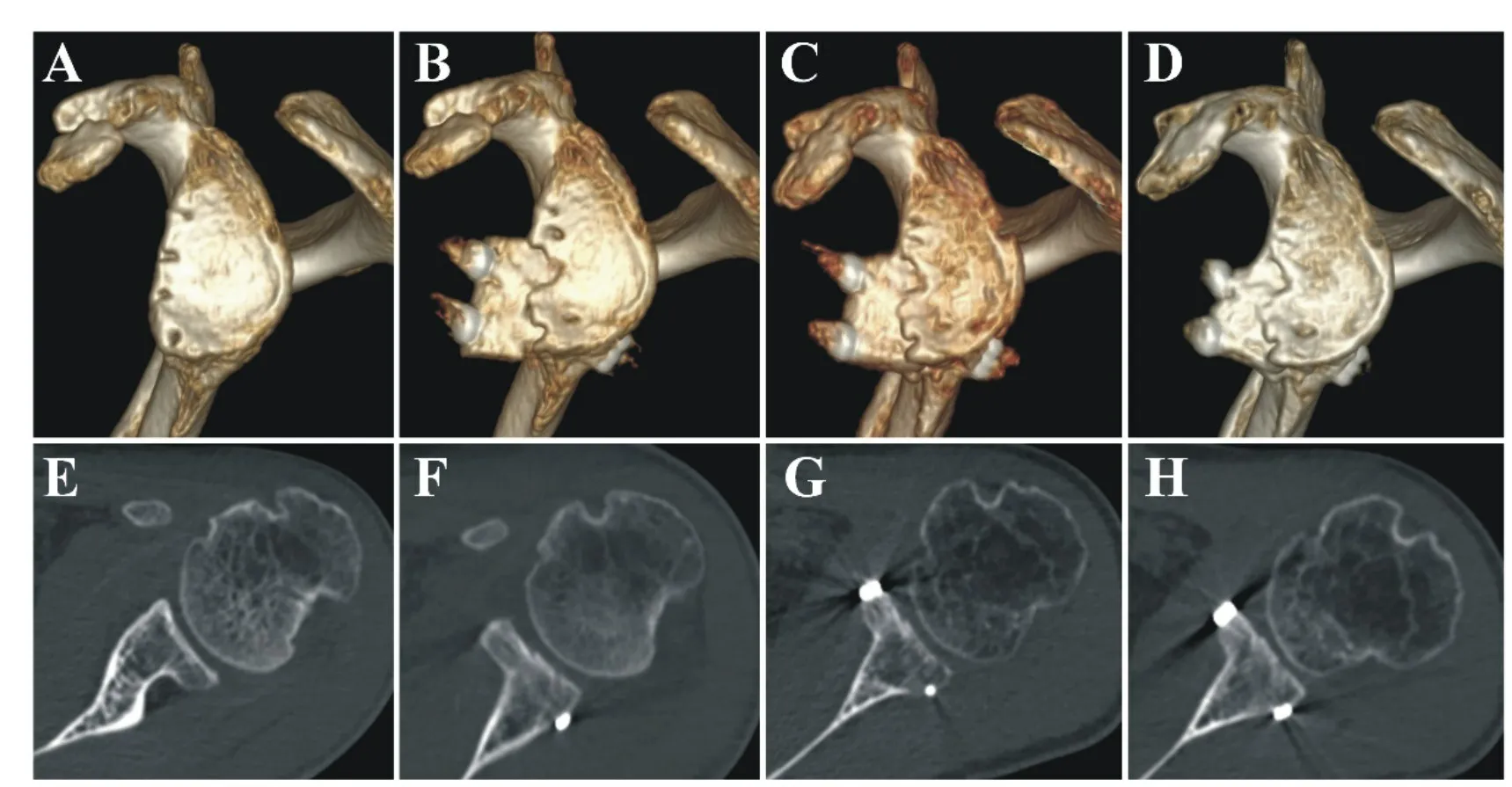
图6 患有癫痫的肩关节Bankart修复术后再复发患者术前及术后的CT表现
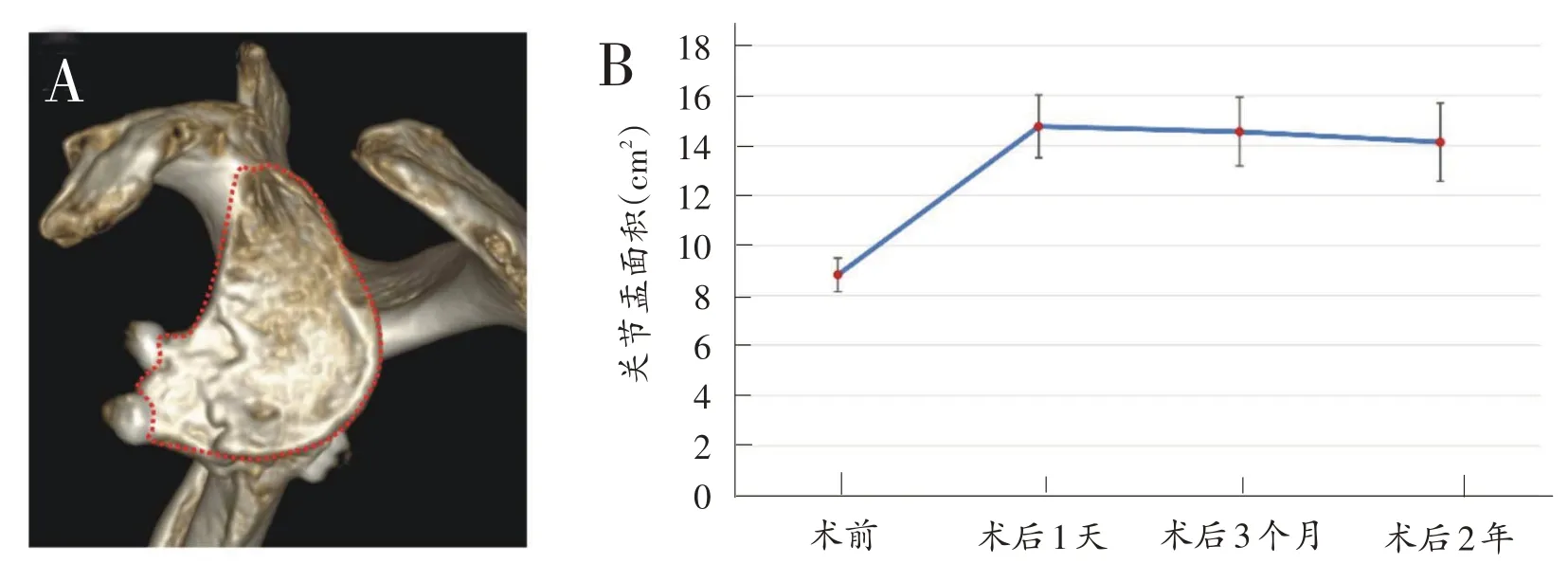
图7 关节盂面积变化
3)关节退变
所有病例在术后2年的CT上均未观察到明显的骨关节炎的发生。
3 讨论
本研究介绍了一种基于传统髂骨移植术(Eden-Hybinette),把中国古建筑学中的“榫卯”结构应用其中,改良得到的关节镜下“双嵌入式”髂骨移植术,并结合了改良线袢固定的方式来固定髂骨骨块,治疗肩关节复发性前脱位术后再复发患者。术后2年的随访结果显示,患者疼痛VAS评分、不稳VAS评分、Rowe评分以及肩关节主观评分(SSV)都较术前有显著改善,并且没有一例出现严重并发症。术后影像学评估中,利用该术式中的特殊器械能够保证移植的髂骨骨块在合适的位置,并与关节盂面平齐,术后3 个月和术后2年在CT 上的骨愈合率均为100 %,并且术后骨重塑(remodeling)使得关节盂逐渐趋近于正常的梨形形态。所有患者均未出现严重并发症,术后2年均无骨关节炎发生。
目前针对肩关节前向不稳的骨性手术,不论是喙突移位术(Bristow-Latarjet)还是髂骨移植术(Eden-Hy⁃binette),术中固定移植骨块最常用的还是金属螺钉。而当这类手术术后再复发需要再次翻修时,如何处理断裂或者移位的金属螺钉就成了一个棘手的问题。如果试图取出断钉,势必加重关节盂骨缺损;如果选择不取,则翻修术中如何避开断钉,再次植入新的螺钉来固定骨块将会变得非常困难[5,17,18]。Boileau 等首先报道了使用线袢固定的喙突移位术式[19],在随后的中期随访中发现线袢固定可以有效地替代螺钉固定,并且能够避免螺钉相关的并发症[20]。Boileau等随后又将线袢固定应用到了髂骨移植术中,用其对喙突移位术后再复发的病例进行翻修手术[8]。虽然有一些研究显示了使用线袢固定的喙突移位术或者髂骨移植术的一系列优势[21-23],但这种固定方式在术后早期生物力学强度不足的问题仍然没有得到很好地解决[24,25]。Reeves 等[25]近期的生物力学研究显示,当给予联合腱10 N的拉力作用下,线袢固定和螺钉固定相比对于骨块没有显著差异;而当拉力达到20 N,两种固定方式之间的差异就变得显著了,螺钉固定的生物力学强度更大,但总体来说喙突骨块各个位置的移位也均未超过1 mm。Williams 等[29]对比了在肱骨头对于喙突骨块直接压力下两种固定方式的生物力学强度,结果显示线袢固定在对抗这种来自肱骨头直接接触所产生压力的能力要明显弱于传统的螺钉固定。而在先前的研究中,将“榫卯”结构应用到喙突移位术(Bristow)中结合改良线袢固定的方法起到了很好的增强骨块稳定的效果[23]。综合以上研究结果,我们认为在本研究中提到的关节镜下“双嵌入式”髂骨移植术结合改良线袢固定的术式中,对于移植的髂骨骨块具有“四重”加强固定的作用:1)基于“榫卯”结构的“双嵌入式”骨性稳定结构;2)双线袢固定;3)双TigerWire 线环加强固定;以及4)最后两个Pushlock锚钉的再次固定作用。这“四重”稳定作用,使得该术式能够在保留线袢固定诸多优势、避免螺钉相关并发症的同时,最大程度地解决利用线袢固定早期固定强度不足的问题,从而促进术后骨愈合。
此外,对于患有癫痫的肩关节复发性前脱位的患者,若采用喙突移位术,术后存在因癫痫发作、肌肉屈曲痉挛而导致移植喙突骨块上的联合腱过度牵拉,致使喙突骨块发生移位和不愈合的潜在风险,所以针对这部分特殊患者,髂骨移植手术被认为更加合适和有效[12]。同时癫痫发作导致的肩关节反复脱位往往会导致前下盂的骨缺损较大,而髂骨移植术的优势之一就是能够根据骨缺损的大小取材,最大程度地恢复关节盂的骨性完整。因此,我们认为关节镜下“双嵌入式”髂骨移植术结合改良线袢固定的术式最适用于喙突移位术后再复发以及患有癫痫的肩关节复发性前脱位术后再复发患者的翻修手术。作为肩关节复发性前脱位术后再复发的翻修手术,尤其是针对喙突移位术后再复发的患者,所用的翻修手术一定要非常稳定和可靠,因为一旦翻修手术再次失败,对于患者将会是灾难性的后果。而这种关节镜下“双嵌入式”髂骨移植术结合改良线袢固定的手术方式,对于移植骨块的“四重”加强固定的作用,使其成为一种针对喙突移位术后再复发以及患有癫痫的肩关节复发性前脱位术后再复发可靠的翻修手术。
本研究存在一定的局限性,首先就是病例数较少,这是由于喙突移位术后再复发以及患有癫痫的肩关节复发性脱位术后再复发的病例本身相对比较少见,这也可能是导致术后UCLA 评分改善没有显著统计学差异的原因。此外,“四重”加强固定的作用也需要相关的生物力学实验进一步验证。
4 总结
关节镜下“嵌入式”髂骨移植术是针对喙突移位术后再复发以及患有癫痫的肩关节复发性前脱位术后再复发的一种安全、可靠且有效的手术方式。结合“榫卯”结构以及改良线袢固定的方法在保证了线袢固定优势的同时,还有效地改进了线袢固定初期固定强度不足的问题,促进了术后骨愈合,而术后的骨重塑也将有利于肩关节稳定性的长期恢复。

