23G 玻璃体切割术联合巩膜扣带术治疗眼球内异物伴视网膜脱离的效果
李来恩
(菏泽爱尔眼科医院眼底病科,山东菏泽 274005)
眼球内异物在眼科十分常见,其发病率占眼外伤的18%~40%,随着病情进展能够引起视网膜脱离、视网膜裂孔、感染性眼内炎、增生性玻璃体视网膜病变、眼球萎缩等并发症[1]。其中,视网膜脱离是眼球内异物患者的主要并发症之一,严重影响患者的视功能与生活质量[2]。现阶段临床对于眼球内异物伴视网膜脱离患者通常采用玻璃体切割术(pars plana vitrectomy,PPV)治疗,但一些研究发现单纯应用PPV 对于视网膜脱离的解剖复位效果有所欠缺[3]。巩膜扣带术(scleral buckling surgery,SBS)能够调节眼球的几何形状,缓解或消除玻璃体对于视网膜的牵拉,继而封闭裂孔,获取满意的复位效果。本研究旨在探讨23G-PPV 联合SBS 治疗眼球内异物伴视网膜脱离的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年11 月至2020 年10 月菏泽爱尔眼科医院收治的86 例眼球内异物伴视网膜脱离患者作为研究对象进行前瞻性研究,以随机数字表法划分为对照组和研究组,每组43 例。对照组患者男性29 例,女性14 例;年龄20~65 岁,平均年龄(42.65±4.85)岁;异物留存时间1~12 d,平均异物留存时间(5.26±2.85)d;裂孔大小<1 视乳头直径(PD)10 例,≥1 PD 33 例;异物长度0.8~1.98 mm,平均异物长度(1.45±0.30)mm;患侧为左眼21 例,右眼22 例。研究组患者男性28 例,女性15 例;年龄21~66 岁,平均年龄(42.70±4.69)岁;异物留存时间1~11 d,平均异物留存时间(5.30±2.74)d;裂孔大小<1 PD 11 例,≥1 PD 32 例;异物长度0.9~1.96 mm,平均异物长度(1.46±0.28)mm;患侧为左眼20 例,右眼23 例。两组患者一般资料比较,差异无统计学意义(P >0.05),具有可比性。本研究经菏泽爱尔眼科医院医学伦理委员会批准,且患者均签署知情同意书。纳入标准:①符合《眼科学》[4]中的相关诊断标准且经临床确诊;②经影像学检查发现异物位于玻璃体腔内;③单眼患病;④患者年龄≥18 岁。排除标准:①其他眼部疾病或有眼外伤史;②严重心脑血管与脏器功能障碍;③其他原因所致的视网膜脱离;④眼内手术史;⑤眼内感染;⑥哺乳期与妊娠期女性;⑦认知障碍、有精神疾病史等无法配合研究与随访者。
1.2 方法 两组患者均进行角膜与巩膜裂伤缝合。对照组患者行23G-PPV 治疗:采用玻璃体视网膜手术系统(美国爱尔康公司,Accurus 400VS),协助患者取仰卧体位。球后局部麻醉后,将23 G 带套管穿刺刀刺入巩膜,经球结膜进入玻璃体腔内。灌注管插入颞下套管内,注入复方氯化钠注射液(夏都医药有限公司,国药准字H63020157,规格:500 mL)维持眼内压,将导光与玻切头插入颞上与鼻上方套管内,缝合角膜接触镜。切除玻璃体,通过超声乳化摘除术处理混浊晶状体。确定异物与裂孔位置,取出鼻上或颞上的套管,根据异物情况扩大切口并将其取出,扩大的切口以水密缝合。重新插入穿刺套管,以重水将视网膜压平,激光封闭裂孔,交换气液后注入硅油4.5 mL。研究组患者在23G-PPV手术后联合SBS 治疗:使用宽硅胶带(9 mm),以5-0线将其固定于视网膜裂孔巩膜外表面。在术后2~3周内两组患者均被要求限制体位。术后3 个月取出硅油。
1.3 观察指标 ①比较两组患者术前与术后3 个月时的眼压和最佳矫正视力:分别于手术前、术后3 个月对患者行最佳矫正视力(BCVA)检查及非接触式眼压检查(单位:mmHg)。BCVA 检查采用国际标准视力表,患者于正常照明下,距视力表5 m 进行检查[单位:最小分辨角对数(LogMAR)]。②比较两组患者首次手术解剖复位情况和复发情况:术后3 个月采用眼部B 超检查评估视网膜是否成功复位,其中B 超显示视网膜平复、裂孔封闭、瘢痕形成为成功复位。首次手术解剖复位成功率为首次手术解剖复位成功例数占总例数之比;随访6 个月,比较两组视网膜脱离复发率,即视网膜再次脱离例数占总例数之比。③比较两组术后并发症情况:术后6 个月内若发生感染性眼内炎、暂时性高眼压、低眼压、硅油乳化等,记录并给予相应处理。并发症发生率为发生并发症的例数占总例数之比。
1.4 统计学分析 采用SPSS 20.0 软件进行数据分析。计量资料用()表示,组间治疗前后比较行两独立样本t 检验,组内治疗前后比较行配对t 检验;计数资料用[例(%)]表示,行χ2检验或校正χ2检验。以P <0.05为差异有统计学意义。
2 结果
2.1 两组患者术前与术后3 个月眼压与最佳矫正视力对比 术前,两组患者的眼压与最佳矫正视力对比,差异无统计学意义(P >0.05)。术后3 个月时,两组患者的眼压较术前降低,最佳矫正视力较术前升高,差异均有统计学意义(均P <0.05),但两组患者的眼压与最佳矫正视力对比,差异无统计学意义(P >0.05),见表1。
表1 两组患者术前与术后3 个月时眼压与最佳矫正视力对比()
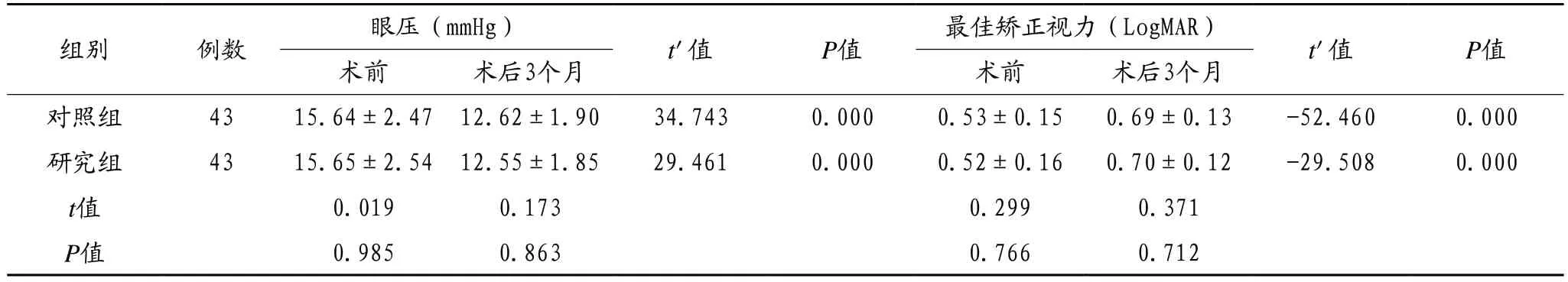
表1 两组患者术前与术后3 个月时眼压与最佳矫正视力对比()
注:t'值为配对t 检验的统计值。1 mmHg=0.133 Kpa。
2.2 两组患者首次手术解剖复位成功率与复发率对比 研究组首次手术解剖复位成功率较对照组更高,随访6 个月的复发率较对照组更低,差异均有统计学意义(均P <0.05),见表2。
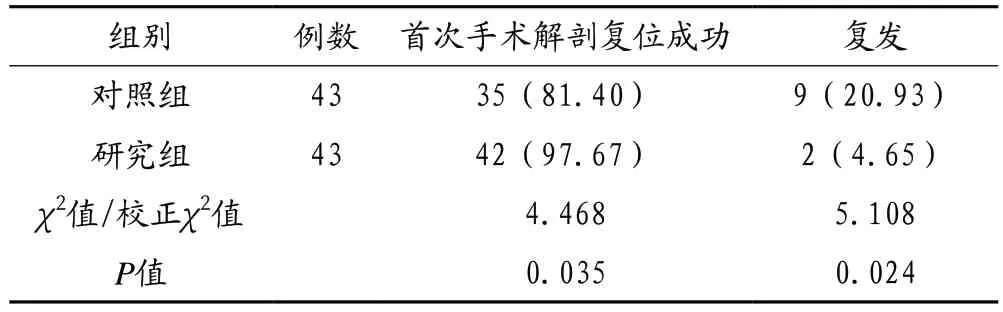
表2 两组患者首次手术解剖复位成功与复发情况对比 [例(%)]
2.3 两组患者术后并发症发生率对比 研究组患者的术后并发症发生率为2.33%,与对照组的6.99%对比,差异无统计学意义(P >0.05),见表3。

表3 两组患者术后并发症情况对比 [例(%)]
3 讨论
视网膜脱离是眼球内异物患者的常见并发症,其发病率高达30.1%,能够进一步引起视物变形、视野缺损、中心视力降低等问题,严重影响患者的学习、工作和生活[5]。目前,主要采用PPV 手术治疗眼球内异物伴视网膜脱离,其目的是以较小的损伤取出视网膜或玻璃体内的异物,修复球内异常所致的视网膜脱离与裂孔,恢复眼球的正常解剖结构、抑制眼球萎缩[6]。23G-PPV是一种超微创玻璃体切割手术,该技术可以在直视状态下取出眼后段球内异物,清除混浊玻璃体与炎性介质,处理视网膜脱离,术后无结膜瘢痕形成与炎症反应,具有损伤小、术后眼压平稳、视物变形减轻等优势[7-8]。同时,23G-PPV 最大的切割功率为5 000 r/min,其可安全靠近视网膜操作,切割效率高,且术中通过套管保护可有效减少器械对视网膜的牵拉与损伤,利于患者术后恢复。
然而,有研究发现受视网膜下增殖,以及23G-PPV术后患者体位依从性差等因素的影响,易发生术后粘连、裂孔再次开放,造成疾病复发与加重[9]。SBS 能够使巩膜组织与视网膜裂孔更为贴近,缓解PPV 术后的牵拉作用,且SBS 利用适当的巩膜外垫压操作促使裂孔与硅油接触,进一步提高裂孔封闭效果,具有经济性高、操作简便等应用优势[10]。本研究结果显示,术后两组患者眼压、最佳矫正视力较术前均有所改善,而术后两组患者眼压和最佳矫正视力差异无统计学意义(P >0.05)。不过,研究组首次手术解剖复位成功率高于对照组、复发率低于对照组,差异均有统计学意义(均P <0.05)。可见,通过23G-PPV 与SBS 的协同效应,进一步减少牵引作用,保障视网膜固定效果,继而达到满意的解剖复位成功率,抑制疾病复发,安全可靠。这与黄惠嫔等[11]的研究结果相符。
综上所述,23G-PPV 联合SBS 手术治疗眼球内异物伴视网膜脱离效果可靠,复发率低,适于临床应用。

