综合护理在肺结核合并糖尿病医院感染控制中的效果分析
邱明梅,经者
江苏省南京市六合区人民医院感染性疾病科,江苏南京211500
近年来,随医疗技术的高速发展,抗生素类药物及各类免疫制剂的使用也越来越频繁,这不仅增加了患者的医院感染风险,还易影响医院经济效益[1]。肺结核与糖尿病均属于临床较为常见的慢性疾病,临床治疗难度较高,老年患者受自身身体机能衰退、合并多种基础疾病等因素影响,多数患者两种疾病合并发生后,给患者的正常生活带来严重影响。糖尿病是一种以营养不良与代谢紊乱为主要发病机制的内分泌代谢性疾病,是导致患者发生肺结核的高危影响因素,肺结核患者多以盗汗、咳痰、低热及咳嗽等症状为主要临床表现[2]。由于肺结核合并糖尿病患者临床治疗难度较大,患者受治疗周期较长、抗结核类药物耐药性高等因素影响,给患者的生命安全带来严重威胁。肺结核与糖尿病均属于医院感染高发疾病,肺结核合并糖尿病患者发生医院感染的风险通常高于单一疾病患者,所以为保障患者的生活质量,降低患者医院感染风险,对肺结核合并糖尿病患者实施一定临床干预是十分必要的[3]。该研究选取2016年6月—2020年1月该院收治的62例肺结核合并糖尿病患者选为研究对象,给予综合护理干预措施,探析肺结核合并糖尿病医院感染接受综合护理的临床控制效果,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的62例肺结核合并糖尿病患者选为研究对象,结合数字表法实施分组,接受常规护理的为对照组(n=31),接受综合护理的为观察组(n=31)。对照组:男27例,女4例;年龄43~72岁,平均年龄(60.45±2.74)岁;病程2~11年,平均病程(5.41±0.87)年。观察组:男25例,女6例;年龄41~70岁,平均年龄(60.13±2.41)岁;病程1~9年,平均病程(5.24±0.95)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。研究开始前,患者及家属已认真签署同意书;该研究已征得医院伦理委员会认可及同意。
纳入标准:所有患者进行实验室检查及影像学检查,确诊为肺结核合并糖尿病。排除标准:病例资料不全患者;患有严重脏器功能不全及恶性肿瘤疾病患者。
1.2 方法
所有患者均给予抗结核、降血糖及抗炎治疗,对照组患者接受常规护理干预措施,持续监测患者血糖水平,正确指导患者用药,做好患者呼吸道护理。观察组患者接受综合护理措施。
1.2.1 组建综合护理小组 组建由副主任护师,主管护师,护师组成的综合护理小组,全面评估医院感染危险因素,并按评估结果,为患者制定有效的护理方案,并将相关护理内容列入护理表格中。记录患者一般资料、患者口腔状况、体温变化、血糖变化、侵入性操作、抗生素使用情况,随后有效落实临床护理计划。
1.2.2 组织护理人员参加培训 对护理人员实施培训,着重讲解医院感染概念、分布及临床诊断等内容,增强护理人员对抗生素使用原则的掌握,了解院内二重感染发生原因及预防措施。对患者病情进展进行持续观察,做好医院感染早期症状的预防,通过给予早期处理措施,避免发生交叉感染[4]。
1.2.3 做好患者基础护理工作 良好掌握患者肺结核合并糖尿病的临床基本特点,制定好护理、诊断及治疗方案。按药理作用、配制要求及配伍要求,做好抗生素及抗结核类药的合理使用,严格遵医嘱用药[5]。患者用药后,对患者实行密切关注,如有不良反应发生,遵医嘱给予抗生素治疗。采集好患者的痰、血标本,按流程送检。
1.2.4 消毒隔离措施 按实验室检查及影像学检查结果,合理安置患者,将痰培养呈阳性患者安置于单独病房,做好隔离工作。为保持病房空气洁净,每日使用循环风紫外线空气消毒机消毒,2次/d,30 min/次[6]。每日定时清扫病房环境,做好室内地面与床位消毒工作,使用消毒液拖地。准备好一次性手套、洗手快消、纸巾等物品,此外,对工作人员的手部进行定期细菌采样培养。针对患者分泌物、痰液、排泄物及胸腔引流液,备好消毒液进行及时消毒。患者使用的氧气装置,应做好消毒处理;将灭菌用水装在湿化瓶内,并进行每日更换;使用雾化器做好消毒工作,专人专用,避免发生交叉感染。关注手部卫生,在洗手池、医院走廊等位置张贴洗手流程示意图,做好科室人员洗手流程培训;同时,将消毒液配备在病历车及治疗车中。要求医生及护理人员做好手卫生,对患者手部消毒进行健康教育,从而增强患者的自我保护意识[7]。
1.2.5 心理疏导及健康教育干预 ①心理疏导干预:肺结核合并糖尿病患者受治疗周期长、病情反复等因素影响,易在治疗过程中产生诸多不良情绪,给患者的临床治疗带来诸多不利影响,不仅限制了患者的预后效果,还易降低患者干预依从性。对患者内心状态进行逐步了解,耐心倾听患者的诉述。当患者在治疗过程中出现不安、紧张等不良情绪时,护理人员应多多观察患者情绪变化,以沟通、交流等方式,做好患者内心不良情绪疏导,从而有效缓解患者心中压力。向患者介绍医院以往成功治疗案例,做好患者病情恢复的良好鼓励。做好家属的动员工作,让家属给患者提供基础支持,嘱咐家属积极配合医务人员的治疗及护理工作。
②健康教育干预:详细评估肺结核合并糖尿病患者病情的危险因素,并按评估结果,为患者制定健康教育计划表,实施健康教育宣传。将血糖控制及肺结核治疗转归等重要性告知患者,加深患者对饮食与药物治疗的认知,提升两种疾病的治疗效果,从而有效防控医院感染[8]。通过介绍疾病发病原因、病理机制及治疗方法,对患者错误认知进行及时纠正。护理人员应将肺结核、糖尿病疾病知识、护理流程、治疗方法与感染预防措施讲解给患者,从而提升患者的自我保护意识。嘱咐患者严格遵医嘱用药,切忌擅自停药或随意更改药量。以发放宣传手册、播放宣传视频、粘贴流程图等方式,对患者实施积极的健康教育,提升患者的自我防护意识,并养成良好的生活习惯,从而从根源上避免交叉感染。着重强调医院感染对患者病情的影响,通过详细讲解,使患者及家属良好掌握医院感染预防方法。对患者陪护人员进行严格限制,为使患者保持充足睡眠,应尽量减少探视时间与探视人员,同时探视人员做好个人防护[9]。
1.2.6 药物、饮食及运动干预 ①用药干预:由于肺结核合并糖尿病患者用药较为复杂,所以,护理人员应将各种药物的使用方法、服用时间、用量及相关不良反应用介绍给患者,并做好患者不良反应的密切监测,实时调整患者的用药方案。由于患者长期使用抗生素,极易诱发霉菌及二重感染,为做好感染预防,应定期清洁患者皮肤,皮肤清洁时,应避免使用肥皂或消毒液。为使患者口腔保持弱碱性环境,建议患者饭后使用浓度为2.5%的碳酸氢钠溶液漱口。抗结核药物应遵循早期、适量、规律、联合及全程治疗原则,患者用药期间,应做好患者肝脏、肾脏功能监测,及时发现患者用药后的不良反应及并发症,并及时给予对症处理[10]。将胰岛素注射、血糖仪检测方法告知患者及家属,嘱咐患者做好每日血糖测量,并进行准确记录。需对刚入院患者做好4段血糖监测。
②饮食干预:按患者自身体质,摄入每日所需热量,按患者具体病情,为患者制定具有针对性的饮食计划。以瘦肉、鱼类、豆类、蔬菜及粗粮为主要饮食,建议患者多食膳食纤维含量高的食物,增加优质蛋白、高维生素食物的摄入量,避免食用甜食[11]。严格控制盐分摄入,保持低脂、低盐饮食,减少组织胺与胆固醇高含量食物的摄入,保持均衡饮食,同时,对高糖食物进行严格限制,禁烟禁酒,切忌饮用浓茶或咖啡,养成良好的饮食及生活习惯。
③运动指导:按患者病情恢复情况,酌情指导患者进行适当运动,按患者实际病情,选择散步,慢走等恰当运动方式,促进患者体能恢复。
1.3 观察指标
①比较两组患者疗效差异:按血糖控制结果与肺部影像学改变情况,将临床疗效分为显效、好转、无效3种结果,其中患者空腹血糖<7.0 mmol/L,经胸部X线片检查,肺部病灶吸收率>90%表示显效;患者空腹血糖<11.0 mmol/L,经胸部X线片检查,50%<肺部病灶吸收率%<90%表示好转;患者血糖与病灶吸收率均未得到有效改善,甚至存在病情加重情况,表示无效。②比较患者自我管理水平:使用医院常用模板,统计上述指标的组间差异,满分为100分,分值越低表示质量越差。③比较两组患者医院感染及控制情况:详细记录医院感染发生情况,经相关控制措施干预后,计算医院感染控制率。
1.4 统计方法
采用SPSS 23.0统计学软件进行数据分析,计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者疗效差异对比
两组患者经治疗后,观察组疗效总有效率为96.77%,优于对照组,差异有统计学意义(χ2=4.381,P<0.05),见表1。

表1 两组患者疗效差异对比
2.2 两组患者自我管理水平对比
经干预,观察组患者自我管理水平(92.34±0.52)分高于对照组,差异有统计学意义(t=51.801、47.438、35.956,P<0.05),见表2。
表2 两组患者自我管理水平对比[(±s),分]
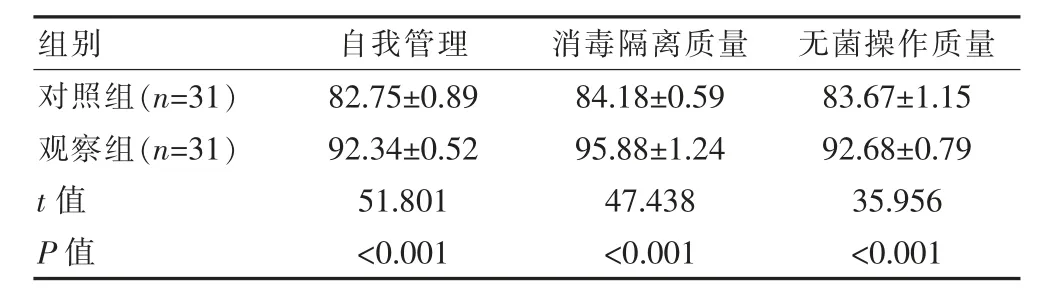
表2 两组患者自我管理水平对比[(±s),分]
组别 自我管理 消毒隔离质量 无菌操作质量对照组(n=31)观察组(n=31)t值P值82.75±0.89 92.34±0.52 51.801<0.001 84.18±0.59 95.88±1.24 47.438<0.001 83.67±1.15 92.68±0.79 35.956<0.001
2.3 两组患者医院感染发生率对比
经干预,观察组医院感染发生率为3.23%,明显少于对照组,差异有统计学意义(χ2=4.671,P<0.05),见表3。

表3 两组患者医院感染发生率对比
2.4 两组患者医院感染控制率对比
患者经临床干预,观察组医院感染控制率为100.00%,多于对照组,差异有统计学意义(χ2=5.627,P<0.05),见表4。
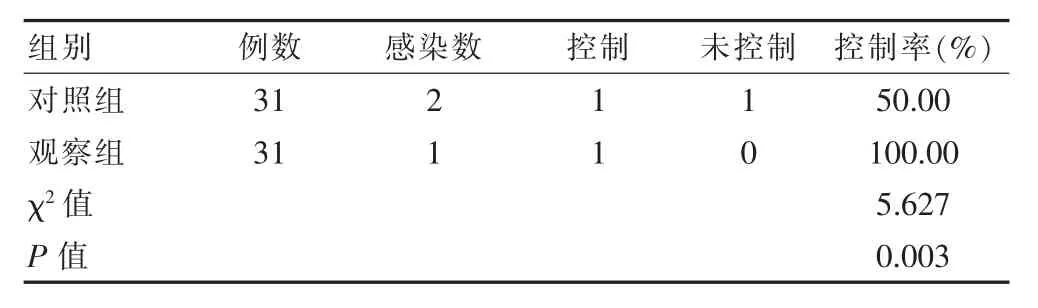
表4 两组患者医院感染控制率对比
3 讨论
肺结核与糖尿病均属于慢性消耗性疾病,两种疾病合并发生,对患者身体机能与免疫能力具有消耗与破坏作用,所以,肺结核合并糖尿病患者的外部病菌感染风险较高[12]。医院通过消毒、杀菌等措施,虽可有效控制医院感染发生率,但受病菌聚集等因素限制,由肺结核合并糖尿病引起的医院感染发生率仍居高不下。患者受医院感染等因素影响,必将加重患者病情,增加患者的临床治疗费用[13]。因此,加强肺结核合并糖尿病患者的临床护理,对预防医院感染具有重要作用。以往临床对肺结核合并糖尿病患者采取的干预措施为常规护理模式,通过对医院环境进行消毒与杀菌,达到控制医院感染的目的,但由于未从易感人群、传播途径及感染源控制3个方面进行防控,难以有效提升防控效果。
综合护理是一种在常规护理基础上发展起来的综合性护理模式,其主要包括健康教育、心理疏导、环境控制、用药指导、饮食及运动指导等措施,上述措施的实施,不仅有助于减轻患者心理负担,还有助于控制患者病情,同时,也提升了患者的临床配合度,便于医院感染防控工作的顺利展开[14]。
患者经治疗,观察组疗效总有效率为96.77%,优于对照组(P<0.05)。综合护理实施过程中,由于严格检查患者血糖、观察患者服用抗结核类药物后不良反应,有效改善了患者的血糖指标,提升了患者肺部病灶吸收率,临床治疗效果较为理想。经干预,观察组患者自我管理水平(92.34±0.52)分高于对照组(P<0.05)。这与罗燕[15]“观察组经干预,患者自我管理行为(91.71±0.32)分高于对照组(P<0.05)”的研究结果相符合。护理人员对患者实施综合护理时,通过开展健康教育,提升了患者对疾病感染风险的认知;通过制定饮食计划,保证患者的营养,提升患者的机体免疫能力;通过采取有效的消毒杀菌措施,提升了医院感染防控效果与整体消毒隔离质量;由于护理人员在护理过程中注意手部卫生,严格执行无菌操作,有效提升了无菌操作质量。观察组医院感染发生率为3.23%,医院感染控制率为100.00%,与对照组相比差异有统计学意义(χ2=4.671、5.627、P<0.05)。这与曾超等[16]人“经综合干预,观察组医院感染发生率为12.82%、控制率为80%,相比于对照组的41.03%、31.25%,差异有统计学意义(P<0.05)”的研究结果相一致。这说明综合护理应用于肺结核合并糖尿病患者在的临床干预,有助于降低医院感染风险,提升医院感染控制效果。
综上所述,综合护理应用于肺结核合并糖尿病患者,医院感染控制效果较为理想,树立了患者的自我管理意识。

