多学科医护协作型护理模式在心力衰竭患者中的应用
陈碧红,张翠红,魏 施
(龙岩市第一医院 福建龙岩364000)
心力衰竭是由各种心脏结构或功能异常导致心室充盈和(或)射血能力低下引起的一种临床综合征,主要临床表现为呼吸困难、疲乏和液体潴留。在出院后心力衰竭患者往往面临许多问题,包括对疾病的认知能力有限、生活质量差、再住院率和急诊就诊率高等。然而,目前心力衰竭患者出院前仅接受简单的出院指导,缺乏持续跟踪随访的护理指导。有研究显示,对心力衰竭患者加强出院后的跟踪随访,在降低再住院率、控制症状、提高知识水平和生活质量等方面起显著作用[1]。心力衰竭患者因心功能失代偿需要反复住院治疗,给社会和家庭造成巨大经济压力和人力负担,导致医疗资源投入增加,已成为全球性的公共卫生事件。Whitaker等[2]指出,多学科门诊的疾病管理能降低心力衰竭患者再入院率,改善生活质量。疾病管理是提高慢性病管理质量和效益的一种方法,通过多学科相关人员与患者之间建立融洽的关系,共同制订有针对性的管理计划,通过药物治疗方案、生活方式改变、自我管理等方法预防病情加重,改善患者预后,并达到不断促进健康的目的[3-4]。2019年1月1日~9月1日,我们对收治的150例心力衰竭患者开展多学科医护协作型护理模式,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取同期收治的300例心力衰竭患者作为研究对象。纳入标准:①年龄≥18岁者;②符合《中国心力衰竭诊断和治疗指南2018》标准[5]者。排除标准:①认知障碍者;②听力障碍者;③语言沟通障碍者;④拒绝参与本研究者。按照入院时间将患者分为对照组和观察组各150例。观察组男93例(62.0%)、女57例(38.0%),年龄:40~69岁83例(55.2%),70~90岁67例(44.8%);受教育程度:中学及以下35例(23.3%),高中或大专60例(40.0%),本科及以上55例(36.7%);心功能分级:Ⅰ级40例(26.7%),Ⅱ级32例(21.3%),Ⅲ级68例(45.3%),Ⅳ级10例(6.7%)。对照组男男90例(60.5%)、女60例(39.5%),年龄:40~69岁78例(52.1%),70~90岁72例(47.9%);受教育程度:中学及以下28例(18.7%),高中或大专72例(48.0%),本科及以上50例(33.3%);心功能分级:Ⅰ级38例(25.3%),Ⅱ级25例(16.7%),Ⅲ级72例(48.0%),Ⅳ级15例(10.0%)。出院后6个月观察组死亡1例,对照组死亡9例。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会知情同意。
1.2 方法 对照组进行常规心力衰竭护理。观察组在常规护理基础上依托中国心力衰竭中心的信息平台进行新型延续护理,实施多学科医护协作型管理模式,具体内容如下。
1.2.1 成立多学科医护协作型管理小组 由心力衰竭中心医疗主任、心力衰竭专家、心脏内外科医生、全科医生或基层医生、专科护士(心血管专科从事5年以上、主管护师及以上职称、丰富的心血管专业知识、能解决疑难复杂的护理问题,具备一定的教学和研究能力、良好的沟通协调能力)、医生助理、临床药师、营养科医生、心理医生、康复治疗师、心电图医生、心脏彩超医生、秘书等,共同组建多学科心力衰竭疾病管理小组。
1.2.2 软件配置 ①收集心力衰竭患者数据进行后期随访跟踪,依托中国心力衰竭中心数据填报平台,构建心力衰竭数据研究和随访服务平台数据库。通过电子信息系统获取录入患者信息,数据库通过姓名、住院号、身份证号查找患者基本信息、生活方式、病史及诊断、入出院时体格检查和生命体征、检查检验结果、出院结果、治疗药物等。②专科护士制作心力衰竭患者健康教育资料,导入科室微信公众号面向患者进行推广和普及心力衰竭各方面的知识。
1.2.3 专科护士培训 心力衰竭专家对入选专科护士进行培训,培训内容包含多学科医护协作型护理模式运行方法、最前沿的心血管专科疾病知识和各项操作技能、国内外心力衰竭指南、心力衰竭数据库的使用和录入培训、生活质量问卷调查方法及评分上传、6 min步行距离(6MWT)[6]等。
1.2.4 随访管理 通过门诊随访和电话随访进行随访管理。门诊随访有固定时间的心力衰竭专家坐诊,对门诊患者进行随访和指导;医生助手通过本院心力衰竭中心数据库平台导出入选患者的信息;专科护士对出院患者进行电话随访跟踪,了解患者出院后的生活质量,教会患者在饮食、运动方面进行自我监测和评估,告知患者按时服药的重要性及药物出现不良反应紧急处置方法,通过电话随访进行院外干预,提高患者的药物依从性和门诊随访率。
1.2.5 数据管理 多学科人员每2~3个月进行1次心力衰竭质控分析会和心力衰竭典型病例分析会,数据管理员将数据分析结果提前7 d打印做好准备,数据分析超声心动图使用率、N末端B型利钠肽原(NT-pro-BNP)或B型利钠肽(BNP)使用率、ACEI/ARB/ARNI使用率、β受体阻滞剂使用率、醛固酮受体拮抗剂使用率、房颤抗凝治疗率、院内病死率、30 d和12个月再入院率及病死率等。由数据管理员分析会议,做成PPT进行讲解,确立关键性效率指标和预后指标的近期奋斗目标值,成员反馈工作实际情况、存在的问题及对提高心力衰竭诊疗质量的建议。征求中国心力衰竭中心专家委员会的工作指导意见,分析如何在本中心工作中具体落实。
1.3 评价指标
1.3.1 6MWT 在医护人员的陪同下,要求患者在平直走廊中尽可能地快走,测定患者6 min步行距离,将心力衰竭划分为轻、中、重3个等级,行走距离426~550 m为轻度心力衰竭,150~425 m为中度心力衰竭,<150 m为重度心力衰竭。该评估方法的特点是以主观感觉与客观结果为依据,安全、简便、易行。在临床上,除用于评估患者运动耐力和心脏储备功能外,还常用于心力衰竭的治疗效果评价及预后。如患者出现以下任意一项则终止:胸闷痛、冒冷汗、气喘、乏力、面色苍白、血氧饱和度下降、心率加快等[7]。最终将测试结果和患者信息上传到自主设计的信息系统。
1.3.2 生活质量 运用美国明尼苏达大学Jay Cohn博士于1987年编制的明尼苏达心力衰竭生活质量问卷(MLHFQ)[8],包括躯体领域(0~40分)、情绪领域(0~25分)、其他领域(0~40分)3项,共21个条目,各条目得分越高表示患者生活质量越差。该调查结果由专科护士按照要求上传。
1.3.3 随访 出院1周、1个月、3个月、6个月、12个月进行随访,在出院7 d由责任护士安排1次电话随访,随访内容包括出院后基本状况、用药依从性、门诊随访等;在出院1、3、6、12个月,由专科医护人员进行门诊随访,包括监测症状、心功能分级、血压、心率、心律、体重、肾功能、电解质、用药调整、治疗并发症、评估依从性和不良反应等。
1.3.4 药物使用达标率 涉及药物包括出院时及出院6个月患者使用ACEI/ARB/ARNI、β受体阻滞剂及醛固酮受体拮抗剂使用率。
1.3.5 病死率及再住院率 包括院内病死率、出院30 d和12个月再入院率及病死率等预后指标。
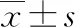
2 结果
2.1 两组出院时及出院6个月6MWT比较 见表1。
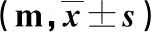
表1 两组出院时及出院6个月6MWT比较
2.2 两组出院时及出院6个月MLHFQ评分比较 见表2。
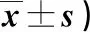
表2 两组出院时及出院6个月MLHFQ评分比较(分,
2.3 两组出院时及出院6个月药物使用达标情况比较 见表3。
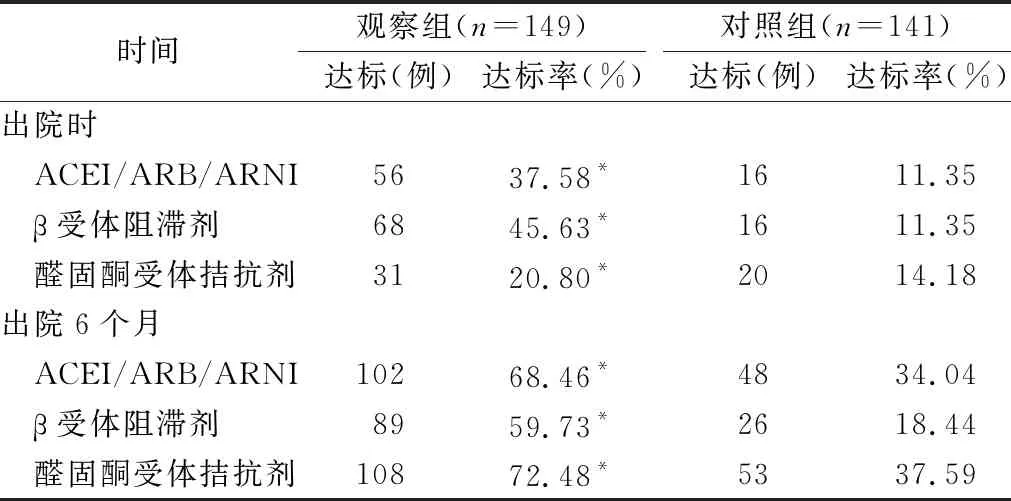
表3 两组出院时及出院6个月药物使用达标情况比较
2.4 两组病死及再住院情况比较 观察组无院内病死,出院30 d病死1例(0.67%),出院12个月病死2例(1.33%);出院30 d再住院1例(0.67%),出院12个月再住院5例(3.33%)。对照组院内病死5例(3.33%),出院30 d病死4例(2.67%),出院12个月病死6例(4.00%);出院30 d再住院18例(12.00%),出院12个月再住院25例(16.67%)。两组病死及再住院情况比较差异均有统计学意义(P<0.01)。
3 讨论
3.1 提高生活质量 心力衰竭严重影响患者日常生活,降低生活质量[9]。多学科医护协作型护理模式是一种新型的、各学科整合的护理模式,在给予专科护理同时,加强对患者的心理及生活护理;加强对患者躯体、活力、情绪等相关维度的重视并予以针对性指导[10]。本研究结果显示,出院6个月,观察组MLHFQ评分高于对照组(P<0.01),说明多学科医护协作型护理模式提升了患者自我管理能力,间接促使疾病转归,直接提高其生活质量[11]。
3.2 提高药物依从性 多学科医护协作型护理模式的核心是将护患关系及治疗护理延续至患者出院后,所有明确诊断的心力衰竭患者均建立健康档案,进行长期随访管理、全面的病史询问和体格检查,建立完整的医疗健康档案[12]。由专人负责输入数据及备份更新统计,记录其诊治及转归情况,根据临床状况给予相应的健康教育。本研究结果显示,观察组药物使用达标率高于对照组(P<0.01)。
3.3 降低再住院率和病死率 心力衰竭具有较高的致死率,5年内疾病存活率与恶性肿瘤具有一致性[13]。随着临床护理模式不断优化,心力衰竭患者得到规范化管理和评估,专科护士加强对患者的疾病治疗、药物使用及生活态度进行综合干预,及时动态调整治疗方案[14]。本研究结果显示,观察组出院30 d和12个月再住院率和病死率均低于对照组(P<0.01),说明多学科医护协作型护理模式能降低再住院率和病死率。
随着社会飞速发展和人们生活水平的不断提高,心力衰竭患者对生活质量的要求也越来越高,开展多学科医护协作型护理模式向患者提供系统、全面、细致的延续服务,能够满足患者需求,医护之间的相互协作能够增进医护人员的沟通和交流,促进科室氛围,有利于提升服务质量和患者住院满意度;开展多学科医护协作型护理可以降低患者再住院率和病死率,提高患者生活质量,减轻焦虑和心理负担[15-16]。因此,需争取政府、社会、医疗机构和患者的共同参与,改善患者预后,构建更加和谐的医患关系。

