老年人心血管用药现状调查研究
兰 博 胡才友※ 杨 泽 周 起 周甘平 吕 渊 宋岳涛 张毓红
到2050年,全球老年人口数量将超过20亿,占世界人口的20%以上,我国的老年人口将达4.8亿,约占全球老年人口总数的1/4,是世界上老年人数量最多的国家之一[1,2]。随着老龄化时代的到来,心血管疾病已成为威胁老年人群身体健康与生命安全的重要疾病[3],本文主要对我国老年人心血管用药现状进行相关调研,旨在为老年人安全用药提供参考。
1.资料与方法
1.1 研究对象 调研2013年至2019年在广西壮族自治区江滨医院、北京老年医院、宁夏医科大学总医院住院的老年患者,记录所有参与调研老年患者的基本信息、生活习惯及心血管疾病用药情况。所有参与调研者均签署知情同意书。
1.2 调查方法 本研究由经过统一培训的药学专业技术人员参与,主要采取问卷调查方式,不能独立完成问卷的老年人,由调查员读题老年人回答,调查员记录,由于健康原因不能应答的老年人,由其主要照料者代填相关信息。
1.3 研究变量 分析不同年龄段老年人的降压药、降糖药、降脂药、强心药、利尿药的使用比例及合并用药情况,统计不同心血管疾病的用药依从性,并分析用药依从性的相关影响因素。
1.4 统计学方法 相关数据均采用SPSS 24.0软件处理,对一般资料进行描述性统计分析,计数资料率的比较采用χ2检验,检验水准α=0.05。
2.结果
2.1 基本情况 本次调研共发放问卷4620份,回收有效问卷4419份,有效回收率为95.6%。调查对象中男性2236人(50.6%),女性2183人(49.4%);65~69岁的老年患者占比最大(23.2%),民族以汉族居多(86.9%),半数以上老年患者具有初中及以上学历(54.7%),其中服用降压药、降糖药及降脂药的老年患者比例分别为48.7%、17.6%及12.4%。详见表1。
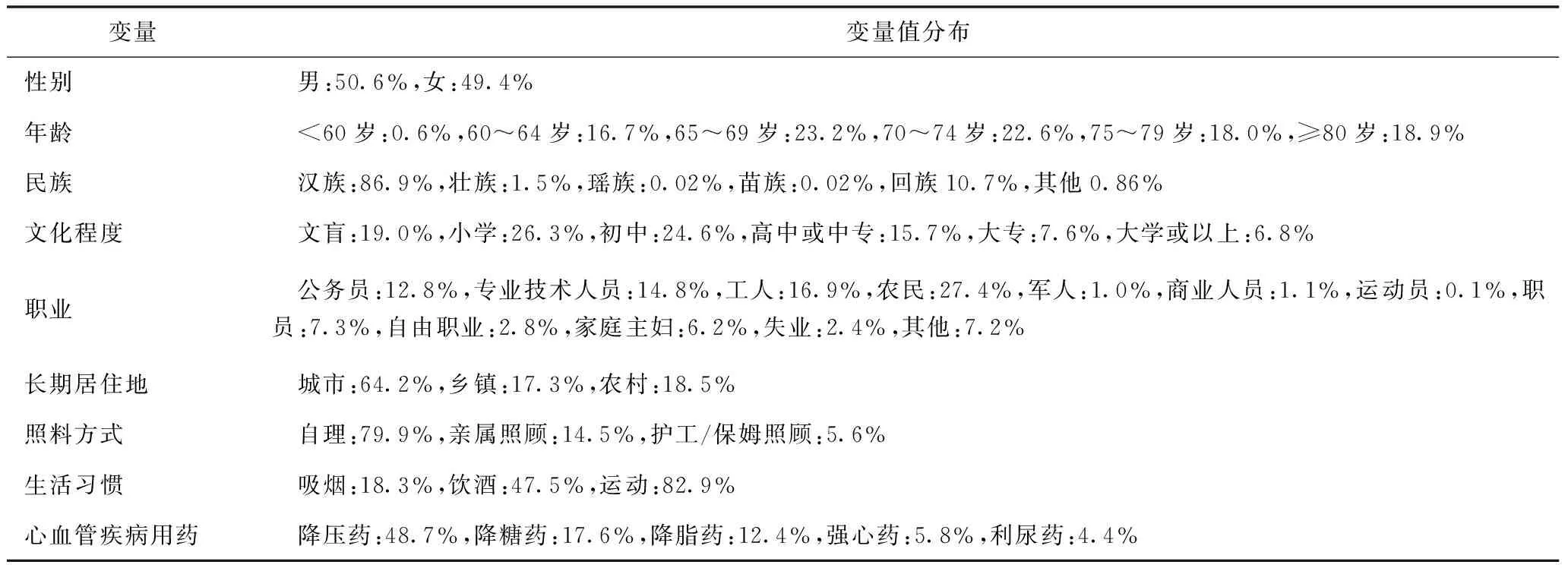
表1 被调查老年人基本情况
2.2 心血管用药分布特征 本研究中显示,随着老年人的年龄逐步增大,服用心血管药物的比例呈逐渐升高趋势,在80岁及以上的老年人中57.7%的人群服用降压药,17.6%的人服用降糖药,12.4%的人服用降脂药。合并用药调研提示,37.4%的老年人使用1种心血管药物,17.5%的老年人使用2种心血管药物,5.2%的老年人使用3种及以上心血管药物。详见表2。
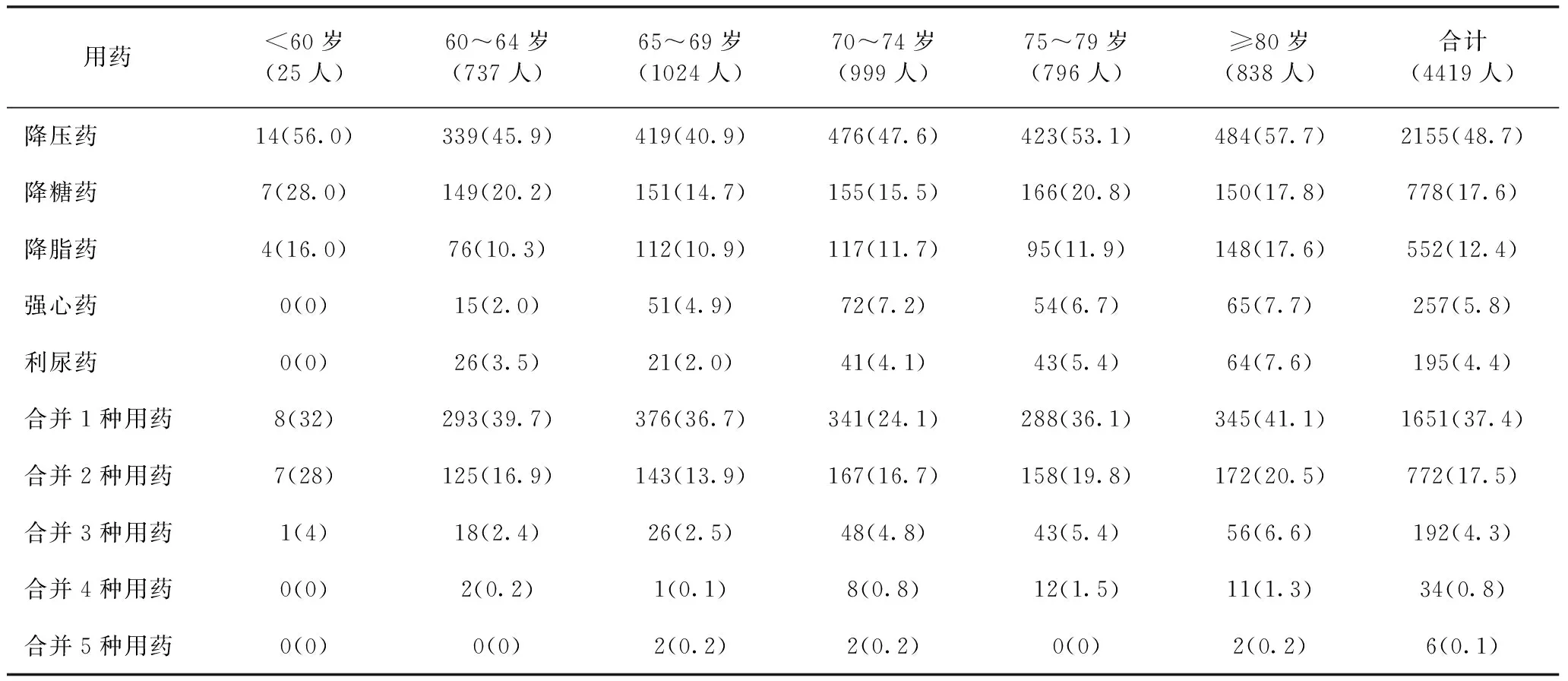
表2 不同年龄组老年人心血管用药分布 单位:例(%)
2.3 用药依从性特征 本研究分析了患高血压、糖尿病、高血脂老年人的用药依从性,其中高血压及糖尿病的用药依从性良好,分别为88.1%及83.0%,高血脂的用药依从性相对较差,仅为49.2%。详见表3。

表3 不同心血管疾病患者用药依从性(用药人数/患病人数)
2.4 用药依从性分析 对患高血脂的老年人用药依从性进行单因素分析,结果显示老年人使用降脂药的依从性与性别、民族、职业差异不具统计学意义,但与老年人的年龄(χ2=7.183,P=0.028)及文化程度(χ2=9.472,P=0.009)显著相关。详见表4。
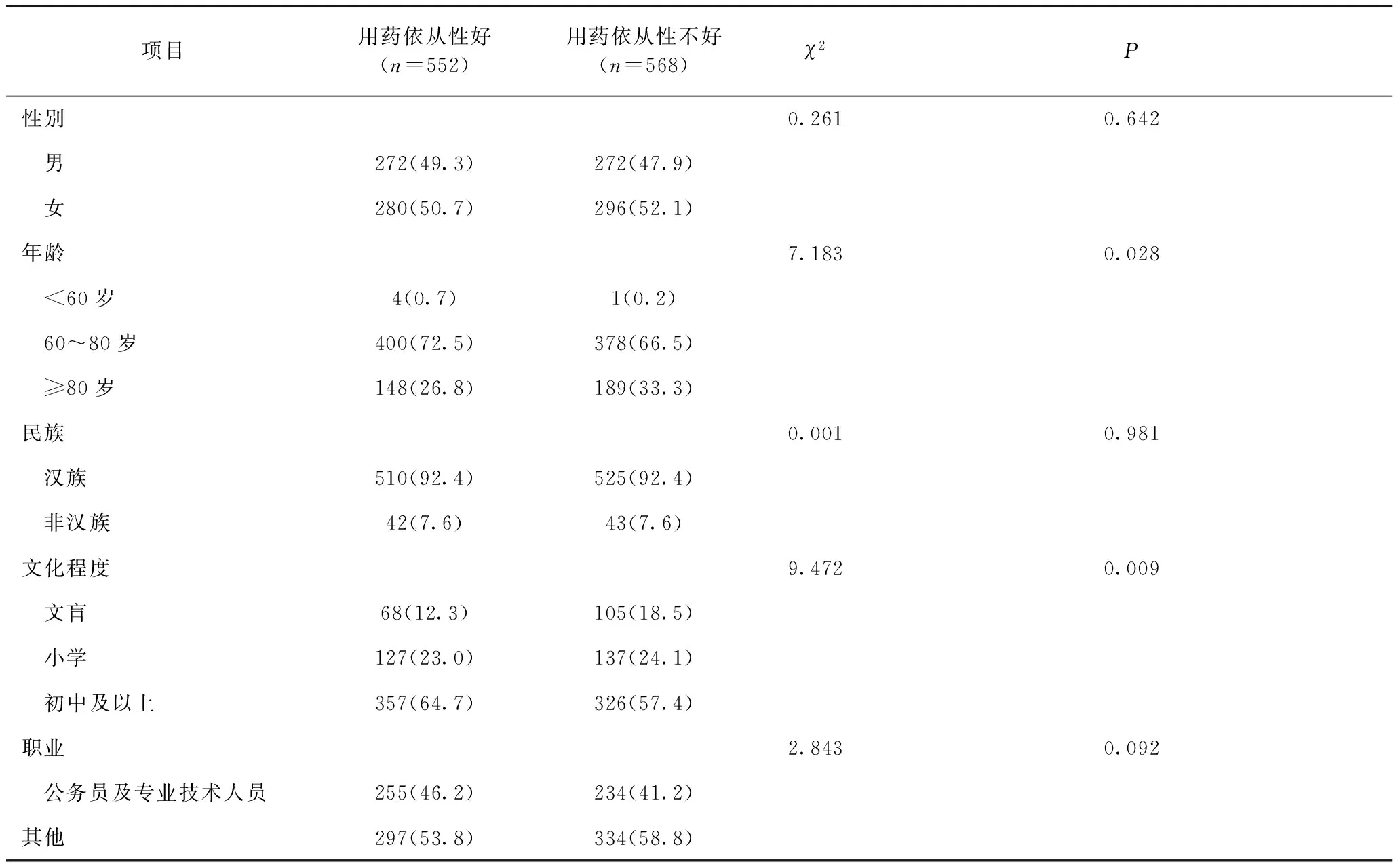
表4 高血脂用药依从性的单因素分析 单位:例(%)
3.讨论
对于老年人我们应该特别关注合并用药的问题,因为同年轻人相比老年人往往合并多种慢性疾病。研究显示,美国20%的老年人患有5种或以上的慢性疾病,他们其中有50%的人使用5种或以上的药物[4]。更有研究表明,在老年癌症门诊患者中84%的患者接受了5种或以上的药物,43%的患者接受了10种或以上的药物[5]。合并使用多种药物治疗与药物不良事件风险增加[6]和入院风险增加[7]均独立相关。本研究提示,我国老年人合并用药种类与年龄显著相关,仅心血管用药合并3种以上的老年人占比为5.2%,其中很大部分老年人还合并使用镇静催眠药及其他抗精神病药物,这些人的合理用药应该受到医务工作者的重点关注,特别是药物之间的相互作用及不良反应。美国Beers指南依据老年人用药不良事件风险分级列出了可能不适合老年人使用的药物[8]。2019版Beers指南[9]更新中提及:对在服用ACEI及ARB类降压药且肌酐清除率下降的老年患者应该避免合并应用磺胺甲恶唑,避免发生高钾血症;老年患者应尽量避免使用短效或速效胰岛素,因为其既有低血糖风险又不能改善高血糖管理。临床医师应该结合相关指南为老年患者选择恰当的药物治疗方案,确保老年人用药安全。
在关注老年人合并用药的同时,我们还需要积极关注处方精简。处方精简最早由Woodward MC教授提出,是指对可能导致患者损害或患者不再获益的用药,减少该药剂量或停用该药的计划和管理过程[10]。处方精简的目标是减少用药负担和损害,同时维持或提高生活质量,是药物治疗管理服务中的一项重要工作[11]。本研究发现,相当比例的老年患者因服用某些药物引起相关不良反应,临床医师为处理这些不良反应开具新的药物治疗方案,而新的药物治疗方案又引起新的不良反应和症状,从而卷入药物治疗-药品不良反应的恶性循环中。对该类患者的最佳处理方式即进行相关用药的处方精简,例如临床上长期服用质子泵抑制剂的情况很常见,但研究显示40%~60%服用质子泵抑制剂的患者并无相关适应症,因此对于具有上消化道症状的老年人,如果已经完成了至少4周的质子泵抑制剂治疗方案且消化道症状明显缓解,可减少药物剂量或停药,或调整为按需使用。“医生加药、药师减药、处方精简、优化用药、减少伤害”这一宣传语,是对处方精简的最佳诠释,目前国内药学门诊发展方兴未艾,处方精简亦是药学门诊的重要工作内容,临床药师需重视处方精简相关工作,为优化老年患者药物治疗做出贡献。
本调研提示老年人心血管用药依从性有待提升,降压药及降糖药的用药依从性分别为88.1%及83.0%,降脂药的用药依从性仅为49.2%,详细调研其用药依从性不佳的原因,笔者认为原因主要为慢性病用药观念不强及忘记服药。本研究分析提示降脂药依从性与被调查老年人的年龄及文化程度显著相关,这与国内其他老年慢病患者用药依从性研究结果类似[12,13]。提高老年患者用药依从性迫在眉睫,家庭药师是近年来在国内逐步开展的新型药学服务模式,2017年广东省佛山市南海区在全国率先实施了家庭药师制度,研究显示家庭药师在慢病管理中对合理用药及提升患者用药依从性发挥了重要作用[14]。家庭药师服务模式可能是今后提高老年人用药依从性的重要手段。
综上所述,老年人心血管用药问题值得引起相关部门的高度重视,特别是慢病合并多种用药的老年患者。处方精简、药学门诊及家庭药师等新兴药学服务模式在老年患者慢病管理中发挥了积极作用,今后应该继续加大对老年慢病群体的用药教育,提升老年患者的用药安全及依从性。本研究重点调查了老年人心血管用药情况,纳入人群范围为广西壮族自治区江滨医院、北京老年医院、宁夏医科大学总医院的住院老年患者,调研结果存在一定局限性,但对全国范围内的调研具有重要借鉴意义,今后我们还将继续扩大相关研究的样本量,为老年慢病群体合理用药贡献力量。

