纵隔负压引流管在经右胸途径食管癌手术中的应用
刘继辉 孙明 余兵
食管癌的治疗主要是以手术为主的综合治疗。目前的手术方式包括开放手术、微创手术及机器人食管癌根治术等[1-2]。无论选择何种手术方式,术后均需要常规放置胸腔闭式引流管,以排出胸腔内的积液、积气,恢复和保持胸腔内负压,促进肺复张,减少并发症的发生[3]。本研究通过给食管癌病人术中放置纵隔引流管,研究其术后并发症的发生及预后情况,探讨纵隔引流管在食管癌术后并发症防治中的作用。
对象与方法
一、对象
2013年10月~2020年4月我院胸外科收治的食管癌病人62例,均行经右胸食管癌根治手术。纳入标准:(1)无手术禁忌证,心肺功能良好均可耐受手术;(2)参照《食管癌的诊断及治疗进展》[4],均符合食管癌的诊断标准,且经病理组织学确诊;(3)病人及家属均签署知情同意书;(4)均行右胸食管癌根治手术;(5)研究组病人均符合纵隔引流管放置指征;(6)年龄>18岁。排除标准:经左胸切口行食管癌根治术及术中发现病情较晚存在广泛转移仅行姑息切除;合并其他恶性肿瘤;妊娠期或哺乳期;合并代谢性、内分泌疾病。根据术中是否放置纵隔引流管将62例病人分为两组,对照组29例,仅放置胸腔闭式引流管;研究组33例,除放置胸腔闭式引流管外,还加放纵隔负压引流管。两组病人一般资料比较差异无统计学意义(P>0.05),见表1。本研究经医院医学伦理委员会批准。
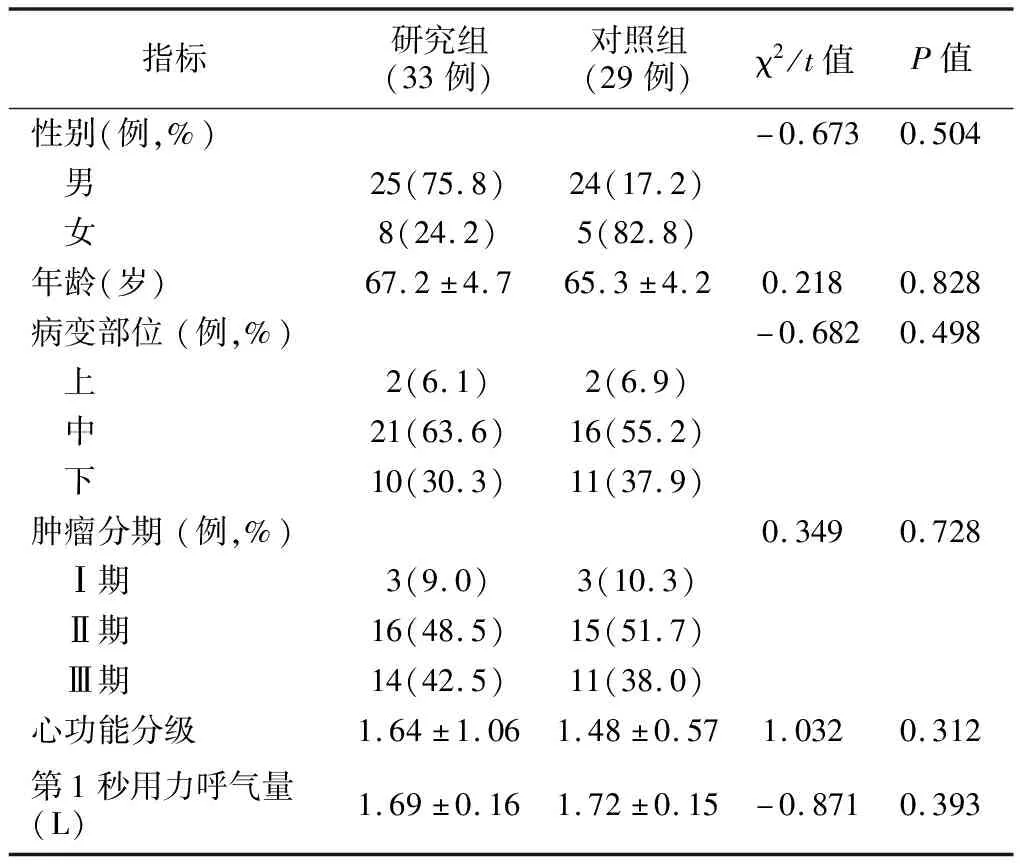
表1 两组病人一般资料比较
二、方法
1.手术及置管引流:两组均采用双腔气管插管,吸入+静脉复合全身麻醉。均经右胸路径,术前确定肿瘤的位置结合术中肿瘤探查,决定行胸腔内吻合或颈部吻合,其中胸腔内吻合43例,颈部吻合19例。取左侧卧位,消毒术野,胸部垫高。取右第7肋间腋中线切口1.2 cm作为观察孔进胸,右侧第4肋间腋前线切口3 cm作为主操作孔。探查肿瘤情况,之后游离出奇静脉,离断奇静脉弓。之后离断肿瘤和食管,下至食管裂孔,上至胸膜顶部。清扫气管隆凸下、食管旁、主动脉管内、双侧喉返神经旁等部位淋巴结,保持奇静脉弓水平后,将胸导管夹闭。充分止血后从第7肋间腋中线进镜处放置胸腔闭式引流管1根。研究组同时在第8肋间放一纵隔引流管(12号),该引流管为多孔硅胶管,内径1.8 mm,前段长25 cm,后段长55 cm,呈十字形,管壁轻薄质软,负压球容积200 ml,将引流管前段修剪至合适长度后经纵隔床置于距吻合口约1~2 cm处,导管从第7肋间前线引出并固定,外接负压球,对照组不放置纵隔引流管。纵隔引流管拔除指征:(1)引流量<200 ml/d;(2)无乳糜胸、吻合口漏等并发症;(3)引流液颜色为淡黄色或淡红色;(4)术后第3天经胸部CT检查未见明显异常;若不符合上述条件,则继续放置纵隔引流管。所有病人术后均放置十二指肠营养管,或经腹部做空肠造口便于术后早期肠内营养。术后常规禁食1周,根据病人具体情况决定进食时间。一般病人可以进食半流质饮食后拔除鼻十二指肠营养管或空肠造口管。术后常规予以抑酸、止痛、预防感染、营养支持等对症治疗。胸腔引流管引流量小于100 ml/d,复查胸片或胸部CT后无明显肺不张或胸腔积气、积液予以拔除胸管。纵隔引流管待病人进食后1~2天并无明显引流后拔除。若出现吻合口漏,复查胸部CT及上消化道造影,确定吻合口完全愈合,无明显胸腔积液后拔除胸管和纵隔引流管。
2.观察指标:观察两组病人手术时间、术后胸管引流量、带管时间、术后住院时间,术后肺部感染、吻合口漏发生率及吻合口愈合时间。
三、统计学方法
结果
1.两组病人围手术期观察指标比较见表2。结果表明,研究组的带管时间及住院时间短于对照组,差异有统计学意义(P<0.05)。两组病人的手术时间、胸管引流量比较差异无统计学意义(P>0.05)。

表2 两组病人围手术期观察指标比较
2.两组病人术后并发症比较见表3。研究组术后肺部感染发生率小于对照组,差异有统计学意义(P<0.05)。两组术后均有3例病人发生吻合口漏,发生率比较差异无统计学意义(P>0.05);研究组3例吻合口漏病人中有1例出现严重的全身感染症状(体温>39 ℃,白细胞>20×109/L),对照组3例吻合口漏病人全部出现严重全身感染症状。

表3 两组病人术后并发症发生率比较(例,%)
3.两组吻合口愈合时间比较:对照组吻合口愈合时间为(40.13±8.14)天,研究组为(26.56±6.18)天,两组比较差异有统计学意义(P<0.05)。
讨论
食管癌根治手术操作复杂、创伤较大,术后容易出现多种并发症,其中以吻合口漏最严重,病死率高[5]。食管癌术后持续有效的引流是减少术后并发症的一个重要因素。常规的引流方式是在术侧腋中线第7~9肋间放置直径1.0~1.3 cm的硅胶管,其质地较硬,利用引流管的端孔和裁剪的几个侧孔进行引流,但是其对胸顶及后纵隔处的积液或积气往往引流不充分。由于没有负压,当出现吻合口漏时,大量坏死组织或体积较大的血凝块容易堵塞管腔,造成引流不畅。易出现大量胸腔积液,造成肺不张、肺部感染,甚至中毒感染等并发症,因此引流效果不佳[6]。本研究中研究组病人除放置常规的胸管引流外,还加放纵隔引流管,可充分引流纵隔、残胃闭合口周围及胸腔下部产生的液体,还能引流胸膜顶的残留气体。
本研究结果显示,两组的手术时间及胸管引流量比较无明显差异,研究组的带管时间及住院时间均短于对照组。两组吻合口漏发生率比较无明显差异。研究组术后肺部感染发生率低于对照组,且吻合口愈合时间短于对照组,说明纵隔引流管对食管癌术后肺并发症的防治及促进漏口愈合方面有积极意义。
与传统的胸管引流方式比较,术中添加纵隔引流有如下优点:(1)纵隔引流管细、质软、刺激性小,但是较细的纵隔引流管会对病人肋间神经造成压迫,引起切口前方胸壁疼痛或引流切口周围疼痛,并且当病人咳嗽、咳痰时,疼痛会加剧,临床建议经腹放置纵隔引流管;(2)组织相容性好,留置时间长,能有效引流局部积血、积气和渗出,利于早期拔除胸管;(3)放置纵隔引流管使纵隔内积液减少,减轻对纵隔内结构的压迫,减少心脏迷走神经的刺激,减少心肌组织不应期的不均一性及心律失常的发生,放置纵隔引流管可充分、及时将纵隔、吻合口中液体甚至渗出的消化液引出,使其不会流入胸腔或局部聚集,减少占位效应,同时纵隔引流管由上而下沿着纵隔放置,其顶部与奇静脉弓上接触,可充分引流残胃闭合口周围以及胸腔下部发生的液体,有助于减轻残胃水肿减少对心肺系统的干扰。有学者认为,必要时留置双侧胸腔引流管以利于引流,这种方式引流效果较好,但增加了病人术后疼痛,且不利于病人术后的床上活动,还有可能导致肺不张甚至深静脉血栓等严重后果[2]。有学者应用纵隔负压封闭引流技术进行引流,也取得良好的效果,但该方法不易控制负压值,当出现食管吻合口漏或胸膜漏时不宜使用,且有出血的风险[7]。
术中放置纵隔引流管时要注意以下事项:负压球早期会有气体引流出,使负压消失,应及时排气。另外需严密观察引流液的颜色、性质、量及引流的速度。有研究表明,纵隔引流管可减少吻合口漏的发生[9],本组研究可能因为样本量较少,致使两组吻合口漏发生率无明显差异,但在出现吻合口漏的情况下,纵隔引流管实可以早期发现并进行早期治疗。

