永存坐骨动脉并发血栓形成外科治疗一例
赵福成 任光昊 刘檄文 孙大军
病人,女性,65岁。因右下肢发凉,麻木伴疼痛8天于2020年9月29日入院就诊。体格检查:双下肢对称,未见明显肿胀及皮肤破溃改变,右下肢皮肤颜色苍白,以小腿及足部为著。皮温低,足趾触痛(+),右股动脉搏动正常,右足背及胫后动脉搏动未触及,左侧股动脉、足背动脉可触及。右下肢感觉及运动功能均减退。下肢动脉CTA检查提示:右侧髂内动脉远端走向右侧臀部-右侧股骨后方-腘窝,远端移行为腘动脉,变异血管出骨盆至股骨中段及腘动脉段未见显影,管腔内见斑片状低密度影,范围分别为21.4 cm,9.7 cm(图1)。右下肢动脉彩超提示:右侧股浅动脉纤细,最细处管径0.28 cm,血流通畅,股浅动脉远端未见直接延续为腘动脉,考虑先天发育所致。右大腿后侧较粗动脉上段血栓形成(急性期),该动脉下行与腘动脉相延续,向上与髂内动脉相通,考虑为遗存坐骨动脉。右腘动脉血栓形成(急性期),右胫腓干血栓形成(急性期),右小腿远端动脉流速极缓慢。易栓症因素筛查未见异常。诊断为右侧永存坐骨动脉(persistent sciatic artery,PSA)并发血栓形成,右侧PSA血流中断导致右下肢缺血。静吸复合全麻,俯卧位,行右下肢动脉取栓术。右腘窝正中偏外侧腘动脉走形处取S形切口,长约10 cm,于腘动脉前壁做一横形切口约0.5 cm,见管腔内充满血栓。向腘动脉近端插入4F双腔Forgarty取栓导管长45 cm,取出大量暗红色血栓,近端血流踊跃呈喷射状。向腘动脉远端插入4F双腔 Forgarty取栓导管20 cm后取出大量暗红色血栓,见腘动脉回血良好,肝素盐水20 ml冲洗后,6-0 Prolene滑线连续缝合腘动脉(图2)。术后发凉、麻木、疼痛症状明显改善。右下肢皮温、皮色明显改善,可触及足背动脉、胫后动脉搏动,肢体运动,感觉功能良好。术后给予扩血管,改善循环,抗凝及对症治疗。术后行下肢动脉CTA检查:右侧髂内动脉远端走向右侧臀部-右侧股骨后方-腘窝,远端移行为腘动脉,管腔显影清晰。右侧股骨后方变异血管上段管腔内见小片状低密度影,相应管腔未见狭窄。右侧胫前动脉显影浅淡,局部管腔闭塞(图3)。出院后给予抗血小板及抗凝治疗并嘱其定期复查。

图1 术前下肢动脉CTA
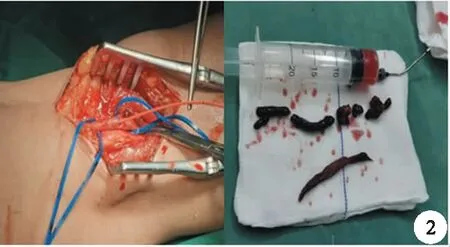
图2 术中右腘窝处切开取栓图

图3 术后复查下肢动脉CTA
讨论PSA是一种罕见的先天性动脉畸形。胚胎早期脐动脉发出坐骨动脉并由其提供下肢血供,胚胎3个月后股浅动脉逐渐发育并替代坐骨动脉,坐骨动脉逐渐退化,前支成为臀前动脉和臀上动脉,后支成为腘动脉和腓动脉[1]。如其不退化或退化不完全且在下肢血供中占优势,则定义为PSA。大多数PSA临床上无症状,在出现并发症后才被发现[1]。最多的并发症是动脉瘤、PSA闭塞和狭窄,分别占48%、9%和7%[2]。PSA导致下肢缺血的比例为31%~63%,严重肢体缺血的比例高达25%[3]。尽管有手术治疗,PSA中的血栓栓塞可导致8%~10%的病人截肢[2]。PSA的血栓形成可能与久坐或其他不健康的生活方式有关,如坐姿偏向一侧或久坐的状态使动脉受到挤压和伤害,继而内皮损伤,最终导致血栓形成[4]。CTA和MRA可对坐骨动脉位置及毗邻结构进行评价,可用于术前诊断与术后随访。如果术前在CT或血管造影中发现髂内动脉直径较大,则应考虑PSA。本病例在CTA平扫可见较粗髂内动脉伴走形异常而引起注意。超声可扫查血管全程并能评估腔内血流和腔内成分,包括血栓或者动脉斑块,可作为CTA和MRA的补充。PSA的治疗取决于临床表现、PSA的分型和影像学表现。对于无症状病人给予保守观察,定期随访。对于有症状的PSA没有特定的治疗方式(开放或腔内),应对每位病人进行仔细评估后进行个体化治疗[5]。
本例病人为单侧PSA,综合评估CTA及彩超结果,起病急,未见明显动脉硬化,无动脉瘤等并发症,遂决定采用右下肢动脉取栓术。术后症状缓解,效果明确。腔内治疗(溶栓或吸栓)也是一种治疗选择。溶栓治疗需要伴随抗凝以及再次造影确认溶栓效果,围术期不仅定时监测凝血常规,还有因溶栓导管置于肢体远端动脉引起的静息痛风险。吸栓治疗可应用于近端髂-股动脉血栓形成,对于腘动脉及远端血管因血管管径等原因不适用于该病人且费用昂贵。。

