慢性乙型肝炎低水平病毒血症的研究进展
邓 亚,张 珊,纪 冬
HBV感染呈世界性流行,目前全球约有2.57亿慢性HBV感染者,慢性HBV感染会导致肝纤维化,部分患者可进展为肝硬化甚至肝细胞癌(hepatocellular carcinoma,HCC), 每 年 约 有88.7万人死于HBV感染相关疾病,其中肝硬化占52%,HCC占38%[1-4]。作为慢性乙型肝炎(chronic hepatitis B,CHB)的一线治疗药物,恩替卡韦(entecavir,ETV)、替诺福韦等核苷(酸)类似物[nucleo(s)tide analogs analogues,NAs]可强效抑制病毒复制,改善肝脏炎症,获得持续病毒学应答,显著控制肝硬化进展和降低HCC发生风险[5-8]。然而,临床实践中,相当一部分患者在接受高效低耐药药物治疗后,HBV DNA降至低水平却始终无法获得或维持病毒学抑制的现象,美国肝病研究协会(American Association for the Study of Liver Diseases,AASLD)称之为“低水平病毒血症(low-level viremia,LLV)”。持续存在的LLV会进一步促进耐药突变、肝纤维化进展甚至是HCC发生,这一现象逐渐引起广大医务工作者的重视。本文旨在阐述LLV相关的定义、原因、危害及治疗等研究进展,以期为该类患者的诊疗提供参考。
1 LLV的概念
2007年Keffee等[9]发表关于CHB治疗管理的文章中提及部分病毒学应答即为患者治疗24周后HBV DNA仍可检出,但载量<2000 IU/ml。2015年亚太肝脏研究协会提出“应答不佳”的概念:依从性良好的患者在抗病毒治疗至少6个月后,血清HBV DNA载量下降>1 log10IU/ml但仍可检测到[10]。2016年我国《慢性乙型肝炎核苷(酸)类似物经治患者抗病毒治疗专家共识:2016年更新》[11]将依从性良好且无NAs耐药的初治CHB患者,经24周规范NAs治疗后HBV DNA载量下降≥2 log10IU/ml但仍可检测出定义为“应答不佳”。2017年欧洲肝脏研究协会提出部分病毒学应答的概念:HBV DNA载量下降>1 log10IU/ml,但在NAs治疗后12个月仍可检测到[12]。2018版AASLD指南在CHB管理建议中将治疗48周后HBV DNA载量持续或间歇>检测下限但<2000 IU/ml的情况称为LLV[13]。LLV可分为两种情况,持续性LLV和间歇性LLV。前者HBV DNA载量一直很低(<2000 IU/ml),但始终能检出;后者则是在获得病毒学抑制之后间歇性的检出HBV DNA。从某种层面上说,LLV可以算是应答不佳或部分病毒学应答的一种,在目前的NAs时代,AASLD指南提出的LLV这一概念被广泛接受。
2 LLV的发生率
经过抗病毒治疗的CHB患者中约有20.0%~37.9%处于LLV。日本的一项回顾性研究显示,191例接受ETV治疗>2年的CHB患者中36例(19.9%)检测HBV DNA载量在20~2000 IU/ml[14]。Sun等[15]发现经ETV治疗78周的中国患者中约23%可测得低HBV DNA载量。一项关于HBeAg阳性和阴性患者应用富马酸丙酚替诺福韦(tenofovir alafenamide,TAF)治疗96周后的效果对比研究表明,HBeAg阳性患者中有约27%的患者血清中HBV DNA载量<2000 IU/ml[16]。韩国一项探讨关于LLV与HCC风险关系的研究中,996例接受ETV治疗的初治慢性HBV感染者中有高达37.9%的感染者处于LLV[7]。此外,随着核酸检测技术(高灵敏度HBV DNA检测)的进步,LLV的检出率有所提高,一项单中心研究对49例CHB患者的141份普通PCR检测结果为HBV DNA载量阴性(<500 IU/ml)标本,采用高灵敏度PCR试剂进行复查,结果显示94.3%的标本复测为阳性[17]。上述研究均表明LLV现象日益突现,CHB患者及医务工作者应了解即使采用强效抗病毒药物治疗,仍须密切监测HBV DNA载量,也进一步说明须要开发更灵敏且准确度更高的HBV DNA检测方法,以便对LLV患者的HBV DNA进行有效监测[18]。
3 发生LLV的原因
关于发生LLV的原因目前尚无定论且相关的研究较少,除了检测精度上升以外,以下3个方面的因素须要深入分析。(1)药物因素:NAs类药物的靶点为HBV聚合酶的反转录区,其竞争性抑制作用的局限性导致了部分HBV DNA的复制难以完全终止[19]。(2)病毒因素:HBV虽然为DNA病毒,但存在反转录过程,因反转录酶缺乏严格的校读功能,在复制过程中产生错配核苷酸,导致HBV准种的出现,因此不同CHB患者体内的HBV具有不同的复制力,存在不同的预存耐药突变,对NAs治疗的应答存在差异[20]。(3)宿主因素:①宿主的免疫机制,在HBV的清除过程中,宿主免疫系统发挥着重要作用,尤其是经NAs治疗后HBeAg仍未转阴的患者,也从侧面提示宿主的免疫功能差异很可能是LLV产生的重要因素,而对于LLV患者的免疫功能的深入探索,很有可能会进一步揭示HBV DNA复制与清除之间的奥秘,为治愈CHB提供更宽阔的视角;②对药物的生物利用度不同,餐后状态下ETV生物利用度急剧降低[21]或肝细胞中的治疗浓度相对较低。③部分患者的药物依从性较差(除了停药,忘服药、服药时间不固定等也普遍存在)。有研究表明患者依从性差是LLV的潜在风险因素,而年龄、自费药物、治疗时间长短、是否合并慢性病或许是影响依从性的危险因素[22-23]。
4 LLV的危害
国内外目前针对LLV的临床危害研究相对较少,一些关于LLV短期或长期临床危害的研究主要集中在耐药突变、肝纤维化/肝硬化进展、HCC,以及对患者长期生存率的影响等方面。
4.1 LLV与耐药 近年来由于ETV、富马酸替诺福韦二吡呋酯(tenofovir disoproxil fumarate,TDF)、TAF等一线强效低耐药的NAs类药物的应用,CHB患者发生耐药突变的风险降低,但由于LLV持续存在,药物无法完全清除病毒,在长时间低水平病毒持续刺激下,ETV治疗患者的耐药发生率升高。一项中国香港针对440例ETV单药治疗CHB患者的回顾性队列研究结果显示,获得完全病毒学应答患者的ETV耐药累积概率为0,而12个月HBV DNA载量高于检测下限即20 IU/ml的患者ETV耐药发生率显著升高,推测存在ETV耐药突变的原因可能是原本就存在突变或由于患者依从性差而导致的[24]。韩国一项纳入102例在接受ETV单药治疗后未获得完全病毒学应答的初治患者的回顾性队列亚组分析结果显示,12个月时HBV DNA载量>95 IU/ml的患者发生ETV耐药的比例显著更高[25]。Kim等[26]发现在治疗24周时高HBV DNA载量和未达到完全病毒学应答是CHB患者ETV耐药发展的独立危险因素。不过,LLV导致HBV耐药发生的具体机制、是否与治疗药物的种类有关,尚须进一步研究明确。
4.2 LLV与肝纤维化进展 越来越多的证据表明,HBV DNA复制完全抑制,是获得组织学应答的前提条件[27-30]。然而有文献报道10%~20%的CHB患者尽管接受了有效的抗病毒治疗,但肝纤维化仍在进展[31]。Sun等[15]对163例基线有显著纤维化的(Ishak≥3)初治CHB患者进行了分析,研究结果显示治疗第78周LLV患者肝纤维化进展的风险是HBV DNA 检测阴性患者的4.84倍,表明LLV是肝纤维化进展的独立预测因素。其次与肝纤维化逆转患者相比,肝纤维化进展患者病毒应答率更低。一项来自土耳其的研究也发现年轻的LLV患者中约1/3已进展至肝纤维化,且约有5%的患者肝纤维化分数为3~4分,提示即使HBV DNA载量处于低水平,也会对患者预后造成影响[32]。所以,对于各年龄阶层接受了抗病毒治疗的CHB患者来说,须注意LLV对肝组织学存在危害,应严格监测HBV DNA载量,尽早启动更强效抗病毒药物抑制HBV DNA复制。
4.3 LLV与HCC HBV感染是HCC的主要病因,血清HBV DNA载量已被证明是CHB患者发生HCC的重要预测指标。持续存在的LLV会增加肝硬化或非肝硬化CHB患者发生HCC的风险。一项韩国回顾性队列研究发现,LLV患者5年HCC累积发生率为14.3%,显著高于持续病毒学抑制患者,且合并肝硬化的LLV患者(23.4%)更甚[7]。另一项韩国回顾性队列研究结果显示,伴LLV的HCC患者中,约27.8%的患者在随访期间发生HBV复燃,而HBV复燃患者的5年生存率显著低于随访期间获得并持续病毒学抑制的患者[33]。Shin等[34]发现ETV治疗2年后的部分病毒学反应增加了HBV相关性肝硬化患者发生HCC的风险。因此,合并LLV的HCC患者均应尽早启动抗病毒治疗,抑制病毒复制,降低或避免持续的LLV和反跳的发生。
5 LLV的管理建议
我国《慢性乙型肝炎防治指南(2019年版)》[1](指南)提出CHB患者的治疗目标:“最大限度地长期抑制HBV DNA复制,减轻肝细胞炎症坏死及肝脏纤维组织增生,延缓和减少肝功能衰竭、肝硬化失代偿、HCC和其他并发症的发生,改善患者生命质量,延长其生存时间。对于部分适合条件的患者,应追求临床治愈”。鉴于LLV短期及长期的临床危害,应更加积极治疗LLV患者。但目前LLV尚无明确的治疗意见,2018版AASLD指南对于接受TAF、TDF或ETV单药治疗的LLV患者,无论ALT水平均建议维持当前单药治疗,但该建议证据质量等级极低且推荐等级为酌情,具体情况也有待进一步研究。我国指南仅对>2000 IU/ml应答不佳的CHB患者提出了管理建议:采用恩替卡韦、TDF或TAF治疗48周,若HBV DNA>2×103IU/ml,排除依从性和检测误差后,可调整NAs治疗方案(采用恩替卡韦者换用TDF或TAF,采用TDF或TAF者换用ETV,或两种药物联合使用)[1]。正在接受一线抗病毒药物而发生LLV的患者或可参考这一治疗策略[35-36]。
目前已有研究证明LLV患者换用TAF治疗后可改善病毒学应答率。Chen等[37]发现未接受过治疗的HBV DNA载量>2000 IU/ml的初治CHB患者经过48周ETV治疗后延长ETV治疗会导致不良反应,建议采用替代疗法,例如考虑改用TDF。Hagiwara等[38]提出在48周的TAF转换治疗后,与ETV持续治疗相比,CHB患者中的48例HBsAg水平下降,但该研究未提及LLV。Uchida等[39]发现将ETV转换为TAF后,CHB患者HBsAg水平降低,但该研究入组的患者中,只有3例经历了LLV,证据质量低。Yu等[40]的研究显示34例经ETV、TDF或其他NAs治疗至少1年的患者改用TAF治疗24周后完全病毒学应答率为50.0%。在上述研究中,样本量都很小,导致结论具有一定限制性。近期,Ogawa等[14]指出ETV治疗或NAs联合治疗出现LLV(HBV DNA 20~2000 IU/ml)的患者转换为TAF治疗48周后,完全病毒学应答率从75.9%增加到96.9%。Li等[41]的研究(125例患者均为LLV)结果表明转换为TAF治疗患者的完全病毒学应答率及ALT复常率显著高于继续使用ETV的患者,HBeAg转阴率则无显著差异,另外,转换为TAF治疗患者的肝脏硬度也可以得到显著改善。此研究是目前入组患者最多的单中心研究,可为今后多中心前瞻性随机对照研究提供方向。以上研究均表明LLV患者换用一种药物可以获得更好的预后,但联合另一种强效的抗病毒药物治疗的有效性、长期使用替代治疗方案的安全性及具体的机制需要随机对照研究进一步证实。
6 总结与展望
LLV现象日益凸显,越来越多的研究发现LLV患者存在短期或者长期的临床危害,并与CHB患者的预后有关,因此我们应该更加重视LLV患者并积极进行干预及治疗,通过持续定期进行高灵敏度HBV DNA检测,早发现、早治疗,有助于患者从LLV转变为完全病毒学应答,以期降低发生肝硬化、失代偿期肝病、HCC的风险。其次,目前有关CHB患者LLV的研究较少。LLV产生的分子生物学机制如何?LLV产生的高危因素有哪些?LLV如何影响患者的预后?如何制定更合理的抗病毒初治方案和挽救治疗方案?这些问题亟待进一步研究解决,以期在基础理论层面上进一步揭示HBV DNA复制与清除之间的奥秘,为治愈CHB提供更宽阔的视角(图1)。
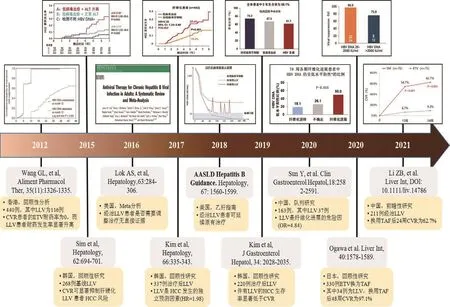
图1 LLV相关研究成果汇总Figure 1 Summary of LLV research

