AIDS患者高效抗反转录病毒治疗后25-羟基维生素D水平与T细胞亚群含量及病毒载量的关系
李松鹏,景红艳,尹光凤,雷黎明,刘寿芳
AIDS是由HIV感染而引起的慢性传染病,以机体免疫系统功能下降或抑制为特征,主要表现为CD4+T细胞水平和活性降低,异常免疫激活,机体因丧失了对外界病原体的防御功能易发生机会性感染,严重者可诱发恶性肿瘤等病变[1]。高效抗反转录病毒治疗(highly active antiretroviral therapy,HAART)能显著抑制HIV复制,进而提高患者CD4+T细胞水平,在目前临床指南推荐的规律治疗方案中,被认为是最有效的治疗方法[2]。维生素D在人体内可转变为多种类固醇激素,对人体的生长、代谢和免疫具有重要作用。人体内维生素D的正常含量不低于20~38 nmol/L,可通过检测血浆中25-羟基维生素D体现。有研究报道,1,25-羟基维生素D3(体内维生素D的活性形式)可通过诱导细胞自噬,从而对HIV复制发挥抑制作用[3]。以往多集中于研究HAART对AIDS疗效和CD4+T细胞的影响[4],较少关注25-羟基维生素D与T细胞亚群及病毒载量的关系,因此本研究通过分析HAART后AIDS患者25-羟基维生素D水平、T细胞亚群及病毒载量的变化及相关性,进而为评估AIDS的治疗效果提供参考依据。
1 对象与方法
1.1 对象 选取2017年6月—2019年12月昆明市第三人民医院诊治的128例AIDS患者作为研究对象。其中,男85例,女43例;年龄21~53岁,平均为40.28(28.11,46.19)岁;病程1~10年,平均为(4.73±1.56)年。纳入标准:①年龄>18岁;②符合《艾滋病诊疗指南(第三版)》[5]的诊断标准并确诊为AIDS;③未接受过其他抗病毒治疗方案;③临床病历资料完整;④患者及家属均知情,签署同意书并能积极主动配合本研究。排除标准:①合并机会性感染及其他血液免疫疾病;②合并其他脏器功能障碍性疾病;③合并恶性肿瘤;④对所用药物有禁忌证;⑤治疗过程中出现严重不良反应;⑥有心理、精神疾病;⑦妊娠女性。本研究经我院医学伦理委员会批准同意。
1.2 治疗方法 患者入院完善相关检查后均接受规律HAART。具体方案如下:拉米夫定[葛兰素史克制药(苏州)有限公司,国药准字H20030581,规格0.1 g],300 mg/次,1次/d;齐多夫定(上海现代制药海门有限公司,国药准字H20163036,规格0.3 g),300 mg/次,2次/d;奈韦拉平(上海迪赛诺制药有限公司,国药准字H20020580,规格0.2 g),200 mg/次,1次/d。研究发现该方案转阴率较高(85.7%)[6-7],因此采用该方案持续治疗12个月,不定期对患者进行随访,期间每隔6个月采集患者外周血进行检测。根据《艾滋病诊疗指南(第三版)》[5]对抗病毒疗效进行评定。病毒抑制率指标:HAART后3~6个月HIV载量达到检测不到水平。病毒学失败标准:持续HAART 12个月后血浆HIV载量持续>200拷贝/ml。免疫学应答标准:HAART 12个月后CD4+T细胞计数较基线增长≥100个/μl。
1.3 25-羟基维生素D水平测定 分别于治疗前和治疗后1年,采集患者空腹静脉血2 ml,采用BECKMAN AU5400全自动化学分析仪(美国贝克曼公司)及北京九强生物技术公司试剂,严格按照说明书,经免疫比浊法测定25-羟基维生素D水平。
1.4 T细胞亚群含量测定 分别于治疗前和治疗后1年,采集患者空腹静脉血3 ml置于TDTA-K2抗凝管中,从各抗凝管中分别取100 μl抗凝血至已编号的流式管中,分别加20 μl荧光标记的单克隆抗体CD3-PC5、CD4-PE以及CD8-FITC,震荡混匀,避光作用20 min,各加2 ml红细胞裂解液后震荡混匀,并避光作用10 min,1000 r/min离心5 min后弃上清,加适量生理盐水重悬细胞,再次离心后弃上清,各加0.5 ml生理盐水将细胞重悬,用BECKMAN COULTER流式细胞仪(美国贝克曼公司)检测CD3+T细胞、CD4+T细胞以及CD8+T细胞,获取的数据采用System U软件分析。
1.5 病毒载量测定 分别于治疗前和治疗后1年,采集患者空腹静脉血2 ml,采用COBAS AmpliPrep全自动PCR分析仪及HIV-1 Monitor1.5商品化试剂盒(瑞士罗氏公司)严格参照说明书进行测定,定量分析血浆中HIV RNA,以每毫升血浆含病毒拷贝数的形式表示结果,最低检测限为50拷贝/ml。
1.6 统计学处理 采用SPSS 16.0软件对数据进行统计分析。计数资料以例(%)表示,比较采用χ2检验。计量资料呈正态分布以±s表示,比较采用自身配对t检验;呈非正态分布以中位数和四分位数[M(P25,P75)]表示,比较采用Wilcoxon符号秩和检验。指标间相关性分析采用Spearman分析。以α=0.05为检验水准,双侧P<0.05为差异有统计学意义。
2 结 果
2.1 治疗前后25-羟基维生素D、T细胞亚群含量及病毒载量变化 128例AIDS患者治疗后25-羟基维生素D、CD3+T细胞、CD4+T细胞水平及CD4/CD8比值均升高,CD8+T细胞、HIV RNA水平降低,与治疗前相比,差异均有统计学意义(P均<0.05)。见表1。

表1 治疗前后25-羟基维生素D、T细胞亚群含量及病毒载量变化Table 1 Changes of 25-hydroxyvitamin D,T cell subsets and viral load before and after treatment
2.2 治疗后不同25-羟基维生素D水平患者的情况 根据治疗后25-羟基维生素D水平,将患者分为25-羟基维生素D<30 ng/ml组和≥30 ng/ml组。25-羟基维生素D≥30 ng/ml组的CD3+T细胞、CD4+T细胞水平以及CD4/CD8比值明显高于25-羟基维生素D<30 ng/ml组,CD8+T细胞、HIV RNA水平明显低于25-羟基维生素D<30 ng/ml组,差异均有统计学意义(P均<0.05)。见表2。
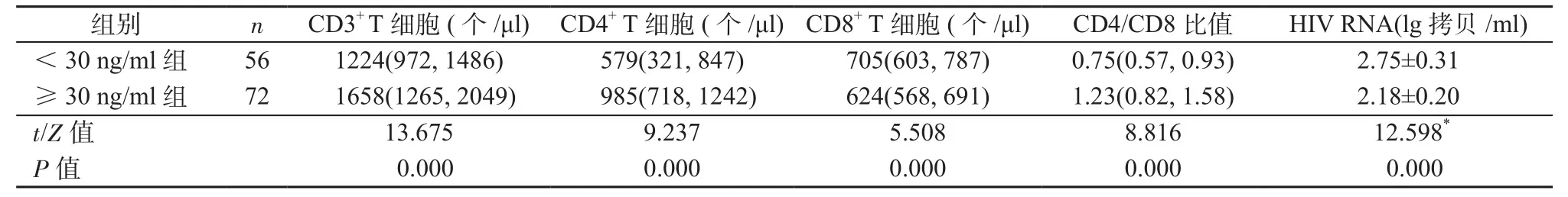
表2 治疗后不同25-羟基维生素D水平患者的情况Table 2 Patients with different 25-hydroxyvitamin D levels after treatment
2.3 治疗后不同CD4+T细胞水平患者的情况 根据治疗后CD4+T细胞水平不同,将患者分为CD4+T细胞<500个 /μl组和≥500个 /μl组。CD4+T细胞≥500个/μl组的25-羟基维生素D、CD3+T细胞水平以及CD4/CD8比值明显高于CD4+T细胞<500个/μl组,CD8+T细胞、HIV RNA水平明显低于CD4+T细胞<500个/μl组,差异均有统计学意义(P均<0.05)。见表3。
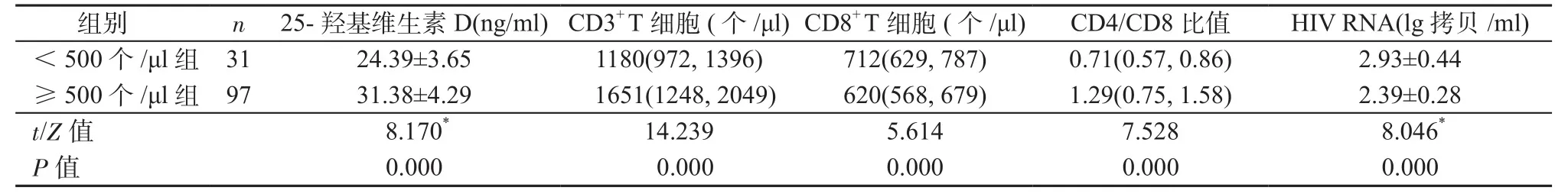
表3 治疗后不同CD4+ T细胞水平患者的情况Table 3 Patients with different CD4+ T cell levels after treatment
2.4 治疗后不同HIV RNA水平患者的情况 根据治疗后HIV RNA水平不同,将患者分为HIV RNA<400拷贝/ml组和≥400拷贝/ml组。HIV RNA<400拷贝/ml组的25-羟基维生素D、CD3+T细胞、CD4+T细胞水平以及CD4/CD8比值明显高于HIV RNA≥400拷贝/ml组,CD8+T细胞水平明显低于HIV RNA≥400拷贝/ml组,差异均有统计学意义(P均<0.05)。见表4。
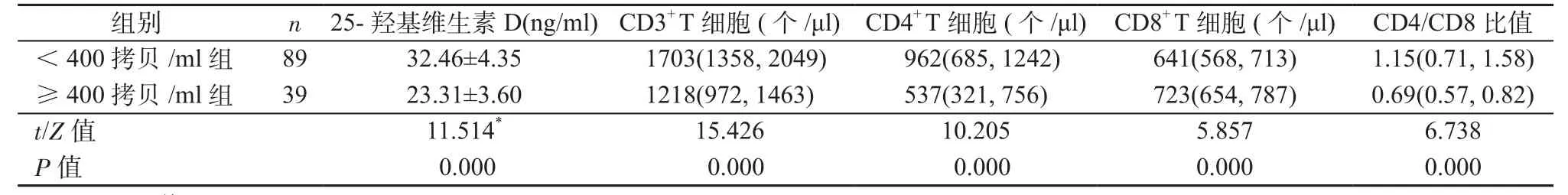
表4 治疗后不同HIV RNA水平患者的情况Table 4 Patients with different levels of HIV RNA after treatment
2.5 治疗前后25-羟基维生素D、T细胞亚群及HIV RNA间的相关性 采用Spearman分析分别对治疗前和治疗后的25-羟基维生素D、T细胞亚群及HIV RNA水平进行相关性分析。结果表明,治疗前,25-羟基维生素D水平与CD3+T细胞(r=0.219,P=0.001)、CD4+T细胞水平(r=0.570,P=0.003)及CD4/CD8比值(r=0.409,P=0.000)呈正相关,与CD8+T细胞(r=-0.387,P=0.005)和HIV RNA水平(r=-0.629,P=0.008)呈负相关。HIV RNA水 平 与 CD3+T细 胞(r=-0.548,P=0.000)、CD4+T细胞水平(r=-0.579,P=0.006)及CD4/CD8比值(r=-0.624,P=0.001)呈负相关, 与 CD8+T细 胞 水 平(r=0.671,P=0.002)呈正相关。治疗后,25-羟基维生素D水平与CD3+T细 胞(r=0.547,P=0.008)、CD4+T细胞 水 平(r=0.821,P=0.000) 及 CD4/CD8比 值(r=0.630,P=0.005)呈正相关,与CD8+T细胞(r=-0.295,P=0.009)和HIV RNA水平(r=-0.460,P=0.001)呈负相关。HIV RNA水平与CD3+T细胞(r=-0.702,P=0.004)、CD4+T细胞水平(r=-0.681,P=0.006)及CD4/CD8比值(r=-0.729,P=0.007)呈负相关,与CD8+T细胞水平(r=0.392,P=0.008)呈正相关。
3 讨 论
CD4+T细胞是HIV感染的主要靶细胞。HIV通过识别CD4+T细胞表面的特异性蛋白分子而侵入细胞内,并将自身基因整合到细胞DNA上,进而随着细胞增殖而复制繁殖,但CD4+T细胞会在HIV破壁而出时发生凋亡,进而无法将抗原信息递呈给CD8+T细胞,导致CD8+T细胞无法有效发挥毒性作用,最终导致多种固有免疫细胞及获得性免疫细胞均受到损害[8]。近年来临床上多推荐HAART方案用于AIDS的治疗,即将3种或3种以上的抗反转录病毒药物联合使用,通过对HIV复制周期的多个环节进行阻断,以最大程度地抑制HIV复制,降低病毒载量,进而使CD4+T细胞水平升高[9]。
目前,HIV载量和CD4+T细胞是评估AIDS病情、临床用药效果以及预后的重要检测指标[10]。胡水秀等[11]分析发现,HAART后第1年CD4+T细胞水平迅速升高,尽管之后升高幅度逐渐减小,但升高可持续至第5年,提示长期抗病毒治疗能使AIDS患者的免疫功能持续恢复,应加强患者HAART后首年的预后管理,以及早取得免疫学效应的最大化。因此,本研究主要分析HAART后1年的数据,结果表明HIV RNA、CD3+T细胞、CD4+T细胞水平、CD4/CD8比值变化符合早期多项报道[12]。关于CD8+T细胞,有资料显示HAART前后无明显差异,也有资料表明治疗后其水平下降[13],本研究结果与后者一致,可能跟HAART方案的差异及样本量不同有关[14-15]。
近年来研究发现,25-羟基维生素D既能调节钙磷代谢,又参与了细胞增殖分化、炎症反应以及机体免疫平衡[16]。多项研究证实,25-羟基维生素D与系统性红斑狼疮、类风湿性关节炎、多发性硬化病等某些自身免疫性疾病的发生有关[17-19]。本研究发现HAART后AIDS患者的25-羟基维生素D水平升高,表明25-羟基维生素D与AIDS关系密切。25-羟基维生素D中约95%的成分为25-羟基维生素D3,活化的维生素 D通过结合T细胞上的维生素D3受体,对抗原提呈细胞以及一系列细胞因子发挥作用,进而对T细胞功能进行调节,诱导T细胞增殖[20]。欧阳福等[21]对乙型肝炎肝硬化患者的研究表明,25-羟基维生素D水平与CD3+T细胞水平呈正相关,提示机体细胞免疫功能与维生素D有关,补充维生素 D可能对患者细胞免疫功能的提高、免疫状态的恢复有利。邹光美等[22]研究认为,系统性红斑狼疮患者25-羟基维生素D水平与CD4+T细胞水平呈正相关。本研究对AIDS患者治疗后的分析中,除了发现25-羟基维生素D水平与CD3+T细胞、CD4+T细胞水平呈正相关外,还发现AIDS患者治疗后25-羟基维生素D水平与CD4/CD8比值呈正相关,与CD8+T细胞和HIV RNA水平呈负相关;HIV RNA水平与CD3+T细胞、CD4+T细胞水平及CD4/CD8比值呈负相关,而与CD8+T细胞水平呈正相关。CD8+T细胞、CD4/CD8与25-羟基维生素D及HIV RNA水平之间的相关性结果与以往报道的不完全一致[23],可能由HAART方案差异及样本量不同所致;而HIV RNA水平与25-羟基维生素D、CD3+T细胞、CD4+T细胞水平之间的相关性结果符合早期研究结果[24],也与各指标的相互作用机制一致。
综上所述,AIDS患者HAART后,25-羟基维生素D水平与CD3+T细胞、CD4+T细胞水平及CD4/CD8比值呈正相关,与CD8+T细胞、HIV RNA水平呈负相关,提示通过HAART在降低病毒载量的同时,或可通过补充维生素D以提高AIDS患者的细胞免疫功能,促进机体免疫系统的重建。本研究的不足之处:由于为横断面研究导致无法纵向观察HAART后的病毒学应答以及对25-羟基维生素D、T淋巴细胞亚群的影响;未量化日常饮食中维生素D的含量,未排除季节的影响;仅收集了一种HAART方案后的临床数据,未对行其他HAART方案后的临床数据进行分析。今后仍须进一步加大样本量,扩大研究层面以期获得更加可靠的研究结果。

