椎动脉夹层致缺血性卒中5例报道及文献复习
赵静,白晋,姚昕璐,杨静
椎动脉夹层(vertebral artery dissection,VAD)只占缺血性卒中的2%,但却是45岁以下人群缺血性卒中的主要病因,10%~25%的青年卒中由VAD所致[1]。VAD的临床表现与椎动脉夹层所在位置有关,可无任何临床症状或仅出现轻微头晕、头痛等非特异性症状[2],也可出现后循环缺血、梗死,严重者危及生命。VAD出现的最初数天内并发脑梗死的风险最高,与预后不良密切相关[3,4]。因此,VAD早期诊断和治疗十分重要。数字减影血管造影(digital subtraction angiogram,DSA)是诊断VAD的金标准,但其为有创检查且不能评价血管壁情况。近年来,随着高分辨磁共振(high resolution magnetic resonance imaging,HR-MRI)的应用,VAD的诊断水平不断提高[5,6]。本研究回顾性分析5例VAD致缺血性卒中患者的临床及影像学资料,同时进行文献检索分析,以期为临床诊疗策略提供依据。
1 资料与方法
1.1 一般资料
选择2016年3月至2019年6月我院神经内科收治的5例VAD致缺血性卒中患者的相关临床资料,其中男4例,女1例;发病年龄32~54岁,平均43岁。
1.2 方法
1.2.1 入组患者临床资料的收集及分析 收集患者现病史、既往史(包括外伤、冠心病、高血压、糖尿病及偏头痛)和家族史,入院后所行的系统检查,包括血常规、全血生化、风湿抗体、肿瘤标记物及血清同型半胱氨酸。VAD和梗死部位由MRI、磁共振血管成像(magnetic resonance angiography,MRA)、CT血管成像(computed tomography angiography,CTA)、HR-MRI及DSA等影像学检查确诊[7]。对以上临床资料及影像学特征进行分析总结。
1.2.2 检索文献资料并分析 通过Pubmed数据库,输入关键词“vertebral artery dissection或vertebral dissection”和“ischemic stroke或cerebral infarction或brain ischaemia”,收集所有相关文献(检索时间截止2021年3月1日),得到所有关于VAD致缺血性卒中的相关病例报道。
1.3 统计学处理
采用SPSS 20.0软件处理数据。采用描述性统计对符合条件的病例从临床表现和影像学表现进行分析。
2 结果
2.1 入组患者的临床表现和病因
5例患者均出现头晕或眩晕症状,其中2例首发表现为枕部、后颈部疼痛不适;1例为延髓背外侧(Wallenberg)综合征,表现为Horner征及行走不稳、构音障碍;2例出现偏侧肢体无力;2例表现为共济失调。
2例有明确颈部外伤诱因:1例曾进行后颈部按摩、刮痧;1例做蹲起举杠铃运动。2例分别有高血压、高脂血症病史。
2.2 影像学检查结果
MRI检查发现5例患者皮质枕叶、基底节区、丘脑、脑干及小脑梗死灶。MRA/CTA发现1例双侧椎动脉多发狭窄、扩张伴基底动脉狭窄,1例右椎动脉闭塞合并基底动脉狭窄,1例颅外段右椎动脉重度狭窄,1例右椎动脉较对侧纤细,远端闭塞表现。DSA示椎动脉V4段病变2例,V3段2例,V2段1例,其中2例合并基底动脉狭窄,2例表现为闭塞征,2例细线征,1例串珠征。HR-MRI出现椎动脉壁间血肿、管壁破口、内膜片及管壁内膜弥漫强化、管壁增厚等表现。
2.3 治疗经过及结果
5例患者急性期均予以抗栓治疗。其中3例抗凝治疗,低分子肝素皮下注射10~14 d后改为华法林,维持国际标准化比值(international normalized ratio,INR)2~3;2例抗血小板聚集(阿司匹林和/或氯吡格雷)治疗3~6个月。5例患者出院后随访3~6个月,复查颈部血管超声、经颅多普勒彩超或MRA,显示2例血管再通,余3例夹层部位血管未见再狭窄或闭塞,预后良好;随访期间未出现新的脑血管事件。其中1例患者诊疗过程的影像学变化见图1。
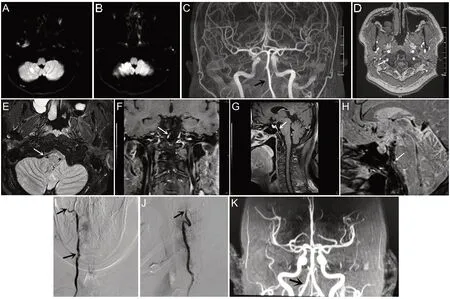
图1 本组1例患者头颅影像学资料
2.4 文献分析结果
通过搜索以上关键词共检索到VAD患者1972例资料。①临床表现:最常见的症状是头晕/眩晕(58%),头痛(51%),颈痛(46%),还有一些少见的临床症状,如弓亨特综合征、脊髓半切综合征及仅为单纯剧烈头痛或体位性头痛。②影像学表现:MRI示症状性脑梗死为63%,其中小脑及脑干梗死占57%,梗死也可累及皮质、底节区、丘脑等部位;表现为短暂性脑缺血发作占14%;无明显症状占13%,仅出现头痛或颈痛,其中10%发展为蛛网膜下腔出血。血管检查发现椎动脉病变多位于颅内段(V4段,75%~80%),颅外段以V3段多见;可表现为闭塞征(18%~36%)、线珠征(28%)、细线征及串珠征等。双侧VAD也有报道。HR-MRI可见夹层动脉管壁破裂、内膜瓣及壁内血肿,增强后可见管壁强化、管腔狭窄等表现。③治疗:VAD致缺血性卒中的治疗包括静脉溶栓、抗血小板或抗凝等内科治疗,血管内治疗及外科手术治疗。根据发病机制、病情严重程度等采取个体化治疗方案。④预后:预后良好[改良Rankin量表(modified Rankin Scale,mRS)评分0~1分]占67%,预后不良仅占10%。
3 讨论
脑动脉血管壁由内膜、内弹力层、中膜和外膜4层构成。脑动脉为典型的肌性动脉,决定管壁强度的弹性纤维广泛分布于内弹力层,是脑动脉壁最坚固的一层[8,9]。VAD的发病机制为内弹力层突然、广泛破坏引起血流进入血管壁,使血管壁分层,分为内膜下和外膜下夹层。前者导致管腔狭窄、栓塞等缺血性事件,后者常表现为动脉瘤样扩张,造成局部压迫或蛛网膜下腔出血[10]。VAD病因包括外伤性和自发性2类,后者多见。轻度机械性刺激,如颈部过伸、过屈甚至转头等动作亦可导致VAD[11]。据报道VAD的发生与吸烟、高脂血症等动脉粥样硬化危险因素有关,机制尚不明确。
由于受累部位及闭塞血管不同,VAD临床表现复杂多样。65%~73%的VAD患者以头痛或颈痛为首发症状,可能与血管壁直接撕裂或血管周围神经炎性刺激有关,常于数天内出现循环障碍[12,13]。头晕、眩晕也是VAD重要表现之一[12,13]。本组2例存在明确外伤史,1例进行举杠铃运动,1例进行颈部按摩,以颈部、后枕部疼痛起病,5例均出现头晕、眩晕症状,与既往文献报道一致。
VAD引起缺血性卒中的机制分为直接与间接因素,前者为血管壁撕裂压迫周围组织导致局部缺血;后者更为多见,包括夹层导致管腔狭窄、闭塞或继发血栓形成后脱落栓塞及血流动力学障碍[14,15]。国内相关研究报道夹层动脉穿支闭塞或栓塞机制使得小脑和脑干的血供减少,出现后循环脑缺血症状[16],常见的如Wallenberg综合征、小脑、脊髓梗死[17-19]。相对少见的弓亨特综合征[20]、脊髓半切综合征[21]及仅为单纯剧烈头痛[22]或体位性头痛[23]等表现也有报道。本组1例符合Wallenberg综合征表现,余4例为小脑梗死,均为VAD所致后循环梗死的常见表现。
关于椎动脉夹层的好发部位,文献报道亚洲人群椎动脉颅内段更常见[24]。本组2例出现在V4段,2例V3段,1例V2段,有待扩大样本量进一步研究。CTA/MRA是诊断颅内动脉夹层的主要方法,较传统血管造影的优势在于可以观察到血管横断面结构。目前,DSA是诊断VAD的金标准,出现管腔不规则狭窄或闭塞、细线征、鼠尾征及假性动脉瘤等为确诊征象。本组病例DSA出现闭塞征、细线征及串珠征,是VAD的常见征象。HR-MRI能够直接显示夹层动脉的管腔损害表现,具有无创、可重复及分辨率高等特点,有效提高了VAD的诊断水平[25]。VAD的HR-MRI表现为T1WI新月形壁内血肿、T2WI显示内膜瓣,增强后显示血管壁强化、腔内高信号及双腔征等征象,提示夹层形成[26,27],进一步证实VAD合并缺血性卒中时,以狭窄闭塞性病变更为多见,且更易合并壁内血肿[6,28],对于快速确诊VAD具有重要意义,诊断效率优于DSA。此外,HR-MRI对于非优势侧VAD的诊断更具优势[29]。
抗栓治疗是头颈部动脉夹层并发缺血性卒中、短暂性脑缺血发作及预防复发的重要治疗措施,包括抗血小板聚集和抗凝治疗。在症状性动脉夹层患者中预防脑卒中和死亡的随机研究结果未显示2种方案存在差异[30]。有研究报道[31],当反复出现发作性缺血症状、明显血管狭窄或漂浮血栓时,首选抗凝治疗,而颅内段VAD抗凝治疗并发蛛网膜下腔出血的风险升高[32]。研究表明[13],14%的VAD患者多于1月内出现症状加重,超过一半患者在6月内得到改善,高龄和吸烟不利于预后。本组3例颅外段夹层予抗凝治疗,2例予以抗聚治疗,出院后随访,预后良好。
综上所述,VAD是中青年缺血性卒中的重要病因之一,临床表现复杂多样,缺乏特异性,早期可仅表现为头颈痛或头晕,影像学检查能减少或避免漏诊。HR-MRI具有安全、无创、快速等优势,是目前评估管壁结构和病变特征的理想技术。治疗方案应该采取个体化分析,大部分患者6个月以内症状改善,长期预后良好。
