修正CT严重指数评分对急性胰腺炎早期并发内脏静脉血栓形成的预测价值*
中国人民解放军联勤保障部队第九〇〇医院(原南京军区福州总医院)医学影像科(福建 福州 350025)
黄文芩 张 鹏 陶 超*许尚文
内脏静脉血栓形成(splanchnic venous thrombosis,SVT)在AP血管并发症中最为常见,可单独或同时累及脾静脉、门静脉和肠系膜上静脉[1]。SVT早期临床症状无特异性,多被AP症状所掩盖,同时SVT具有一定的自限性,因此临床上难以发现、容易漏诊。但是也有部分SVT可引发肠管坏死、穿孔、出血并发症,或者最终导致区域性门静脉高压出现相关并发症[2]。因此,一旦发生SVT需要给予溶栓、抗凝治疗,同时不少学者主张早期应用药物抗凝等手段积极预防SVT。然而,目前关于AP中SVT发生率及其危险因素的认识尚不明确[3]。本研究旨在探讨AP早期并发SVT的情况及其危险因素,并分析早期CT检查在预测SVT中的价值,以期为临床诊疗提供参考资料。
1 资料与方法
1.1 一般资料回顾性分析2017年10月至2019年9月收治的165例AP患者的临床与影像学资料,纳入标准:AP诊断明确,符合2012版最新亚特兰大指南标准[4];发病72h内行腹部平扫+增强CT检查;发病2周时行腹部平扫+增强CT复查。排除标准:慢性胰腺炎;复发性急性胰腺炎;凝血功能障碍;服用影响凝血功能的药物史;合并恶性肿瘤;妊娠;慢性肝病;合并已知影响凝血功能的其他疾病;未在特定时间内行腹部CT检查者。SVT诊断通过增强CT判定。最终纳入符合标准的AP患者165例,其中男96例、女69例,年龄32~70岁,发病原因属于胆石症115例、高脂血症27例、乙醇16例、其他7例。
1.2 CT扫描与评估采用Philips iCT 256或Philips Brilliance 64排螺旋CT机,扫描参数:管电压120kV,管电流100mAs,螺距1.172∶1,重建层厚5mm,层间距5mm。平扫后以非离子型碘造影剂静脉注射,行动脉期和门静脉期增强扫描,延迟时间分别为10s和60s。由2名具备高级职称的放射诊断学医师对所有患者CT图像进行回顾性阅片,重点评估胰腺实质和胰周炎症改变情况,有无液体积聚及其类型,胰腺实质和胰周组织坏死情况,胸腹腔积液,有无门静脉系统血栓形成,胃肠道异常改变(梗阻、瘘、管壁增厚),腹腔内出血,脾脏有无肿大、梗死情况等。SVT诊断依据为静脉期可见门静脉系统管腔内斑点状、结节状或条柱状充盈缺损,当血管完全闭塞时,可见“双轨征”(管壁强化而血栓无强化)。
1.3 收集指标1)一般资料:性别、年龄、病因学诊断;2)CT指标:发病72h内MCTSI评分,AP影像学类型(间质水肿性胰腺炎、坏死性胰腺炎),发病2周内有无SVT形成;3)临床和预后指标:器官衰竭发生情况、AP严重度分级(2012版亚特兰大标准)、ICU住院天数、总住院天数和病死率。
1.4 统计学方法使用SPSS20.0软件进行数据分析。计量资料以()表示,组间比较采用独立样本t检验;计数资料计算百分率,组间比较采用χ2检验或秩和检验。单因素和多因素Logistic回归分析影响AP早期并发SVT的相关因素,关联强度以比值比(OR)和95%置信区间(CI)表示。并通过受试者工作特征(receiver operator characteristic,ROC)曲线分析相关独立危险因素对SVT的预测价值,预测强度以曲线下面积(AUC)、灵敏度和特异性表示。P<0.05为差异有统计学意义。
2 结 果
2.1 SVT发生情况165例AP患者早期(AP发病2周内)并发SVT29例(SVT组),无SVT136例(non-SVT组)。AP早期SVT发生率为17.6%(29/165),其中脾静脉、门静脉和肠系膜上静脉受累比例分别为82.8%(24/29)、34.5%(10/29)和13.8%(4/29)。
2.2 有无并发SVT患者一般资料和临床预后指标单因素比较与non-SVT组比较,SVT组男性、坏死性胰腺炎、器官功能衰竭、重度AP比例较高,MCTSI评分较高,ICU住院时间和总住院时间延长,病死率增加,差异均具有统计学意义(P<0.05)。2组年龄、病因学类型方面差异无统计学意义,见表1。
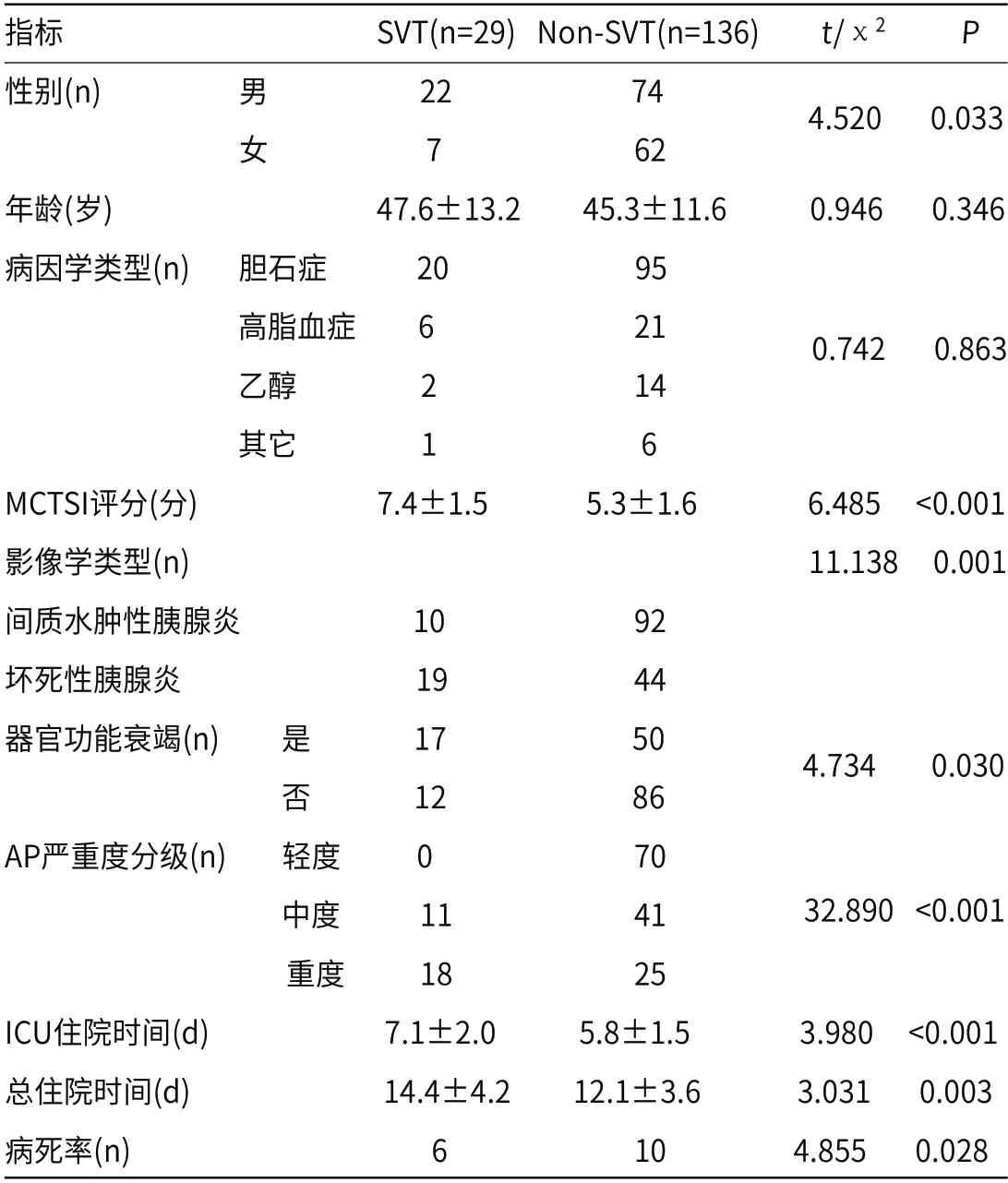
表1 有无并发SVT患者一般资料和临床预后指标比较(n=165)
2.3 影响AP早期并发SVT的多因素分析将单因素分析差异有统计学意义的关联指标(性别、MCTSI评分、AP影像学类型、有无器官功能衰竭、AP严重度分级等)采用多因素Logistic回归分析显示,只有MCTSI评分(≥6分)和坏死性胰腺炎是AP早期并发SVT的独立危险因素(P<0.05),见表2。
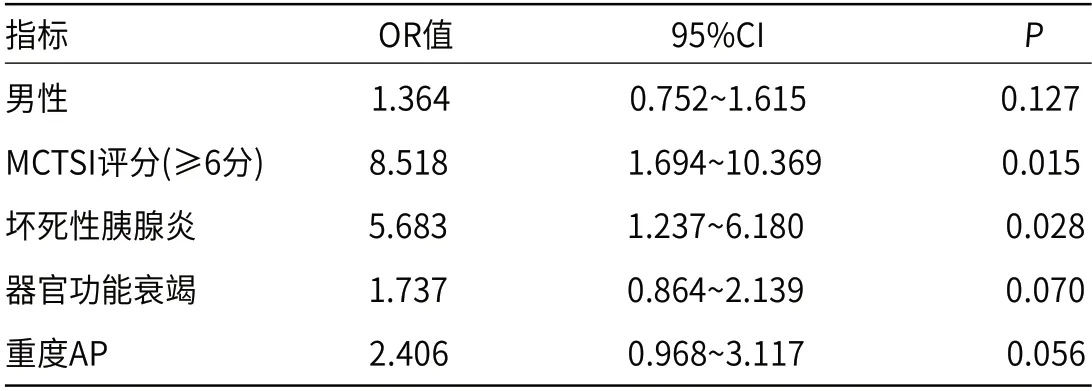
表2 影响AP早期并发SVT的多因素分析(n=165)
2.4 早期MCTSI评分对AP早期并发SVT的预测价值ROC曲线分析显示,早期MCTSI评分对AP早期并发SVT具有较高的预测价值,AUC=0.831(95%CI:0.739~0.923),取最佳截断值6.5时,预测敏感度为82.8%,特异度为77.2%。见图1。
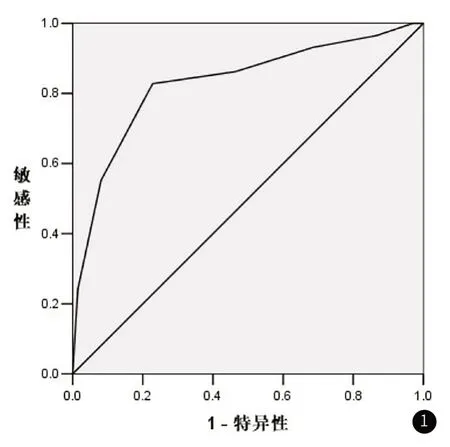
图1 MCTSI预测AP早期并发SVT的ROC曲线
3 讨 论
既往认为,SVT多见于慢性胰腺炎,AP并发SVT较为少见甚至罕见,这是由于SVT早期症状无特异性,容易被AP本身症状所掩盖;另外SVT具有一定自限性,检查手段的可靠性以及检查的具体时间窗也在很大程度上决定着能否真实客观反映有无发生SVT[5-6]。近年来,国外一些研究显示AP并发SVT的真实比例明显要高于既往报道水平,在坏死性胰腺炎中SVT总体发生率甚至可高达50%[7]。
但是,目前AP早期并发SVT的实际比例尚不清楚,并发SVT的危险因素仍不明确,尤其缺乏对其早期预测的手段。本研究结果显示,AP早期(发病2周内)SVT发生率为17.6%,其中脾静脉、门静脉和肠系膜上静脉受累比例分别为82.8%、34.5%和13.8%,依照2012版最新亚特兰大AP诊断与分级标准,中度AP并发SVT比例为21.2%,重度AP并发SVT比例为41.9%,这与国外学者报道数据基本相当[8]。本研究中,一旦并发SVT患者ICU住院时间和总住院时间延长,病死率增加,提示AP并发SVT预示着病情较重、诊治难度加大、预后较差,这与Trikudanathan等[9]的研究结果一致。本研究单因素分析结果显示,性别(男性)、器官功能衰竭(有)、AP严重度分级(重度AP)与并发SVT存在一定关联,但是进一步多因素分析证实这些变量并非导致SVT的独立危险因素。SVT的发生与门静脉系统的解剖特点密切相关,所属血管两侧压力差小、血流速度相对缓慢是容易发生血栓的前提因素[3]。以前曾认为血栓前状态、血液高凝状态和凝血功能异常在AP并发SVT中发挥最主要作用,但是随着越来越多的研究发现AP并发SVT患者与未合并SVT患者凝血功能指标方面没有显著差异,而血栓前状态、血液高凝状态和凝血功能异常导致AP并发SVT的观点正受到越来越多的质疑[10]。本研究进一步发现,只有坏死性胰腺炎和MCTSI评分>6分是AP早期并发SVT的独立危险因素。这一结论支持坏死性胰腺炎对门静脉系统的局部作用如炎症刺激、液体或坏死物积聚压迫等在SVT发病中起着关键作用。有研究表明,炎症刺激和局部压迫可引发血管损害,导致血管痉挛、内膜受损、管壁增厚、管腔狭窄等一系列病理改变,进而引发SVT形成[11]。这一发现的意义在于,对AP并发SVT的预防策略选择的有效指导,提示今后临床上预防AP并发SVT的关键可能在于通过引流、清创等方式及时有效地清除液体和坏死物积聚,以此减轻对门静脉系统的炎症刺激和压迫损伤,而并非一味地寻求使用抗凝药物。Zhou等[12]研究发现CTSI评分、腹腔内高压和肠系膜上静脉血栓形成是症状性SVT的预测指标。Ding等[13]也发现,高CTSI评分和CT下胃肠管壁增厚是重度AP并发SVT的独立危险因素,由此指出CT在早期预测SVT中具有价值。鉴于MCTSI评分较传统的Balthazar CTSI评分系统增加了胰腺外并发症(胸腹腔积液、胰周组织坏死、出血和积液改变、血管并发症、胃肠道受累)的综合评估[15],本研究中评估了MCTSI这一改良评分系统,发现AP发病早期CT检查能够有效预测SVT的发生,MCTSI评分预测AP早期并发SVT的AUC为0.831,取最佳截断值6.5时,灵敏度为82.8%,特异度为77.2%。该量化指标可能有助于指导临床上合理选择SVT高风险的AP患者进行早期预防干预。然而,本研究也存在一定局限性:第一,回顾性研究无法确保所有病例均在完全统一时间窗内进行CT影像学检查,可能导致一定的漏诊发生;第二,本研究中SVT的诊断是单纯依赖CT手段,且不同单位参照的标准并不完全一致,这可能也在一定程度上影响了诊断的准确性。
综上所述,SVT在坏死性胰腺炎中发生率较高,AP发病72h内MCTSI评分对预测早期SVT具有重要价值。这提示CT不仅在诊断SVT中具有重要意义,同时也有望用于早期预测SVT的发生,进而指导临床早期采取有效的预防干预措施,以最大限度减少SVT的发生及其造成的危害。

