小儿毛细支气管炎持续正压通气治疗失败的影响因素
蒋凯
(夏邑县妇幼保健院 儿科,河南 商丘 476400)
持续正压通气(continuous positive airway pressure,cPAP)是中重度毛细支气管炎的重要治疗手段,通过经鼻给氧为患儿提供高于大气压的氧气,可有效降低呼吸道阻力,改善患儿呼吸功能,促进康复。但部分毛细支气管炎患儿cPAP治疗失败后,仍需要接受有创呼吸支持治疗,不仅增加对患儿的创伤,也容易产生呼吸机相关肺炎、出血、气压伤等并发症,甚至加重患儿肺损伤[1]。因此,分析小儿毛细支气管炎cPAP治疗失败的影响因素,并加以干预,对改善患儿预后具有重要意义。本研究选取70例接受cPAP治疗的毛细支气管炎患儿作为研究对象,分析小儿毛细支气管炎cPAP治疗失败的影响因素。
1 对象与方法
1.1 一般资料选取2017年1月至2020年12月夏邑县妇幼保健院收治的35例cPAP治疗成功的毛细支气管炎患儿作为成功组;选择同期夏邑县妇幼保健院收治的35例cPAP治疗失败的毛细支气管炎患儿作为失败组。成功组男19例,女16例;月龄2~10个月,平均(5.18±1.18)个月;病程2~8 d,平均(4.83±1.15)d。失败组男18 例,女17 例;月龄2~11个月,平均(5.21±1.23)个月;病程2~9 d,平均(4.79±1.12)d。两组月龄、性别、病程比较,差异无统计学意义(P>0.05)。本研究经夏邑县妇幼保健院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①符合《毛细支气管炎诊断、治疗与预防专家共识(2014 年版)》[2]中毛细支气管炎相关诊断标准;②符合《无创正压通气临床应用专家共识》[3]中cPAP治疗指征;③成功组经治疗后症状改善,失败组症状无改善甚至加重,改为有创通气;④患儿家属签署知情同意书。(2)排除标准:①合并反复呼吸道感染、囊性肺纤维化等呼吸系统疾病;②发病后接受过有创机械通气治疗;③合并免疫缺陷性疾病;④先天性肺发育不良。
1.3 cPAP治疗患儿接受雾化治疗,并通过正压通气治疗机(深圳融昕医疗科技有限公司,型号:RXiBreeze 20C Pro)接受cPAP治疗。参数设置:氧流量6~12 L·min-1。吸入氧浓度应保持血氧饱和度不低于95%,持续治疗至患儿氧分压≥70 mmHg(1 mmHg=0.133 kPa),二氧化碳分压<50 mmHg时撤机,最长治疗时间不超过72 h。
1.4 一般资料收集设计患儿一般资料调查表,记录患儿出生孕周、母乳喂养时间、出生体质量、是否合并先天性心脏病(心瓣膜异常、室间隔缺损、单心室等)、是否合并肝肾功能异常、发热情况(体温≥37.5 ℃)、病原类型(采用痰培养进行病毒学检查,包括呼吸道合胞病毒、腺病毒等);记录患儿实验室指标,包括白细胞计数[正常值(4~10)×109L-1]、中性粒细胞百分比(正常值50%~70%)、血红蛋白水平(正常值≥110 g·L-1)、降钙素原水平(正常值<100 ng·L-1)。
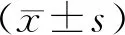
2 结果
2.1 一般资料两组患儿出生体质量、病原类型、合并肝肾功能异常、发热情况、白细胞计数、中性粒细胞百分比、血红蛋白浓度、降钙素原水平比较,差异均无统计学意义(P>0.05);失败组患儿出生孕周、母乳喂养时间短于成功组,合并先天性心脏病比率高于成功组,差异均有统计学意义(P<0.05)。见表1。
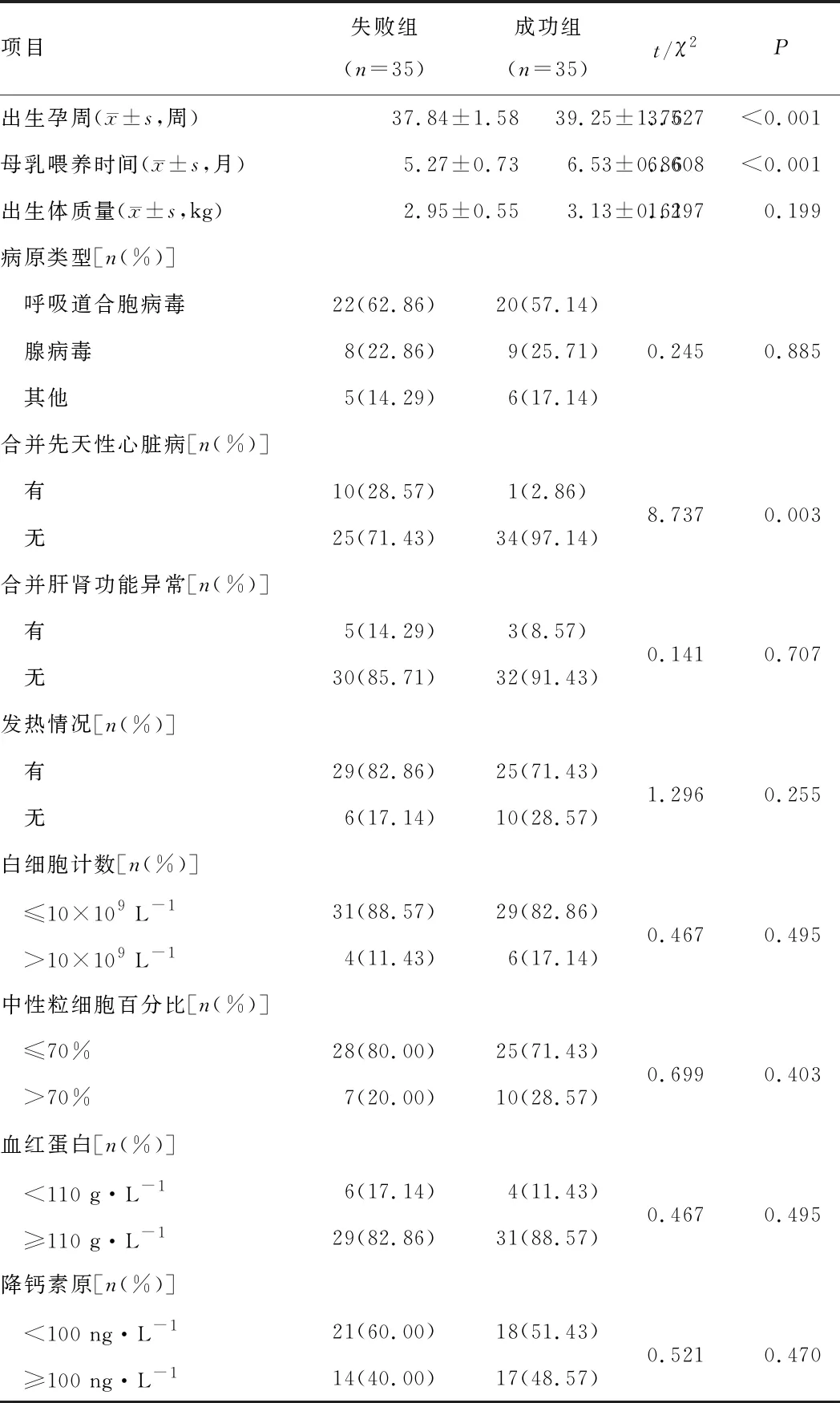
表1 两组一般资料比较
2.2 小儿毛细支气管炎cPAP治疗失败的影响因素分析将cPAP治疗效果作为因变量(1=失败,0=成功),并将一般资料检验结果P值放宽至<0.2,纳入符合条件的变量,同时作为自变量,见表2。建立多因素logistic回归模型,结果显示,合并先天心脏病是影响小儿毛细支气管炎cPAP治疗效果的危险因素(OR>1,P<0.05),出生孕周大、母乳喂养时间长是影响小儿毛细支气管炎cPAP治疗效果的保护因素(OR<1,P<0.05)。见表3。

表2 主要自变量分析
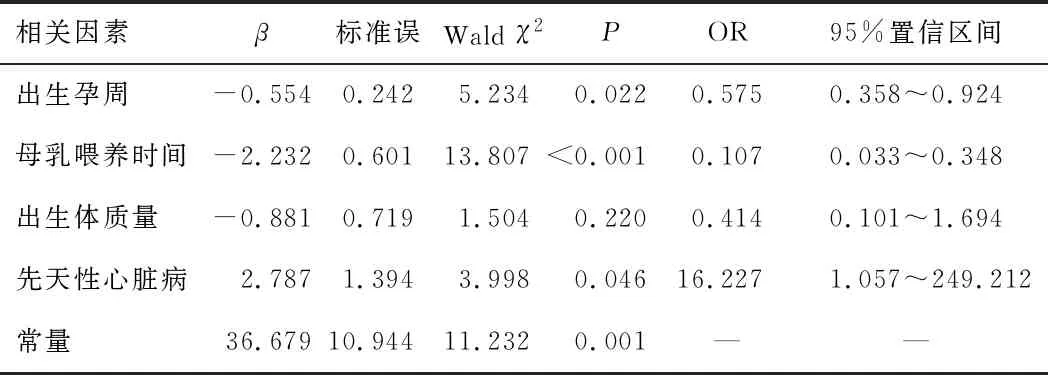
表3 小儿毛细支气管炎cPAP治疗失败的多元logistic回归分析
3 讨论
cPAP为无创通气措施,通过提供恒定正压,使膈肌张力增强、气道阻塞减轻,可纠正患儿呼吸困难、憋喘等症状,降低患儿有创呼吸的使用率[4]。但有部分患儿经cPAP治疗后效果不理想,需转为有创通气,影响其预后。因此,对小儿毛细支气管炎cPAP治疗失败的影响因素进行分析十分重要。
本研究结果显示,失败组患儿出生孕周、母乳喂养时间短于成功组,合并先天性心脏病比率高于成功组,推测小儿毛细支气管炎cPAP治疗失败与出生孕周、母乳喂养时间、合并先天性心脏病相关,并经logistic回归分析进一步证实。分析原因,出生孕周偏小的患儿,由于呼吸系统发育较差,甚至部分早产儿可合并支气管肺发育不良,与足月产患儿比较,肺泡数目相对更少,肺泡表面积相对更小,在发生毛细支气管炎后更容易出现呼吸困难、进行性呼吸衰竭等情况,加上早产儿出生后通常需要接受高氧、机械通气治疗,易引起气压伤、感染等,加重肺组织、气道及肺血管的损伤,更易导致cPAP治疗失败[5]。因此,应加强对早产儿毛细支气管炎的预防,如注意保暖、勤洗手,尤其对出生孕周不足35周的早产儿,可预防性使用呼吸道合胞病毒单抗,对于已发生毛细支气管炎的患儿可根据其情况使用肺表面活性物质,以提高治疗成功率。母乳喂养是目前提倡的主要喂养方式,能够更好地补充儿童体内所需营养,尤其能获取更多的IgA,不仅能提高患儿基础免疫功能,还能减轻炎症对气道上皮细胞的损伤,具有一定的抗炎作用。且通过母乳喂养有利于患儿肠道细胞发育,母乳喂养6个月以上,能降低肠黏膜细胞间隙,避免发生食物抗原引起的变态反应性疾病[6-7]。因此,应做好新生儿母乳喂养的健康宣教,告知孕产妇6个月内进行母乳喂养的优点,并适当添加配方奶粉、益生菌等,提高婴幼儿免疫力,以降低毛细支气管炎的发生风险,提高cPAP治疗效果。合并先天性心脏病的患儿,易发生肺循环充血,毛细血管通透性增加,在发生毛细支气管炎后,可导致肺间质水肿、肺顺应性下降,加上外因刺激可使迷走神经持续兴奋,影响呼吸道兴奋性,从而使副交感神经亢进,进一步升高儿茶酚胺、血管紧张素水平,导致血管收缩,加重心功能不全,甚至进展为心力衰竭,增加cPAP治疗失败的发生风险[8]。针对合并先天性心脏病的患儿,应密切监测患儿治疗期间呼吸功能改善情况,若病情未见好转甚至加重,则应尽早调整呼吸机参数,或改为有创通气治疗,以提高治疗效果。
综上所述,小儿毛细支气管炎cPAP治疗失败与患儿出生孕周、母乳喂养时间、合并先天性心脏病相关,临床应重点关注上述因素,制定针对性的干预措施,如使用肺表面活性物质、鼓励母乳喂养并适当延长母乳喂养时间、密切监测患儿呼吸功能等,以提高cPAP治疗效果,改善患儿预后。

