腹膜外腹腔镜疝气修补术与传统疝修补术治疗腹股沟疝的效果对比分析
赵志强,岳 红,陆小娟,李湘林(通讯作者)
(1 重庆市綦江区人民医院胃肠外科 重庆 401420)
(2 重庆市綦江区人民医院麻醉科 重庆 401420)
腹股沟疝多见于男性,主要为腹腔内脏器突向体表所致,可见明显包块,发生率约为1‰~5‰[1]。该病保守治疗无效,需要进行外科手术治疗,若治疗不及时,可能进展为坏死、肠穿孔、坏死,威胁患者生命健康[2]。以往临床上主要应用开放式疝修补术治疗,但术后恢复时间相对较长,复发率较高[3]。近年来,随着微创外科技术的发展,腹腔镜在外科手术中得到广泛应用,近年来,在腹股沟疝治疗中也得到开展,其优势在于机体创伤轻,术后恢复快[4]。由于该病多见于中老年人,对手术及麻醉耐受力更差,因此对微创手术的需求更强。但由于其开展时间不长,因此在手术方式以及效果方面尚存在一定争议。针对这种情况,本文将在腹股沟疝治疗中分别应用传统疝修补术以及腹膜外腹腔镜疝气修补术(TEP),并对比其疗效,现报道如下。
1.资料与方法
1.1 一般资料
选取2018 年11 月—2020 年10 月我院治疗的90 例腹股沟疝患者。采取随机数字表法,将其分为两组。观察组45 例,男39 例,女6 例,年龄47 ~83 岁,平均年龄(69.37±4.76)岁,平均病程(7.78±1.12)个月,体重指数(BMI)为(22.98±1.79)kg/m2;疝类型:直疝30 例,斜疝15 例。对照组45 例,男40 例,女5 例,年龄48 ~82 岁,平均年龄(69.70±4.56)岁,平均病程(7.82±1.26)个月,BMI 为(23.03±1.85)kg/m2;疝类型:直疝28 例,斜疝17 例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)参考《成人腹股沟疝诊疗指南(2014 年版)》[5],确诊为腹股沟疝;(2)既往无腹部手术史;(3)麻醉(ASA)分级为Ⅰ~Ⅱ级;(4)肝肾功能、血常规正常;(5)对本次研究知情同意。排除标准:(1)凝血功能障碍、主要脏器功能障碍、血液系统疾病患者;(2)腹腔积液、肝硬化患者;(3)存在腹腔镜手术禁忌证患者;(4)巨大阴囊疝、滑动疝、嵌顿疝患者;(5)长期应用皮质醇激素、免疫调节剂治疗患者等。
1.2 方法
对照组患者采取传统疝修补术治疗,采取平卧位,进行硬膜外麻醉,麻醉满意后,于髂前上棘、耻骨结合位置中点,腹股沟韧带上方适当位置,作5 ~6 cm 切口,逐层切开皮肤和皮下组织,打开腹膜外斜肌腱膜,分离至髂耻束、腹股沟韧带。若为斜疝患者,从精索位置分离疝囊,到疝囊颈位置,还纳疝囊。若为直疝患者,于直疝三角内确定疝囊,切开腹横筋膜,还纳疝囊。游离腹膜外间隙,植入补片,下片应完全覆盖,将其固定于腹横筋膜,上片于精索后方展开,剪取缺损,使精索能够通过,固定于耻骨膜、腹股沟韧带、联合腱,止血后缝合腹外斜肌腱膜,重建外环口,缝合皮下组织。术后进行常规抗感染治疗。
观察组患者采取TEP 治疗,采取头低脚高位,进行全身麻醉,于脐右旁适当位置作横切口,打开腹直肌鞘前鞘,进行钝性分离,牵开腹直肌,显露腹膜前间隙,置入10 mm Trocar,建立人工气腹,置入腹腔镜,于耻骨、脐部联合三等分位置,置入5 mm Trocar,使用分离钳钝性分离,暴露腹壁下动脉、腹股沟韧带、耻骨梳韧带、腹股沟内环口等。若为直疝患者,可自直疝三角完全还纳疝囊;若为斜疝患者,应高位游离疝囊,横断后远端旷置、近端结扎,游离精索,置入补片,完全覆盖腹直肌后间隙、耻骨肌孔、耻骨后间隙,补片固定使用生物胶水。确认出血后,排出气体,检查补片,确认其平整后,关闭穿刺孔。术后进行常规抗感染治疗。
1.3 观察指标
(1)对比两组患者的术中及术后恢复指标,例如手术、住院时间等。(2)对比两组患者的血清炎症因子水平,检测肿瘤坏死因子-α(TNF-α)、高敏C 反应蛋白(hs-CRP)。(3)对比两组患者的并发症情况。
1.4 统计学方法
数据处理应用SPSS 22.0 软件,计量资料以均数±标准差(x-± s)表示,两组间比较采用t检验;计数资料以率[n(%)]表示,两组间比较采用χ2检验。P<0.05为差异有统计学意义。
2.结果
2.1 术中及术后恢复指标对比
与对照组对比,观察组患者的出血量更少,手术、下床活动、住院等时间更短,差异有统计学意义(P<0.05),见表1。

表1 两组患者术中及术后恢复指标对比(x- ± s)
2.2 炎症因子水平对比
手术后,观察组患者的TNF-α、hs-CRP 水平均显著低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者炎症因子水平对比(x- ± s)
2.3 并发症情况对比
观察组患者肠梗阻、肠道损伤、血肿、尿潴留发生率均低于对照组,差异有统计学意义(P<0.05),见表3。
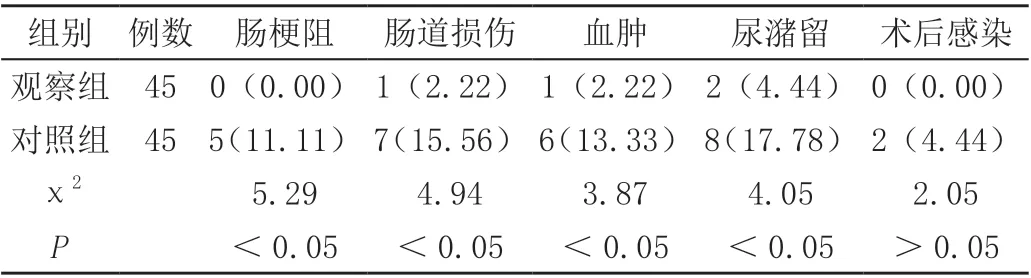
表3 两组患者并发症情况对比[n(%)]
3.讨论
腹股沟疝是指由于疝囊经腹壁下腹股沟管向体表突出所致的疾病,可进入阴囊。在腹外疝中,腹股沟斜疝占比超过3/4,对患者身心健康、生活质量均有较大影响。该病发生机制复杂,首先,鞘状突未完全闭合是疝形成的一个主要原因,在疝囊的表面,可见筋膜组织包饶,一旦出现胶原代谢异常,例如分解代谢超过合成,则腹股沟管的结缔组织减少,横筋膜较为薄弱,增加病变风险[6]。同时,机械性腹内压力升高也是其重要的病理基础,可导致腹膜、腹膜外脂肪突入内环,穿过腹股沟管。此外,便秘、过度肥胖等慢性疾病人群随着机体功能的退化,腹壁组织逐渐衰退,胶原、羟脯酸水平下降,或受长期不良生活习惯影响,导致筋膜、腱膜退化,也会引起腹股沟疝。
以往临床上主要采取开放式疝修补术治疗,虽然能够达到治疗效果,但创伤较大,术后恢复较慢。近年来,微创外科技术已经成为腹股沟疝治疗的重点方向,与传统开放式手术相比,TEP 术式更加符合人体解剖结构,不需要进入腹腔,而是于脐旁作小切口,经腹膜分离至下腹壁,处理疝囊,并使用网片覆盖疝缺口,可达到较为理想的治疗效果。与传统疝修补术相比,TEP 的切口更加微小,因此可获得更加理想的美观效果,且术后疼痛更轻。以往有研究显示,TEP 治疗腹股沟疝的手术时间更短,住院时间更短,且术后并发生率为7.5%,明显低于开放式疝修补术的25.0%。在本次研究中,与对照组对比,观察组患者的出血量更少,手术、下床活动、住院等时间更短,差异有统计学意义(P<0.05);手术后,观察组患者的TNF-α、hs-CRP 水平均显著低于对照组,差异有统计学意义(P<0.05);观察组患者肠梗阻、肠道损伤、血肿、尿潴留发生率均低于对照组,差异有统计学意义(P<0.05),也证实了TEP 具有微创、快速恢复、安全性高、炎症反应轻等显著优势。
综上所述,与传统疝修补术相比,TEP 具有微创、快速恢复优势,且术后炎症反应更轻,并发症更少,更具应用价值。

