不同术式治疗中下段食管癌患者的效果
武志强
(镇平县第二人民医院 普胸外科,河南 南阳 474250)
食管癌多见于中下段。据统计,中下段食管癌约占食管癌总发病人数的90%,占全身恶性肿瘤的2%左右,已逐渐成为全球范围的高发恶性肿瘤[1-2]。临床多采用手术治疗中下段食管癌。微创McKeown术为常见治疗术式,有淋巴结清扫彻底、创伤小、恢复快等优点,但需在胸、腹、颈取切口,在颈部吻合,会扩增创面,增加手术用时,提高并发症的发生率,影响预后[3]。无腹部小切口全腔镜下Ivor-Lewis食管癌切除能避免因颈部吻合引起的食管旁喉返神经(recurrent laryngeal nerve,RLN)受损,且上提路径短,能减轻管状胃张力。本研究选取97例中下段食管癌患者,旨在探讨无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术的治疗效果。
1 资料和方法
1.1 一般资料收集2018年8月至2021年2月镇平县第二人民医院收治的97例中下段食管癌患者,结合患者意愿根据治疗术式分为A组和B组,A组49例,B组48例。A组:男27例,女22例;年龄50~77岁,平均(63.79±6.48)岁;临床分期为Ⅰ期8例,Ⅱa期10例,Ⅱb期16例,Ⅲa期15例;病理类型为鳞癌40例,腺癌9例。B组:男23例,女25例;年龄51~77岁,平均(64.17±6.12)岁;临床分期为Ⅰ期9例,Ⅱa期12例,Ⅱb期16例,Ⅲa期11例;病理类型为鳞癌42例,腺癌6例。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 选取标准(1)纳入标准:①经病理活检、胃镜等诊断为中下段食管癌;②符合手术指征且行手术治疗;③病理分期为Ⅰ~Ⅲa期;④临床资料完整。(2)排除标准:①妊娠阶段或哺乳阶段女性;②伴心、肝、肾等器官功能严重障碍;③肿瘤远处转移或侵犯邻近组织;④凝血功能异常;⑤麻醉禁忌证。
1.3 治疗方法
1.3.1B组 接受微创McKeown术治疗。全麻,消毒铺巾,采用左侧卧位,行左侧单肺通气;操作孔(主)于右腋前线第4肋间,于右腋中线第7肋间取观察孔,操作孔(辅)于右侧腋后线第5肋间、肩胛线第8肋间,观察肿瘤浸润状况与位置,打断脐静脉弓,游离食管,游离范围上至胸廓上口,下至食管裂孔,清扫纵隔淋巴;更换为脚低头高和两腿分开体位,双肺通气,在脐下取观察孔,建立气腹,取操作孔,游离胃大弯至左膈肌处食管裂孔,清扫贲门淋巴结,露出、离断胃左血管、冠状静脉,后清扫左血管旁淋巴结,游离胃小弯,清扫胃小弯侧、贲门右淋巴结;腹正中取切口,制作管状胃,颈左胸锁乳突肌前取切口,游离颈食管,切瘤体,上移管状胃,行胃食管吻合。
1.3.2A组 接受无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术治疗。全麻,双腔行气管插管,腹腔镜操作时行双肺通气,胸腔镜操作时行单肺通气。(1)腹部。采用平卧体位,脐下取腔镜孔,建立CO2气腹,压力13~14 mmHg(1 mmHg=0.133 kPa),右侧腹直肌线与脐上3 cm水平交点处取操作孔(辅);腔镜下游离食管裂孔、全胃,腔镜下经内镜切割缝合器于胃角制作3~4 cm管状胃,清扫腹腔淋巴结;取鼻肠管于距屈氏韧带30 cm点行空肠造瘘。(2)胸部。换左侧卧位,右胸入路,腋前线第4肋间取4 cm操作孔,卵圆钳拉肺至前侧;腋中线第7肋间取1 cm腔镜孔,在肩胛线和腋后线间第8或者第7肋间取1 cm操作孔(辅);通过超声刀将下肺韧带至静脉处切断,沿食管走行打开食管表面全层胸膜,在腔镜下对全胸段血管游离,清扫纵隔淋巴结,牵拉食管提胃至胸腔,切割闭合器于胸腔贲门处离断食管、胃,下拉食管,采用7号线缝合,于腔镜下以圆形缝合器荷包钳法吻合食管、胃,后闭合胃切口。两组于吻合胃食管后,置胃肠减压管与鼻十二指肠营养管。
1.4 观察指标(1)围手术期指标,即术中出血量、淋巴结清扫量、手术时间、下床活动时间、术后住院时间。(2)术前、术后3 d消化功能状况(胃排空率、胃液量、基础胃酸分泌量)。(3)术前、术后1 d血清基质金属蛋白酶-9(matrix metalloproteinase-9,MMP-9)、血管内皮生长因子(vasallar endothelial growth factor,VEGF)水平。采集晨起空腹静脉血,离心取血清,经酶联免疫吸附法测血清MMP-9、VEGF水平。

2 结果
2.1 围手术期指标两组淋巴结清扫量相比,差异无统计学意义(P>0.05);A组下床活动时间、术后住院时间、手术时间短于B组,术中出血量少于B组(P<0.05)。见表1。
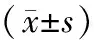
表1 两组围手术期指标比较
2.2 消化功能两组术前基础胃酸分泌量、胃液量、胃排空率比较,差异无统计学意义(P>0.05);术后3 d A组基础胃酸分泌量、胃液量多于B组,胃排空率高于B组(P<0.05)。见表2。
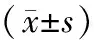
表2 两组消化功能对比
2.3 MMP-9、VEGF两组术前MMP-9、VEGF相比,差异无统计学意义(P>0.05);术后1 d A组MMP-9、VEGF低于B组(P<0.05)。见表3。

表3 两组MMP-9、VEGF比较
3 讨论
食管癌是消化道常见的恶性病变,其主要治疗措施为外科手术。中下段食管癌的手术涉及多个方面,操作较为复杂[4]。传统开放性手术可提供清晰术野,利于病灶清除、淋巴结清扫,但创伤较大,并发症发生风险高,影响预后[5]。微创McKeown术具备和开放性手术相似的手术效果,并能避开开放性手术不足之处,但手术期间食管近端游离位置较高,极易牵拉气管,损伤RLN与周围组织,故在临床应用时仍存在一定局限[6]。因此,寻找更为有效的治疗术式尤为重要。
无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术避免了颈部另取切口及腹部切口,减轻创伤,降低并发症发生风险,缩短手术时间,促进康复。此外,该术式在腹腔操作,可避免建立气腹时CO2进入胸腔引发气胸的风险。此外,在腹腔镜下制作管状胃,行空肠造瘘,能清晰了解造瘘、制作管状胃全程,可及时发现、处理异常事件,控制并发症发生。在胸内实施吻合,可减少吻合口瘘和损伤RLN等事件的发生,可缩短气腹时间和手术时间。故采用无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术治疗,可优化手术效果,促进术后康复。
胃食管消化功能与胃食管蠕动及胃液分泌有关,胃排空与胃蠕动有关,胃蠕动能力越强,胃排空越快;胃酸与胃液源自胃黏膜细胞、胃壁细胞、胃主细胞,而胃黏膜细胞作用越佳,越利于胃液与胃酸释放。本研究结果中,无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术治疗后基础胃酸分泌量、胃液量较多,且胃排空率较高,其原因是因为该术式可减少胃上提路径,减轻胃损伤。于体内制作管状胃可减轻牵拉胃负面的影响,最大限度保留胃壁黏液细胞与主细胞等,减轻胃体损伤。故无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术可有效保留胃部消化功能,利于预后。
MMP-9能降解基底膜、细胞外基质中的明胶、粘连蛋白等,促进肿瘤细胞迁移;VEGF水平升高可促进肿瘤细胞侵入、迁移[7]。本研究结果显示,无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术后血清MMP-9、VEGF水平相对较低,说明该术式创伤小,能减轻对肿瘤组织的刺激,便于病情控制,降低复发风险。
综上所述,对中下段食管癌患者行无腹部小切口全腔镜下Ivor-Lewis食管癌切除联合空肠造瘘术,可优化手术效果,促进康复,保护消化功能,抑制血清MMP-9、VEGF水平。

