不同剂量注射用牛肺表面活性剂联合BiPAP通气治疗新生儿呼吸窘迫综合征的效果比较
陈霞
(唐河县人民医院 新生儿监护室,河南 南阳 473400)
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)为临床常见病症,具有起病急骤、发展快、预后差、病死率高等特点,危及患儿生命[1-2]。临床针对NRDS患儿多采用双水平无创正压(bilevel positive airway pressure,BiPAP)通气治疗,具有强效呼吸支持效果,可有效克服肺弹性及呼吸道阻力,治疗效果显著。近年来,相关研究发现,由于NRDS患儿肺部发育不完善,缺乏肺表面活性物质(pulmonary surfactant,PS),因此易导致肺顺应性偏低,肺表面张力偏高,故临床在BiPAP通气治疗NRDS患儿的同时多与牛肺表面活性剂(calf pulmonary surfactant,CPS)联合治疗[3]。但临床尚未统一CPS最佳应用剂量。基于此,本研究回顾性收集唐河县人民医院收治的85例NRDS患儿的临床资料,旨在对比不同剂量注射用牛肺表面活性剂与BiPAP通气治疗联合应用的效果。
1 资料与方法
1.1 一般资料回顾性分析唐河县人民医院2017年1月至2020年12月收治的85例NRDS患儿资料,按给药剂量分成A组(43例)和B组(42例)。其中A组:男23例,女20例;胎龄32~37周,平均(34.39±0.84)周;出生体质量2 711~4 174 g,平均(3 443.80±113.74)g;经阴道分娩22例,剖宫产21例。B组:男25例,女17例;胎龄32~38周,平均(34.52±0.81)周;出生体质量2 783~4 206 g,平均(3 507.11±108.73)g;经阴道分娩23例,剖宫产19例。两组患者一般资料比较,差异无统计学意义(P>0.05)。患儿家属知情同意并签字,本研究经医院医学伦理委员会批准通过。
1.2 选例标准(1)纳入标准:①经动脉血气分析、临床症状等确诊为NRDS;②接受BiPAP通气治疗;③临床资料完整;④发病至入院时间<24 h。(2)排除标准:①心力衰竭;②胎粪吸入所致NRDS;③颅内出血、肺出血;④呼吸系统发育畸形;⑤患儿父母存在认知功能不全;⑥循环系统功能障碍;⑦肺部感染;⑧严重遗传、免疫系统疾病;⑨呼吸系统解剖结构异常。
1.3 治疗方法两组均接受常规对症处理,包括吸氧、保暖、营养支持等,并纠正水电解质、酸碱平衡紊乱,以防止呼吸衰竭。此外,给予BiPAP通气治疗,应用适宜型号鼻塞及配套通气管道,流量6~8 L·min-1,压力转换频率20~60次·min-1,吸入氧浓度为21%~55%,呼气末正压4~6 cmH2O(1 cmH2O=98.06 Pa),吸气时间0.35~0.6 s,吸气相正压7~9 cmH2O,维持血氧饱和度(blood oxygen saturation,SpO2)目标值为88%~93%。
1.3.1B组 于上述基础上给予常规剂量注射用CPS(华润双鹤药业股份有限公司,国药准字H20052128)治疗,用药前将呼吸道分泌物清除,70 mg·kg-1CPS与2 mL生理盐水混合并制备成混悬液,仰卧位,气管插管置入鼻饲,采用快速注入法滴注给药(一次性),待滴注完成,手工加压1~2 min,给药6 h后,不吸痰,给药6~24 h后可再次给药,最大给药次数<4次。若患儿生命体征稳定,呼吸困难表现消失,且SpO2维持于88%~93%,X线结果提示通气良好、血气指标正常,则逐步降低通气参数,待吸入氧浓度降至30%、呼吸频率降至10~15次·min-1时,仍可维持正常血气,则停止通气治疗。
1.3.2A组 接受大剂量注射用CPS治疗,给药剂量100 mg·kg-1,其余方法同B组。
1.4 观察指标(1)治疗效果。于治疗3 d后实施疗效评估。显效,即四肢温暖,呼吸平稳,肌张力正常,呼气性呻吟、发绀、三凹征消失,实验室指标恢复正常;有效,即四肢温暖,唇周轻度发绀,呼吸稍急促,呼气性呻吟、发绀、三凹征明显改善,实验室指标较治疗前优,且肌张力正常;无效,即未及上述标准。将显效、有效计入总有效。(2)通过基本生命体征监测系统记录患儿治疗前、治疗3 d血气指标[动脉血氧分压(arterial partial pressure of oxygen,PaO2)、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)、动脉/肺泡氧分压(arterial to alveolar oxygen partial pressure ratio,a/APO2)]。(3)治疗前、治疗3 d炎症因子[白细胞介素-8(interleukin-8,IL-8)、白细胞介素-10(interleukin-10,IL-10)]水平,以酶联免疫吸附法测定。(4)不良反应发生率,包括一过性紫绀、血压波动、心率波动、呛咳等。

2 结果
2.1 临床疗效A组总有效率较B组高(P<0.05)。见表1。
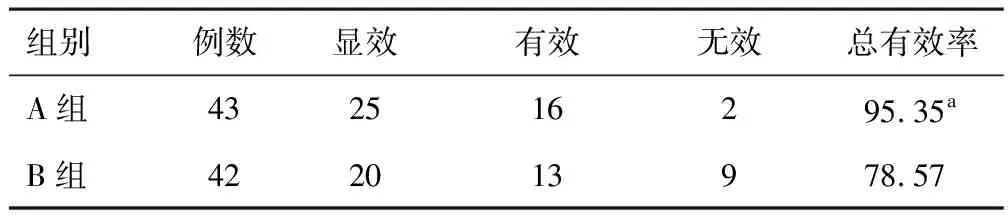
表1 两组总有效率比较(n,%)
2.2 血气指标治疗前两组PaO2、PaCO2、a/APO2对比,差异无统计学意义(P>0.05);治疗3 d两组PaO2、a/APO2较治疗前升高,且A组PaO2、a/APO2高于B组,PaCO2较治疗前降低,且A组PaCO2低于B组(P<0.05)。见表2。
表2 两组血气指标水平对比
2.3 炎症因子水平治疗前两组血清IL-8、IL-10对比,差异无统计学意义(P>0.05);治疗3 d两组血清IL-8水平较治疗前降低,且A组低于B组,血清IL-10水平较治疗前升高,且A组高于B组(P<0.05)。见表3。

表3 两组炎症因子水平对比
2.4 不良反应发生率两组不良反应发生率对比,差异无统计学意义(χ2=0.573,P=0.449)。见表4。
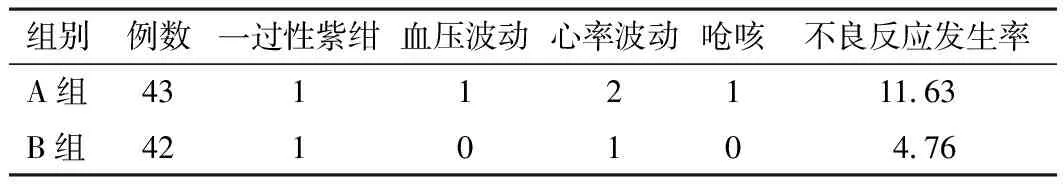
表4 两组不良反应发生率对比(n,%)
3 讨论
NRDS为临床常见疾病,由于其机体缺乏PS,易致使肺泡壁表面顺应性降低,张力升高,且肺泡呈进行性萎缩,继而易产生肺不张,而不张肺部组织区域由于肺换气不足,无法进行血气交换,极易诱发高碳酸血症及低氧血症,加上肺毛细血管通透性偏高,继而易引发纤维蛋白渗出,并覆盖在肺部组织表层,形成透明膜,这些病理改变可使肺组织缺氧进一步加重[4-5]。故临床应采取有效治疗方案,以缓解患儿病情,改善预后。
BiPAP通气治疗为临床针对NRDS患儿常用的治疗方式,其可在辅助呼吸过程中,通过提供2个水平压力支持,降低呼吸道阻力,增加功能残气量和通气量,可有效避免肺泡塌陷,并减少机体对抗,从而提高有效氧合及通气,但单一应用BiPAP通气无法补充机体PS,整体治疗效果偏差,故临床应积极优化治疗方案,以提高整体疗效。CPS属外源性PS,其有效成分是磷脂、胆固醇、游离脂肪酸、甘油三酯、少量PS蛋白,是由健康新生小牛肺部提取而来,可抑制因PS减少所引起的肺泡萎缩,维持肺泡稳定,增强气道清除功能,促进机体氧合功能改善,增强肺部免疫功能及抗感染能力[6]。但应用何种剂量CPS治疗效果更佳临床尚未明确,基于此,本研究就不同剂量注射用CPS联合BiPAP通气治疗方案展开进一步分析,通过多方面数据对比探讨综合治疗效果,数据显示,A组总有效率较B组高,治疗3 d PaO2、a/APO2较B组高,PaCO2较B组低,由此可见,与常规剂量注射用CPS联合BiPAP通气治疗NRDS患儿相比,应用大剂量注射用CPS治疗效果更为显著,于改善血气指标方面更具优势。分析其原因可能为大剂量CPS进入肺部后,更利于稳定肺泡,降低肺泡表面张力,保证气道通畅,改善肺顺应性及气体交换状态,进而可进一步提高疗效,改善血气指标。此外,持续性炎症反应是促进NRDS患儿病情进展重要因素,血清IL-8过度表达,IL-10水平降低可表明机体存在一定程度的炎症反应,可使肺组织持续性受损,加重病情[7]。本研究中,治疗3 d A组IL-8水平较B组低,血清IL-10水平较B组高,由此表明,与常规剂量注射用CPS联合BiPAP通气治疗NRDS患儿相比,大剂量注射用CPS联合BiPAP通气治疗更利于缓解炎症反应。分析原因可能为CPS具有一定抗炎、抗感染效果,大剂量注射用CPS的应用可进一步增强药效,进而有效促进机体炎症反应改善,减轻肺组织损伤,加快病情控制。但用药安全性是限制药物大剂量应用的关键,既往临床较少应用大剂量注射用CPS治疗NRDS患儿,最主要的原因可能是难以保证增大药物剂量的安全性。本研究将大剂量注射用CPS应用于NRDS患儿治疗中发现,未明显增加不良反应,有望成为临床治疗NRDS的可选剂量。
综上所述,与常规剂量注射用CPS联合BiPAP通气治疗NRDS患儿相比,大剂量注射用CPS治疗效果更为显著,于改善血气水平、缓解炎症反应方面更具优势,且未明显增加不良反应,值得临床推广。

