消萎化肠方治疗脾虚血瘀型慢性萎缩性胃炎30例临床观察
张 强 郭玲珑 陈建宏 李京伟 姜小艳 张春虹 黄明河
1.深圳市中医院脾胃病科,广东 深圳 518000;2.广州中医药大学第四临床医学院,广东 广州 510000
慢性萎缩性胃炎(Chronic atrophic gastritis,CAG)是各种因素导致胃黏膜固有腺体减少,伴或不伴肠上皮化生、不典型增生的一种消化系统疾病[1],属于胃癌前病变,与胃癌的发生密切相关。临床表现无明显特异性,以胃脘痛、上腹部胀满、反酸、嗳气等为主要症状[2]。目前西医主要采取保护胃黏膜、抗HP、促胃肠动力等治疗方法,虽能部分缓解临床症状,但对延缓疾病进展、阻止疾病恶性发展及逆转萎缩、肠化等方面尚无特异性治疗手段[3]。因此如何缓解临床症状及降低癌变风险成为目前治疗CAG的研究热点。本研究旨在观察消萎化肠方治疗CAG的临床疗效及对实验室指标的影响,并探讨其对CAG的作用机制,以期为临床工作提供一定的借鉴作用。现将结果报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2020年1月深圳市中医院收治的60例CAG患者,按照随机数字表法分为对照组和观察组各30例。对照组中男14例,女16例,年龄36~61岁,平均年龄(48.03±6.85)岁,病程1~14年,平均病程(6.57±2.50)年;观察组中男12例,女18例,年龄31~56岁,平均年龄(47.10±5.85)岁,病程11个月至15年,平均病程(6.87±3.20)年。两组一般资料对比差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 CAG的西医诊断标准参考《慢性萎缩性胃炎中西医结合诊疗共识意见(2017年)》[1]拟定:内镜下可见胃黏膜红白相间,以白为主,血管透见,黏膜呈颗粒或结节状改变。病理活检可见固有腺体萎缩或肠化,可伴炎性细胞浸润或淋巴滤泡形成。中医诊断依照《慢性萎缩性胃炎中医诊疗共识意见》[4]和《中药新药临床研究指导原则(试行)》[5]中诊断标准,属脾胃虚弱型兼胃络瘀血。主症:胃脘疼痛或胀满,嗳气;次症:纳呆食少,乏力,舌质暗红或有瘀点、瘀斑,脉弦涩或细涩。
1.3 纳入标准 ①符合上述慢性萎缩性胃炎中西医诊断标准;②年龄30~70岁;③呼气试验或快速尿素酶试验证实Hp(-);④近1月内未服用抑酸药物或胃粘膜保护剂;⑤患者自愿参加本试验,并签署知情同意书。
1.4 排除标准 ①合并消化性溃疡、消化道出血、病理诊断有重度异型增生或疑似癌变者;②合并心、肝、脑、肾及血液系统等严重原发疾病;③精神异常及依从性较差者;④妊娠或哺乳期妇女;⑤易过敏体质患者。
1.5 治疗方法 对照组:口服胃复春片(杭州胡庆余堂药业有限公司生产,批号:1906645,0.375 g/片),每日3次,每次4片,疗程3个月。
观察组:口服消萎化肠方。药用:黄芪15 g,党参15 g,白术15 g,茯苓15 g,海螵蛸10 g,醋三棱10 g,蒲公英15 g,醋延胡索10 g,醋莪术 10 g,半枝莲15 g,甘草5 g。由深圳市中医院中药房煎制,取汁300 mL,每日1剂,早晚饭后半小时温服,疗程3个月。
1.6 观察指标
1.6.1 中医证候积分 依据《慢性萎缩性胃炎中西医结合诊疗共识意见(2017年)》[1]的相关标准制定,将主症:胃脘疼痛、胃脘胀满、嗳气根据无、轻、中、重的程度分别计0、2、4、6分;次症:纳呆、乏力、舌暗、脉涩根据无、轻、中、重的程度分别计0、1、2、3分。
1.6.2 病理学积分 参考《慢性萎缩性胃炎中医诊疗共识意见》[4]的相关标准制定。主要指标:萎缩、肠化、异型增生根据无、轻、中、重四级分别计0、3、6、9分与次要指标:慢性炎症、活动性根据无、轻、中、重四级分别计0、1、2、3分。
1.6.3 生存质量评分 生存质量评分使用SF-36生活质量调查表进行评定,分为生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能、精神健康八个方面,每个项目分值为0~100分,分值与生存质量水平成正比[6]。
1.6.4血清PGI、PGII、PGR、G-17水平 在治疗前后分别抽取两组空腹静脉血4 mL,分离血清后保存于-80 ℃冰箱待检。应用酶联免疫吸附法测定血清PGI、PGII、G-17水平并计算PGR。
1.7 疗效评定 参考《慢性胃炎中医诊疗专家共识意见(2017)》[7]的相关标准制定。临床痊愈:中医证候积分减少95%以上,病理活检黏膜病变消失;显效:中医证候积分减少70%以上95%以下,病理活检黏膜病变改善2级及以上;有效:中医证候积分减少30%以上70%以下,病理活检黏膜病变改善1级;无效:中医证候积分减少30%以下,黏膜病变无改善。总有效率=(临床痊愈病例+显效病例+有效病例)/总病例×100.0%。
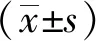
2 结果
2.1 两组中医证候积分比较 两组治疗前中医证候积分差异无统计学意义(P>0.05)。观察组治疗后中医证候积分均明显降低(P<0.05),对照组治疗后胃脘疼痛、胃脘胀满、嗳气、乏力积分较治疗前降低(P<0.05)。治疗后,观察组在改善胃脘疼痛、胃脘胀满、纳呆、舌暗、脉涩方面优于对照组(P<0.05)。见表1。
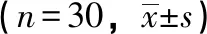
表1 两组中医症状评分比较
2.2 两组临床疗效比较 经治疗,观察组总有效率为73.33%,优于对照组的60%,两组比较差异具有统计学意义(P<0.05)。见表2。

表2 两组临床疗效比较 (例)
2.3 两组病理学积分比较 两组治疗前病理学积分差异无统计学意义(P>0.05)。治疗后观察组在萎缩、肠化、活动性方面病理学积分均较治疗前下降(P<0.05) ,对照组的萎缩、肠化积分较治疗前下降(P<0.05),观察组在改善萎缩、肠化方面优于对照组(P<0.05)。见表3。

表3 两组病理学积分比较
2.4 两组生存质量评分比较 两组治疗前生存质量评分比较,差异无统计学意义(P>0.05)。治疗后两组各项评分均有所下降(P<0.05),且观察组各项评分均优于对照组(P<0.05)。见表4。

表4 两组生存质量评分比较

续表4 表4 两组生存质量评分比较
2.5 两组血清PGI、PGII、PGR、G-17水平比较 治疗前两组血清PGI、PGII、PGR、G-17水平差异无统计学意义(P>0.05)。治疗后两组血清PGI、PGR、G-17水平显著上升(P<0.05),且观察组血清PGI、PGR、G-17水平高于对照组(P<0.05)。见表5。

表5 两组血清PGI、PGII、PGR、G-17水平比较
3 讨论
随着人们生活方式的变迁,腌制、速冻食品的大量摄入,及精神压力倍增,慢性萎缩性胃炎的发病率不断上升且发病年龄逐渐年轻化[8]。慢性萎缩性胃炎伴肠上皮化生或异型增生作为公认的胃癌前病变,如何有效阻断疾病进展和逆转萎缩、肠化是当前亟待解决的难题[9]。西医虽能短期内缓解临床症状,但临床疗效不稳定,容易复发,不良反应较多,且无法改变胃粘膜病理状态,而中医药在整体观念和辨证论治两大中医特色的指导下不仅能有效缓解临床症状,还可延缓疾病进展甚至逆转萎缩和肠化,不良反应较少,在治疗CAG方面发挥了独特的优势[10]。
中医学中无CAG的相关记载,根据其临床表现,可归属为“胃脘痛”“痞满”“吐酸”等范畴。黄彬等[11]在治疗CAG的多年临床经验中颇有心得,他认为本病的病位在胃,与肝、脾关系密切,病机为中焦气机不利,痰瘀热毒互结于胃,胃失濡养而萎,脾胃虚弱为本病的发病基础,李东恒《脾胃论》曰:“内伤脾胃,百病由生。”脾虚无力运化水湿、血液,气血津液运行不利则痰瘀、热毒互结,中焦升降失司,水谷精微清浊不分,致阴液亏虚,胃失濡养,日久成萎。黄彬教授认为CAG是正常胃黏膜进展到胃癌的关键阶段,也是能否逆转的关键节点,当以益气健脾治其本,化瘀解毒治其标。消萎化肠方中四君子汤益气健脾,修复胃黏膜;黄芪益气扶正,加强抵御外邪能力;醋三棱、醋莪术消积散结、化瘀止痛;海螵蛸制酸止痛、收湿敛疮;延胡索活血行气止痛;蒲公英、半枝莲清热解毒、消肿散结,全方共奏益气健脾、化瘀解毒之效。
PG是由胃粘膜腺体分泌的一种内源性消化因子,有PGI与PGII两种形式,随着萎缩从胃窦向胃底、胃体进展,胃底、胃体腺体逐渐被幽门腺取代,由于缺乏主细胞和黏液颈细胞,PG1水平降低,而分泌PGII的来源较广,PGII水平不受影响,故PGI与PGII比值PGR降低,因此PG水平可反映不同部位胃粘膜的形态和功能[12]。G-17是胃窦G细胞和十二指肠分泌的胃肠激素,具有促进胃酸分泌、改善胃粘膜供血的作用,胃黏膜萎缩导致胃窦腺体减少,G细胞随之减少,血清G-17水平下降,故血清G-17水平可作为反映G细胞功能的一种特殊生物学标志,可用于评估胃粘膜萎缩程度与范围[13]。通过本研究发现,消萎化肠方可显著提高PGI、PGR、G-17水平,影响胃酸分泌,有效延缓萎缩向恶性病变方向进展。
胃复春是一种常用的治疗CAG的中成药,由红参、香茶菜、麸炒枳壳等组成,有健脾益气、活血解毒之功效,多个临床研究表明[14-16],胃复春治疗胃癌前病变效果明显,可改善血液循环,减轻炎症反应,有利于胃粘膜的再生与修复。本研究旨在比较同样具有益气健脾、活血解毒功效的胃复春与名中医经验方的临床疗效,结果表明,消萎化肠方对比胃复春能更有效地缓解临床症状,提高生存质量评分和血清PGI、PGR、G-17水平,改善萎缩、肠化等黏膜病变,临床有效率也显著高于胃复春,故值得进一步推广与运用。

