急性心肌梗死合并心源性休克伴发大面积脑梗死抗栓治疗1例的护理
郝凯凯,杨姣
(1.空军军医大学第一附属医院 心脏内科,陕西 西安;2.空军军医大学第一附属医院 烧伤与皮肤外科,陕西 西安)
0 引言
急性心肌梗死(Acute Myocardial Infarction, AMI)是目前临床上心血管疾病患者死亡的主要原因之一。心源性休克是急性心肌梗死患者最为严重的并发症之一。心源性栓子栓塞于脑部,是引起脑梗死最常见的原因。在AMI患者中,合并多支血管病变的患者所占比例为40%~50%[1]。对于AMI患者的梗死相关动脉,应立即行经皮冠状动脉介入治疗(Percutaneous Coronary Intervention, PCI)干预。急性心肌梗死及脑梗死的抗栓治疗时机非常重要,溶栓治疗剂量和时间窗不同[2-3]。我院收治1例急性心肌梗死合并心源性休克伴发大面积脑梗死患者,行急诊PCI,抗栓治疗,经过精心的护理,患者病情转危为安,于入院9 d后出院,随访恢复较好,结果令人满意,现将护理体会报告如下。
1 临床资料
患者女,60岁,以“发作性胸痛 10年,加重 8 h”为主诉,浅昏迷,言语不清,四肢湿冷,查体不配合,双肺未及干湿啰音。体温 36.7 ℃,脉搏 46次 /min,血压90/50 mmHg(给以大量升压药),既往高血压病史5年,血压最高190/110 mmHg,不规律口服降压药,我院心电图:三度房室传导阻滞,Ⅱ、Ⅲ、aVF、V3R~V5R、V7~V9导联ST段抬高0.1~0.6 mV,V2~V3导联ST段压低,急查头颅CT:未见明显异常,排除脑出血。最终诊断为:冠状动脉粥样硬化性心脏病:急性下壁,右心室和正后壁心肌梗死,Ⅲ度房室传导阻滞,心源性休克;急性脑梗死;高血压3级(极高危)。
2 护理
2.1 抗栓治疗的护理
治疗指南对于急性心肌梗死和急性脑梗同时发生是否可以溶栓治疗没有明确指出,但该患者急性脑梗已超过溶栓最佳时间窗(>5 h);根据2018ECS心肌血运重建指南,心源性休克患者无论距离症状发生多久,若冠脉解剖适合行PCI,均推荐急诊PCI[4]。则此患者行PCI,重建血运恢复患者心脏泵功能,改善血流动力学状态,有利于脑梗死恢复。此患者抗栓治疗的护理为重中之重。(1)抗栓前护理:询问患者有无消化性溃疡、近期手术史、外伤史及肝肾功能不全等溶栓禁忌证;检查血小板、出凝血时间、血型及配血等;术前给予阿司匹林肠溶片300 mg嚼服;硫酸氢氯吡格雷片300 mg口服;术中遵医嘱给予比伐芦定静脉推注9 mL,21 mL/h持续滴注,准确配置病输入抗栓药物;观察有无发热、皮疹等过敏现象,皮肤黏膜及内脏有无出血,出血严重时,停止治疗并立即处理。(2)抗栓后护理:用药物后询问胸痛有无缓解,检测心肌酶,心电图及凝血时间,以判断溶栓效果;心电图抬高ST段于2 h之内回降大于50%;2 h内出血在灌注性心律失常,胸痛于2 h之内基本消失;血清CK-MB酶峰值提前出现(14 h内)等间接判断血栓是否溶解,或根据冠状动脉造影直接判断;遵医嘱给予阿司匹林肠溶片100 mg/d,硫酸氢氯吡格雷片75 mg/d,比伐芦定20 mL/h持续至术后1 h结束,不给予低分子肝素抗凝治疗;补液扩容,给予升压等药物维持血流动力学稳定。
2.2 PCI治疗的护理
(1)术前护理:配合医生完善常规检查;向病人解释诊治的目的与过程,以消除病人疑虑,积极配合治疗及护理;详细询问患者有无药物过敏史;做好穿刺部位的皮肤准备;患者走绿色通道直接送至介入治疗室。(2)术后护理:绝对卧床6~12 h,密切观察病情变化;心电血压监护、吸氧;静脉穿刺部位用沙袋压迫6 h,密切观察有无出血,如渗血污染敷料,应及时更换并酌情加压包扎;由于心源性脑梗死的出血梗死区极易出血,若发生出血性脑梗死,应立即停用溶栓药,抗凝药和抗血小板聚集的药物,治疗脑水肿,调节血压;观察穿刺侧枝末梢循环情况,心电图24 h动态监测。
2.3 预防PCI术后并发症的护理
(1)严密检测心电图和血压动态变化:严重心率失常是老年急诊PCI术后死亡的重要原因,出现心律失常时立即通知医生,动态观察血压变化,调整血管活性药物给药速度及补液速度;(2)出血的预防与观察:检测ACT,置管侧肢体髋部制动,观察伤口渗血,有无血肿、瘀血、血压有无持续下降,由于使用了抗凝药物,注意观察尿液、牙龈、喉腔黏膜有无出血,如有异常及时通知医生;(3)感染的预防与观察:保持穿刺部位干燥和清洁,出现渗血及时更换敷料,适时检测体温,遵医嘱使用抗生素;(4)栓塞的观察:严密观察术后足背动脉情况,有无出现脑栓塞、肠系膜动脉栓塞、肢体动脉栓塞等相关症状;(5)对比剂反应的护理:应注意观察病人有无过敏反应,指导患者多饮水,有利于对比剂的排出,协助患者卧床排尿,有尿潴留给予导尿。
3 观察指标及统计学方法
ADL评分越高,患者活动能力越差;Bathel评分越高,生活质量越好。
4 结果
患者于术后9 d后出院,出院时无胸痛,气短等不适,语言恢复良好,右侧肢体肌力3级。于18个月后对患者进行随访,患者右侧肢体肌力4级+,在采用日常活动能力评分表(ADL)、日常生活质量指数(Bathel)对患者进行评定后发现,患者可以进行日常活动且生活质量明显提升,与护理前具有较大差别(P<0.05),见表1;除此之外,无明显胸痛级心脏事件发生,头颅CT显示双侧小脑半球梗死灶较前明显缩小。急性心肌梗死合并心源性休克伴发大面积脑梗死患者病情危急,及时的医疗救治以及全面的护理对于患者的预后起着决定性的作用。
表1 患者活动能力与生活质量评分(±s, 分)
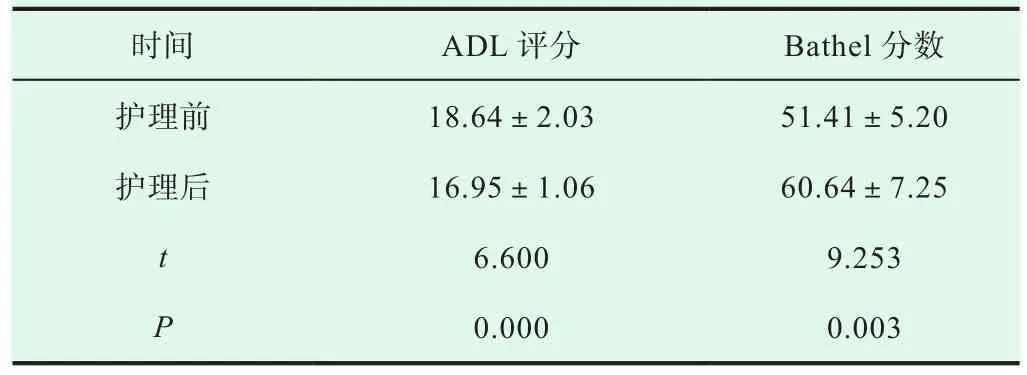
表1 患者活动能力与生活质量评分(±s, 分)
时间 ADL评分 Bathel分数护理前 18.64±2.03 51.41±5.20护理后 16.95±1.06 60.64±7.25 t 6.600 9.253 P 0.000 0.003
5 讨论
AMI是指给心脏供给血液的动脉发生堵塞,导致心肌提供养分的血流突然中断,形成心肌出现突然性坏死现象的冠心病,属于心内科急重症[5]。大部分患者会出现严重的并发症,如心脏跳动频率过快或者过慢、心室泵血或充盈功能低下、心脏循环障碍、心源性休克。AMI患者通常是由于患者伴随冠状动脉血管发生病变,心肌泵血功能下降等基础疾病所致[6]。但也与患者情绪紧张、激动等相关,当患者处于比较激动的状态下时,就会造成血压上升、含有儿茶酚和胺基的神经类物质增加,导致左心室压力过大,心肌单位时间所消耗氧的数量增加,加重冠状动脉供血不足的现象,进而引发AMI。若中老年人存在便秘的症状,但病情却没有得到足够的重视未能及时治疗,同时在排便时用力屏气,也容易导致AMI。患者在长时间的身体辛苦劳作和脑力劳动后,没有及时放松休息也会增加心脏的负担,增加AMI发生的风险。同时,在平时的饮食中,若患者没有节制或没有规律地大吃大喝,饱餐、大量的饮酒或者进食脂肪和热量较高的食物,都会诱发AMI。病发后患者通常会出现感觉非常剧烈的胸痛,同时伴随大汗及濒死感,也容易产生烦躁不安的情绪或者心慌气短症状。全身会出现发热、心跳速度过快、计数单位体积血液中所含的白细胞数目增多以及红细胞在一定条件下沉降的速度过快等症状。肠胃不适者会出现恶心、呕吐等症状。若未及时得到救治,患者可发生心脏破裂、心脏瓣膜关闭不全引起心力衰竭等症状,增加死亡的风险。
脑梗死是临床常见脑血管疾病,是由于供应脑部的血管发生病变,而造成相应脑区的神经功能障碍[7]。临床症状主要表现为肢体偏瘫、偏盲、偏身感觉障碍、中枢性面瘫等,同时大多数患者还表现为喝水呛咳、平衡障碍以及共济障碍,部分患者甚至会出现脑疝,严重影响患者生活质量和活动能力[8]。通常是因为供应脑部血液动脉发生粥样硬化和血栓而形成,使血管内壁变窄甚至是形成闭塞的状态,造成脑部病变局限于较小区域内,周围相邻组织结构和功能正常现象的急性脑供血不足而发病;也有患者是由于固体、液体、气体等种类的异常物体,顺着患者血液循环,从而进入脑动脉或供应脑血液循环的颈部动脉,导致的血流阻断或血流量下降,进而出现相应支配区域的脑组织软化、坏死现象。
当AMI合并心源性休克伴发大面积脑梗死出现时,就在一定程度上增加了患者死亡风险,严重威胁其生命安全。若不及时采取治疗并积极采取护理干预,最终会造成不可逆转的脑损害,情况严重还会出现肢体瘫痪等后遗症。临床常采用抗栓治疗来改善患者血管内栓塞或者血栓的形成,改善预后。而大量研究表明,在治疗过程中积极采取合理护理措施干预,可有效提高临床治疗效果,促进患者身体康复。
在对患者抗栓治疗前进行血运恢复患者心脏泵功能的重建,治疗中准确配置病输入抗栓药物,治疗后判断溶栓效果并给予升压等药物维持血流动力学稳定等护理,PCI术前的检查指导、术中的操作协助、术后的药物更换和合理使用,再加上心电图和血压动态变化的严密监测,患者出血、感染的预防与溶栓的观察以及对比剂反应的护理等干预后,本文发现,与患者在护理前相比,护理干预后的活动能力与生活质量明显改善(P<0.05),而且没有出现胸壁病变性疼痛的心脏不适症状,通过CT对颅脑进行检查后显示患者大脑的后下方中间的蚓部和两侧膨大的小脑半球病变范围明显变小。
综上所述,AMI合并心源性休克伴发大面积脑梗死患者在进行心房颤动的抗栓治疗期间,合理采取护理干预可有效改善患者预后,促进其身体康复。

