腹腔镜与开腹手术治疗胆囊结石合并胆囊炎的效果比较
俞耀辉
(宜兴市第二人民医院 普外科,江苏 宜兴 214221)
0 引言
胆囊结石属于临床十分常见的一种胆道系统病变,目前临床治疗胆囊结石合并胆囊炎多采取开腹手术方法,尽管可以切除结石,但对患者伤害较严重,预后恢复质量不佳。随着腹腔镜技术的发展与完善,用于治疗胆囊结石疾病具有切口小、安全性高、预后患者恢复快等优势[1]。
1 资料与方法
1.1 一般资料。抽选2017年6月至2019年12月宜兴市第二人民医院收治胆囊结石合并胆囊炎病患86例进行研究,随机分作两组,对照组总计患者43例,包括男23例,女20例,年龄为20~68岁,平均(41.8±1.4)岁。观察组总计患者43例,包括男24例,女19例,年龄为21~70岁,平均(41.9±1.5)岁。对比两组患者基本资料无统计学差异(P>0.05),具可比性。
1.2 方法
1.2.1 对照组方法:为对照组患者采取常规开腹手术治疗,手术时指导其选择平卧仰卧位,并行全身麻醉诱导。待麻醉药物生效后,针对手术区域皮肤予以常规碘伏消毒,常规铺单,于右侧肋骨下缘作斜向切口或右上腹经腹直肌切口,长度控制在7 cm以内。逐层分离皮下组织,并对腹直肌给予钝性分离和固定,进入腹腔后观察腹腔渗液性状及量,寻找渗液的具体位置,确认胆囊及其周围组织粘连程度。在胆囊底部穿刺减压或做荷包结构,并将胆囊外壁切开,快速降低胆囊内压力。在距离肝脏1 cm位置将胆囊双侧的浆膜分离,并充分暴露胆总管、肝总管,并与胆总管距离胆囊0.5 cm处予以离断,进而完全将胆囊组织摘除,部分根据情况逆行切除胆囊,注意均需并确认胆总管无异常增粗等异常。针对各类残留管路进行全面结扎,以贯穿缝合方式密闭。针对切除胆囊后的胆囊床组织表面予以止血处理,并采取间断式缝合法关闭胆囊床,在手术视野范围内行大范围止血,并以适温生理盐水溶液进行冲洗,确认无活动性出血点后,常规放置硅球引流管,自切口下端引出,逐层关闭腹腔,并对切口进行缝合处理。
1.2.2 观察组方法:为观察组患者采取腹腔镜下胆囊切除手术,同样选择全身麻醉处理,手术室体位则选择左侧卧位,且需适当调节手术台角度,使患者保持头高脚低位。常规皮肤消毒后铺设镂空方巾,于脐部上缘作弧形切口,长度为1.0 cm左右,置入气腹针后建立二氧化碳气腹,且在手术操作过程中需保持气腹压力在13 mmHg左右。气腹建立完毕后,将气腹针拔出,置入Trocar,置入腹腔镜,对腹腔内积液、粘连等情况进行观察,并确认胆囊三角区是否仍清晰可见,胆囊结石是否发生嵌顿情况。分别在剑突下缘、左侧肋骨下缘中线作小切口,长度分别为10 mm和5 mm,分别置入相应Trocar。经剑突下穿刺点Trocar、经左侧肋骨下Trocar置入手术器械,在腹腔镜观察下降胆囊向头顶侧进行牵引,暴露胆管后,使用电凝钩器械尽量靠近胆囊壶腹位置,对胆囊管路进行分离,仔细游离胆囊三角,在确认胆总管无误,及胆总管无增粗等异常后,距离胆总管约0.5 cm处用锁扣夹闭胆囊管,以避免分离后胆汁外流损伤周围组织。同时针对胆囊血管予锁扣夹夹闭后切断,使用组织钳将胆囊完全提起,使其脱离胆囊床约0.5 cm,电刀完全切除胆囊后予以电凝止血。手术完成后使用适温生理盐水对腹腔进行冲洗,待确认无活动性出血点后,常规放置硅球引流管,自左侧肋骨下穿刺孔引出,排空二氧化碳,逐层缝合腹壁切口。
1.3 观察指标。分别记录两组患者手术过程中临床指标及术后患者恢复情况,对比差异性。统计两组患者术后出现并发症的总概率。
1.4 统计学分析。整理结果,利用SPSS 26.0进行统计学处理,计数、计量资料以%、()分别表示,通过卡方、t值验证,结果差异性利用P<0.05表示统计学意义。
2 结果
2.1 手术过程中临床指标对比。观察组患者手术切口长度明显短于对照组,术中患者出血量少于对照组,手术总时长短于对照组,差异有统计学意义(P<0.05),具体见表1。
表1 手术过程中临床指标对比()
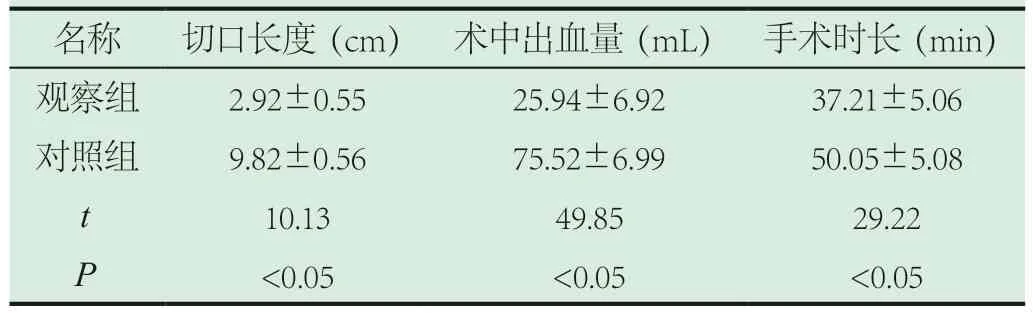
表1 手术过程中临床指标对比()
名称 切口长度(cm) 术中出血量(mL) 手术时长(min)观察组 2.92±0.55 25.94±6.92 37.21±5.06对照组 9.82±0.56 75.52±6.99 50.05±5.08 t 10.13 49.85 29.22 P<0.05 <0.05 <0.05
2.2 术后患者恢复情况分析。观察组患者术后恢复相应用时均明显短于对照组,差异有统计学意义(P<0.05),具体见表2。
表2 术后患者恢复情况分析()

表2 术后患者恢复情况分析()
名称 肠鸣音恢复时间(h)下床活动时间(h) 住院总时间(d)观察组 20.25±4.02 24.11±5.03 5.02±1.18对照组 44.17±4.08 47.75±5.06 10.33±1.19 t 28.93 26.69 10.41 P<0.05 <0.05 <0.05
2.3 术后不良反应总发生率。观察组患者术后总不良反应发生概率明显低于对照组,差异有统计学意义(P<0.05),具体见表3。

表3 术后不良反应总发生率[n(%)]
3 讨论
胆囊结石是由于人体胆固醇、胆汁酸浓度平衡被打破,加之内分泌功能失调、器质性损伤等引发胆汁瘀滞在胆囊内,从而形成结石。如发生胆囊结石后未及时采取有效的治疗干预,就会导致合并胆囊炎,使患者病情进一步加重[2]。胆囊结石合并胆囊炎患者大多表现为右侧上腹部绞痛、恶心呕吐等,且疼痛感呈阵发性、发射性,甚至可能影响右侧肩部,一般按压右侧上腹部时患者会感到剧烈的疼痛。如患者同时伴有体温升高、畏寒、不自主寒战等情况,则高度疑似为化脓性胆囊炎,如不及时治疗会随病程延长而进一步蔓延[3]。
外科胆囊切除手术是治疗胆囊结石合并胆囊炎最佳方式之一,传统开腹手术虽然整体操作难度较低,医疗费用较低,且手术中视野较好,可以降低对胆囊周围脏器的误操作性损伤。但由于开腹手术本身会对患者机体造成较大的创伤,加之逐层分离皮下组织时,会对胆囊周围组织造成难以避免的操作性损伤,且此类损伤相对较大,术后所需恢复时间也更长,容易造成感染症状[4]。腹腔镜手术则属于微创治疗技术之一,其仅需要小切口即可完成外科手术操作。且随着当前内镜技术的逐渐成熟,手术视野更加清晰,进一步降低了误操作性损伤的发生概率。同时腹腔镜手术的适用人群更广,除重度腹腔粘连或感染类患者,其余几乎无手术禁忌证,尤其适用于老年人群[5-6]。加之腹腔镜手术的术中出血量相对较低,术后感染率、术中输血量、术后应激反应等均相对较低,极大程度缩短了术后的恢复时间,提升了患者生活质量。

