围术期多学科合作在腹腔镜腹股沟疝修补术患儿加速术后康复中的应用
陈珊, 张淼, 张野, 李锐, 唐婧婧
(安徽医科大学第二附属医院麻醉与围术期医学科, 安徽 合肥 230601)
加速术后康复(enhanced recovery after surgery, ERAS)理念是在2001年由丹麦外科医生Kehlet和Wilemore[1]提出, 其核心理念是降低患者围术期的并发症及手术的应激反应, 加速患者术后恢复[2]。 随着ERAS的推广运用, 起初各学科只注重了自身专业领域的实施效果, 缺少多学科的参与合作。 后来国内少数医院开始研究多学科合作(multidisiciplinary team, MDT)模式联合ERAS理念在外科围术期临床实践效果, 能使组织结构、 实施方案、 质量控制更完善[3-4]。 MDT是指各专科医护人员共同参与为患者制定规范化、 连续性的综合治疗方案, 由专人负责组织并主持, 定时定点的开展日常工作[5]。 现阶段MDT模式联合ERAS理念的研究多聚焦在成人外科领域, 小儿外科领域的研究相对较少。 本研究以择期在腹腔镜下行腹股沟疝修补手术的患儿为研究对象, 探索以麻醉护士、 外科护士、 麻醉医生和外科医生共同参与的围术期多学科合作对患儿加速康复的影响。
1 对象和方法
1.1 研究对象
本研究经安徽医科大学第二附属医院伦理委员会批准。 选取2020年1~12月于我院择期行腹腔镜腹股沟疝修补术的106例患儿为研究对象, 将患儿按随机数字表法结合手术先后顺序分为对照组(n=53)和干预组(n=53)。 纳入标准: (1)ASA分级Ⅰ级; (2)医学诊断为腹股沟疝; (3)择期在全身麻醉下行腹腔镜腹股沟疝修补术; (4)日间手术; (5)年龄1~14周岁; (6)患儿照顾者知情同意, 愿意参与本研究。 排除标准: 有认知障碍及精神病史的患儿。
1.2 方法
1.2.1 对照组 由外科医生和外科护士实施常规围术期治疗护理。 由外科护士对患儿及其照顾者进行围术期护理相关知识宣教。
1.2.2 干预组
1.2.2.1 成立ERAS理念下的MDT团队 建立由麻醉护士、 外科护士、 麻醉医生和外科医生组成的MDT团队, 其中麻醉科主任担任组长。
1.2.2.2 MDT团队工作内容 MDT团队共同参与并讨论制定出患儿围术期规范化的综合治疗护理方案, 每周由组长组织团队成员进行沟通, 针对实施方案中存在的问题, 根据实际情况对综合治疗方案进行修订。 由组长对成员的职责及分工进行细化说明, 成员负责严格执行落实方案。
1.2.2.3 MDT模式在患儿加速康复中的实施 MDT模式贯穿于整个患儿围术期的治疗与护理。 (1)术前1 d由麻醉医生对患儿进行术前麻醉评估, 麻醉护士对患儿进行术前多模式宣教, 通过多媒体视频让患儿及照顾者了解手术环境; 为患儿及照顾者提供专业疼痛相关知识及心理护理, 消除患儿及照顾者的不良情绪, 提高患儿的依从性; 向患儿及照顾者发放《全身麻醉健康教育处方》, 指导其注意事项。 该处方主要包含全身麻醉前的健康宣教(心理、 饮食、 个人卫生及服饰)和全身麻醉后的健康宣教(去向、 饮食、 伤口疼痛、 正确排痰、 术后活动)。 其中根据手术排台时间来宣教患儿禁食禁饮方案, 具体内容为: ① 1~3岁患儿: 禁食配方奶与牛奶 6 h, 禁食母乳4 h, 术前2 h可给予加温至37 ℃的5%葡萄糖水2~5 mL/kg口服; ② 3岁以上的患儿: 术前8 h可正常饮食, 术前6 h可进食淀粉类食品, 术前2 h可口服清饮料, 包括清水、 糖水、 无渣果汁等, 服用量为5 mL/kg。 (2)手术当日提前15 min接入手术室, 由患儿照顾者陪同进入麻醉准备间, 麻醉护士适当播放动画片及儿歌, 营造欢快的氛围以消除患儿对陌生环境的恐惧及紧张不适情绪。 麻醉护士为患儿做好围术期体温保护, 麻醉医生根据患儿术前评估优化麻醉方案, 外科医生在手术缝合时给予切口2 mL的1%盐酸罗哌卡因注射液局部浸润辅助镇痛。 (3)患儿术后进入麻醉恢复室进行复苏观察, 由麻醉护士对患儿进行安抚及护理, 播放舒缓的音乐转移患儿的注意力, 缓解紧张及疼痛。 由麻醉医生和麻醉护士共同采用Steward苏醒评分表评估患儿, 评估内容包括清醒程度、 呼吸道通畅程度和肢体活动程度, 患儿达到出麻醉恢复室指征后, 由麻醉护士护送患儿返回病房。 (4)返回病房后, 外科护士对患儿及照顾者进行饮食指导及护理宣教。 患儿完全清醒、 没有恶心呕吐症状时即可饮用加温至37 ℃的温开水5~10 mL, 之后每间隔2 h饮用 20 mL; 患儿肠道排气后可给予少量流质饮食, 逐渐转半流质饮食; 指导患儿采取屈膝仰卧位, 可减轻腹壁的切口张力缓解术后疼痛; 指导照顾者协助患儿早期下床活动。 (5)麻醉护士在患儿返回病房2 h、 4 h及6 h后评估患儿疼痛水平, 记录患儿返回病房后首次进食进饮水时间、 首次下床活动时间, 调查照顾者对医疗护理工作满意度。 并对患儿及照顾者存在的疑问进行解答, 对未完全掌握的知识加以强化教育。
1.3 评价指标
1.3.1 镇静躁动评估 采用Ramsay镇静评分评估患儿复苏期镇静躁动情况。 采用6级评分法, 其中 1分表示躁动不安; 2分表示较安静, 能够较好配合; 3分表示嗜睡, 能听从指令; 4分表示处于嗜睡状态, 但可唤醒; 5分表示睡眠状态, 对较强的刺激才有反应; 6分表示深睡状态, 呼唤不醒。
1.3.2 疼痛评分 对2组患儿返回病房2 h、 4 h及6 h的疼痛水平进行评估, 其中1~3岁的患儿采用FLACC评分法进行疼痛评估, 4~14岁的患儿采取Wong-Baker评分法进行疼痛评估[6]。
1.3.3 麻醉复苏及术后生理功能恢复情况 比较2组患儿麻醉复苏留观时间、 术后首次进食饮水时间和首次下床活动时间。
1.3.4 医疗护理工作满意度 出院前对患儿照顾者的医疗护理工作满意度进行评价, 选择单一条目“您对患儿围术期医疗护理工作满意度如何?”评价患儿照顾者对医疗护理工作总体满意度, 设置“非常满意、 满意、 比较满意、 一般、 不满意”5个选项。
1.4 统计学处理

2 结果
2.1 两组患儿一般情况比较
两组患儿性别构成、 年龄、 体质量及手术时间比较, 各指标差异无统计学意义(P>0.05, 表1)。
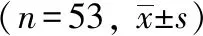
表1 两组患儿一般情况比较
2.2 两组患儿麻醉复苏期躁动情况及麻醉复苏留观时间比较
两组患儿麻醉复苏期躁动情况及麻醉复苏留观时间进行比较, 干预组患儿麻醉复苏期躁动发生率及麻醉复苏留观时间均低于对照组, 差异有统计学意义(P<0.05, 表2)。
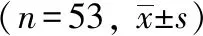
表2 两组患儿麻醉复苏期躁动情况及麻醉复苏留观时间比较
2.3 两组患儿术后生理功能恢复情况及术后6 h平均疼痛水平比较
两组患儿术后生理功能恢复情况及术后6 h平均疼痛水平进行比较, 干预组患儿在术后首次进食饮水时间、 首次下床活动时间及术后6 h平均疼痛水平均低于对照组, 差异有统计学意义(P<0.05, 表3)。
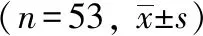
表3 两组患儿术后生理功能恢复情况及术后6 h平均疼痛水平比较
2.4 两组患儿照顾者对医疗护理工作满意度比较
干预组患儿照顾者对医疗护理工作总体满意度优于对照组, 差异有统计学意义(P<0.05, 表4)。

表4 两组患儿照顾者对医疗护理工作满意度的比较
3 讨论
儿童具有年龄跨度大, 心智及生理功能尚未完全发育成熟, 对伤口疼痛、 饥饿的忍耐度及依从性低的特点, 是一个特殊群体[7]。 大量研究显示术前长时间的禁食禁饮会增加患儿生理及心理的创伤应激反应, 加速机体碳水化合物储备的消耗, 极易产生饥饿、 低血糖及脱水等不良反应[8-10]。 术后疼痛是对机体的不良刺激, 患儿术后疼痛可引起剧烈的应激反应, 导致患儿生理和心理的紊乱, 不利于其早期活动、 经口进食, 严重影响了其术后快速康复[11]。
《加速康复外科中国专家共识及路径管理指南(2018版)》提出, 术前宣教、 术前科学禁食禁饮、 术中体温管理、 术后疼痛管理、 术后早期进食饮水及下床活动等是围术期ERAS的核心项目及措施[12]。 以往研究显示, 为患儿及家长提供专业疼痛相关知识及心理护理, 能有效的消除患儿及家长的紧张及不良情绪, 提高患儿的依从性[13]。 小儿手术麻醉完全清醒后倡导早期下床活动, 有利于呼吸道功能及胃肠蠕动恢复及伤口的愈合[14]。 单晓敏等[15]提出的小儿术前禁食禁饮方案能明显减少患儿的饥饿感、 体液流失、 血糖下降。 张淼等[16]研究显示多学科合作的疼痛管理模式在手术患者疼痛管理中发挥重要作用。
本研究中, 建立以麻醉护士、 外科护士、 麻醉医生、 外科医生共同参与的多学科合作团队, 积极将ERAS理念应用在腹腔镜腹股沟疝修补术患儿的围术期治疗护理中。 术前麻醉护士对患儿进行多模式宣教, 为患儿及照顾者提供专业疼痛相关知识及心理护理, 消除患儿及照顾者的不良情绪, 提高患儿的依从性; 打破以往长时间的禁食禁饮要求, 遵循指南制定术前禁食禁饮方案, 本研究中患儿未发生 1例误吸; 术中麻醉护士、 麻醉医生和外科医生加强患儿围术期体温保护、 优化麻醉方案并做到多模式镇痛; 术后指导患儿早期进食饮水, 指导照顾者协助患儿早期下床活动。 通过以上措施, 有效地缓解了患儿术后疼痛水平及躁动的发生率, 提升了麻醉复苏质量, 促进了患儿术后生理功能的恢复。 围术期多学科合作结合ERAS理念有效地提升了腹腔镜腹股沟疝修补术患儿医疗护理质量, 加快了术后康复。
本研究显示将MDT模式和ERAS理念相结合应用在小儿腹腔镜腹股沟疝修补术中起到很好的效果。 麻醉科、 小儿外科和护理团队多学科的合作, 使团队分工更明确、 组织结构更完善, 积极发挥了多学科的优势。 但本研究仍存在不足之处, 在ERAS的实施中, 部分患儿照顾者无法摆脱传统的禁食禁饮和早期下床活动的观念约束, 不能很好的配合; 因患儿是日间手术, 本研究只随访至术后6 h未延续到出院后; 研究中未将营养师和心理咨询师等加入到多学科合作团队中。 因此, 建立更多学科合作及探索远期患儿康复效果将是后期的研究方向。

