上消化道癌术前胃镜活检、CA199检测与ESD术后病理结果比较
张世栋 王菲
随着内镜技术的飞速发展及应用,内镜黏膜下剥离术(Endoscopic submucosal dissection,ESD)对上消化道的早癌及癌前病变的诊断率逐渐提高。ESD 可使早期病变得到完整切除,同时具有创面小、安全性高、预后好等优点,逐渐被广大内外科医生及患者所青睐[1]。相关文献报道,ESD 治疗可以阻断上消化道恶性肿瘤发生、进展,因此经过ESD治疗的早癌患者5年生存率较高,接近90.00%,最大程度地延长了上消化道早癌患者的生存期[2-3]。近年来,关于ESD 治疗上消化道早癌及癌前病变的相关研究较多,有学者指出,术前胃镜活检结果及ESD 术后病理结果常存在一定差异[4-5]。本研究旨在探讨ESD 治疗上消化道早癌及癌前病变的临床效果,并将ESD 术后病理与糖类抗原199(Carbohydrate antigen-199、CA199)检测、术前胃镜活检结果进行比较。现将研究结果整理报道如下。
1 资料与方法
1.1 一般资料
选取2016年1月至2019年1月本院收治的94例经胃镜活检确诊为上消化道早癌及癌前病变患者。其中男63 例,女31 例;平均年龄(48.65±4.78)岁;平均病程(0.58±0.22)年。本研究经医院医学伦理委员会批准通过,受试者均签署知情同意书。纳入标准:①均存在进食哽噎感或吞咽不利感、上腹胀痛、胸骨后及剑突下不适、反酸烧心等症状,电子胃肠镜及组织病理确诊为上消化道早癌或癌前病变[6]。②口腔、食管、胃等部位无既往手术史、无神经系统疾病。③超声内镜检查提示病变位于黏膜层及黏膜下层浅层,固有肌层未受侵。④所有患者在入院1 周内完成ESD 治疗。排除标准:①术前未完善血常规、凝血功能等常规检查者,及检查结果提示异常者。②胸和腹部CT 平扫加增强检查提示,合并淋巴结转移者。③纳入研究前2周内,服用过阿司匹林、氯吡格雷等解热镇痛药物及抗凝剂,或影响激素水平药物的患者。④治疗依从性不佳者、阿尔兹海默症者。
1.2 方法
94 例患者于入院48 h 内采取空腹静脉血3 mL,以4 000 r/min 离心10 min,分离血清,以枸橼酸盐抗凝血标本,存储于-70℃的冰箱冷冻待测。采用酶联免疫吸附法检测CA199 水平。试剂盒购自贝克曼库尔特商务(中国)有限公司,具体操作步骤参见试剂盒说明书。
1.3 观察指标
1.3.1 治疗疗效判定标准
整块切除为病灶在内镜下一次性整块切除,获得单块标本;完全切除为病灶整块切除且标本边缘和基底部均未见异型肿瘤细胞;治愈性切除为达到完全切除且无淋巴结转[7]。
1.3.2 病理诊断标准
早癌及癌前病变分为[8]:低级别上皮内瘤变(Low-grade intraepithelial neoplasia,LGIN):轻度、中度不典型增生;高级别上皮内瘤变(High grade intraepithelial neoplasia,HGIN):重度不典型增生和原位癌。
1.3.3 随访
对94 例患者随访2年,随访截止时间2021年1月。要求所有患者术后定期复查胃镜,详细记录术后3、6、12 及24 个月复发情况。复发标准[9]:治疗后的部位出现损害,通过病理检查确定是否出现复发。复发者予以外科手术切除,并在术后间隔3 个月进行下一次随访。
1.3.4 并发症
详细观察并记录所有患者ESD 治疗中及治疗后并发症发生情况。术后并发症包括:急性术中出血、迟发性出血、发热、胸腔积液等[10]。
1.4 统计学方法
采用SPSS 22.0 软件进行统计分析,计量资料采用()表示,采用t检验;计数资料采用n(%)表示,采用χ2检验;以P<0.05 为差异有统计学意义。
2 结果
2.1 发病部位及病变范围
根据病变范围,可分为:食管病灶53 例:其中食管上段9 例(9.57%)、中段31 例(32.98%)、下段13 例(13.83%),共切除病灶59 个,其中50 例患者为单发病灶,3 例患者为多发病灶。胃部病灶41例:其中贲门18 例(19.15%)、胃体10 例(10.64%)、胃角6 例(6.68%)、胃窦7 例(7.45%),共切除病灶45 个,其中有39 例患者为单发病灶,2 例患者为多发病灶。上述患者中,病变最大径为8.3 cm,范围0.6~8.3 cm。
2.2 术后病理结果
术后病理显示:HGIN 45 例、LGIN 26 例,早癌4 例,炎症或腺瘤样改变19 例。整块切除率100.00%(94/94),完整切除率95.74%(90/94),治愈性切除率95.74%(90/94)。59 个食管病灶中,有2个病灶边缘或基底为阳性,病灶边缘/基底阳性率3.39%(2/59);45 个胃部病灶中,有2 个病灶边缘或基底为阳性,病灶边缘/基底阳性率4.44%(2/45)。见图1。
图1 免疫组化染色图(SP,×500)Figure 1 immunohistochemical stain(SP,×500)
2.3 术后病理及术前胃镜活检结果比较
术前胃镜活检炎症检出率高于术后病理检查,HGIN 检出率低于术后病理检查,差异均有统计学意义(P<0.05)。两种检查方式LGIN、早癌检出率比较,差异无统计学意义(P>0.05)。见表1。
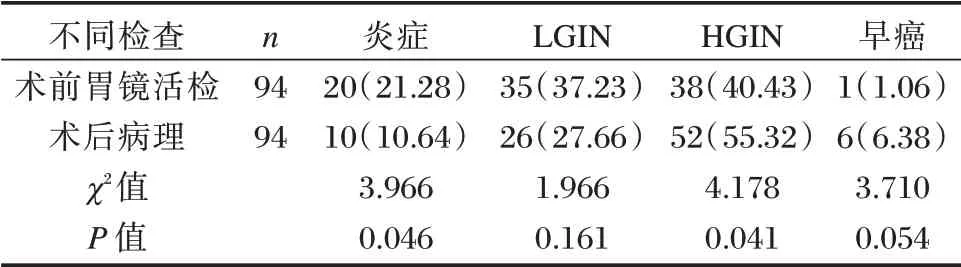
表1 术后病理及术前胃镜活检结果比较[n(%)]Table 1 Comparison of postoperative pathology and preoperative gastroscopy biopsy results[n(%)]
2.4 CA199 检测结果分析
以术后病理检查为标准:炎症、LGIN、HGIN、早癌患者CA199 水平为(10.25±2.25)U/mL、(15.6±3.08)U/mL、(25.41±4.75)U/mL、(47.52±6.58)U/mL。四者CA199 水平比较:炎症<LGIN<HGIN<早癌,差异具有统计学意义(P<0.05)。
2.5 并发症发生率
94 例患者中,并发症总发生率为9.57%(9/94)。有1 例(1.06%)患者发生急性术中出血,在经电凝止血治疗后,出血得以控制;2 例(2.13%)患者迟发性消化道出血,急诊胃镜检查提示钛夹提前脱落,重新置入钛夹后症状控制;术后有4 例(4.26%)患者发热,平均体温38.37℃,应用抗生素治疗后,体温下降,症状可控制;有2 例(2.13%)患者出现胸腔积液,进行胸腔穿刺引流后病症得以缓解。
2.6 随访结果
随访截止时间2021年1月,随访结果显示:有5 例患者复发,复发率5.32%,其中3 例患者行第2次ESD 治疗,有1 例患者因病变区域瘢痕化严重,行手术治疗。
3 讨论
胃癌、食管癌等上消化道肿瘤是临床中常见的恶性肿瘤,发病率、致死率极高。既往学者统计,胃癌死亡率为148.7/10 万,严重危害人类生命健康[11]。早期的诊断、治疗可降低上消化道肿瘤的致死率,延长患者生存期。
近年来,ESD 已成为治疗上消化道早期肿瘤或癌前病变的重要手段之一,因其为微创手术,且整体切除率高,因此在国内外认可度较高[12]。根据本研究结果所示,对上消化道肿瘤患者进行ESD 治疗时,需重点关注食管中段、贲门等部位病情变化情况。可见ESD 治疗上消化道早癌及癌前病变疗效可观。
国外学者研究发现,有20%左右的早期消化道肿瘤患者术前胃镜活检与ESD 术后病理检查结果不相符[13]。本研究结果与国外学者报道结果相符[14]。分析导致差异发生的原因:术前活检仅取材病灶中的一小部分,且活检组织深度不理想,影响病灶性质的评估[15]。ESD 术后取得的标本能提供完整的病理,可获得准确的病理诊断资料,故能更好地评估病情。因此ESD 术后标本更能准确判断患者病情,有利于为临床医师制定下一步诊疗计划提供方向。由此可知血清肿瘤标志物CA199 用于消化道肿瘤的普查、诊断判断中,可反映患者病情变化,有助于临床动态监测患者病情。
既往文献报道,ESD 治疗早期食管癌的整块切除率为78.65%~95.46%,复发率在3%左右[16]。本研究纳入的94 例患者中,食管病灶53 例,胃部病灶41 例,ESD 治疗后并发症总发生率为9.57%,术后随访2年,复查胃镜,发现有5 例患者复发,复发率为5.32%,这一研究结果与Imperiale 等学者[17]研究结果相一致。
Sandoval 等[18]学者报道,肿瘤病灶直径、术中剥离时间与患者术中出血风险呈正相关,肿瘤病灶直径越大,手术医师在术中剥离时间也会越长,从而增加并发出血的风险。提示手术人员需在ESD术前进行充分准备,严格遵循手术操作流程,最大程度规避患者发生急性术中出血、迟发性出血的风险。可见ESD 治疗早期上消化道肿瘤安全性高。
综上所述,ESD 作为一种新型治疗技术,在治疗上消化道早癌及癌前病变上凸显优势,其安全性及有效率高,可提高病理诊断准确率,早癌患者CA199 水平最高,可帮助临床精确评估患者病情。

