1例超低出生体重儿Santulli造瘘术后的造口脱垂护理
付翠霞,陈 劼,马丽丽,沈 淳
坏死性小肠结肠炎(necrotizing enterocolitis,NEC)是新生儿重症监护室(neonatal intensive care unit,NICU)中最常见的消化道疾病,常需外科手术干预。NEC在早产儿中的发病率为1%~5%,诊断为NEC的患儿中有50%需要手术干预,主要为极低出生体重儿[1]。近年来,随着围产医学的快速发展以及新生儿重症监护治疗技术的不断提高,极低出生体重儿、超低出生体重儿的生存率明显提高,NEC的发病率也随之升高。Santulli肠造瘘术是一种常用的T型造瘘手术方法,即将扩张的近端肠管与远端肠管行“T”字形侧端吻合,近段肠管造瘘,既可以保持消化道的连续性又能保障吻合口的愈合[3],能够减弱吻合口张力,利于降低或避免吻合口瘘发生[2]。因此,特别适合于高位肠造瘘或造瘘远端肠管没有器质性病变,但由于其他某种原因暂时无法行完全性一期肠吻合手术的病人。而且在进行关瘘手术时,仅需切除瘘口肠管后进行缝合封闭,不必经原切口,以免较大的腹腔操作导致术后肠道功能恢复缓慢或出现新的并发症[4]。
由于早产儿腹壁肌层薄弱,容易出现造口脱垂、造口旁疝等并发症,特别是造口脱垂。据文献报道,儿童造口肠管脱垂的发生率为8.59%[5],婴儿哭泣时加重,安静时可能回缩,通常不会危及生命,但如果无法回纳,可出现绞窄性肠梗阻,患儿腹胀、疼痛、呕吐或造口无排便,引发急腹症,带来生命危险。本研究医护团队设计、定制和申请了新型肠造瘘封堵器(专利申请号:ZL 2019 1 1053098.6),其底座设有防脱垂功能,作为新型防脱垂装置用于肠造口术后预防和限制造口脱垂。本研究总结1例超低出生体重儿发生NEC,行Santulli肠造瘘术后出现肠管脱垂,使用新型防脱垂装置并达到限制肠管脱垂的护理方法。现将护理经验总结如下。
1 病例介绍
患儿,女,孕2产1,胎龄29+5周,出生体重720 g,无窒息史,因“胎儿宫内发育迟缓、脐血流指数升高”于2019年9月30日15:43剖宫产娩出。出生后第2天开始微量母乳喂养,出现腹胀、血便、呕吐墨绿色胆汁样物,腹部X线片提示NEC,2019年10月3日床旁行腹腔穿刺引流术,后因肠狭窄坏死、自发性肠穿孔于2019年11月5日行回肠切除、小肠一期吻合术,游离氨基酸配方奶粉喂养后出现喂养不耐受,反复腹胀,又于2019年12月31日行Santulli肠造瘘术,切除原吻合口及回盲部,末端小肠与升结肠端侧吻合于造口开口约2 cm处,末端小肠提出腹壁行单腔造瘘。2020年1月30日患儿出现造口肠管脱垂,脱出肠管约3 cm,表现为造口以伸缩方式通过腹壁突出,哭泣时脱垂呈间歇性,安静状态下能自行回纳。2020年2月6日肠管脱出约5 cm,不能自行回纳,外科医生给予手法复位。经与家长沟通后予防脱垂装置固定脱垂肠管。此后每日观察评估肠造口情况,每3 d更换造口袋及调整防脱垂装置位置,患儿于2020年2月14日出院。出院后定期造口伤口门诊随访,评估造口情况,未再发生造口脱垂。2020年3月30日起停止使用防脱垂装置。
2 护理
本研究所用的新型防脱垂装置(见图1)由底座和柱体塞组成,由中硬度医用硅胶制成,为传统的生物医学材料,具有良好的生物相容性、耐热耐老化性能。柱体塞的波浪形长度设计为1.5 cm,增强了柱体塞与肠内壁之间的摩擦,防止底座塞从造瘘口滑出;底座本体边缘向下形成环形凸缘,向下形成了容置空间,使用时减轻了柱体塞对造瘘处外凸肠管的压迫。

1—底座;2—柱体塞;3—环形凸缘
2.1 手法还纳前护理 用物准备:防脱垂装置、水胶体敷料(10 cm×10 cm)、黏胶袪除剂、造口护肤粉、皮肤保护膜、防漏膏、一件式造口袋、医用腹带、安慰奶嘴、液状石蜡、医用纱布。患儿造口脱垂肠管长度约5 cm,可见远端升结肠与近端末端小肠的吻合口,肠管颜色较深,呈紫红色。先将患儿置于操作台上平卧,给予少量糖水口服后予安慰奶嘴,并轻轻安抚,避免其再次剧烈哭吵,同时予包被保暖。右手手持黏胶袪除剂,左手轻轻揭起水胶体敷料的一角,使用黏胶袪除剂喷于水胶体敷料与皮肤缝隙并停留几秒,再以接近水平方向轻柔揭除,温水清洗造瘘口周围皮肤。
2.2 手法还纳护理 轻轻托起并抬高脱垂的肠管,使之高于造口的开孔,评估造口,脱垂肠管颜色呈紫红色,无黏膜出血、溃疡、破溃,肠管略水肿。外科医生戴无菌手套,液状石蜡润滑双手后顺势缓慢、充分挤压,使脱出的肠管的水肿基本消退,向肠腔方向缓慢间隙助力,顺势协力而为推回腹腔,直至脱垂的肠管被完全还纳。还纳过程中由于挤压肠管,肠管颜色变得深暗,双手稍微间歇放松,使肠管恢复血液循环。在手法还纳肠管时着力点应避免在肠管的远端用力,距离腹腔最近腹壁开口处肠管是脱垂肠管活性最好、损伤最轻的部位,也是手法复位还纳时着力点最佳部位[6]。
2.3 防脱垂装置护理 外科医生用温生理盐水纱布轻轻摁住造口以防止肠管再次脱垂,造口治疗师温水清洗造口周围皮肤后拭干,在造口周围均匀涂抹造口粉,涂抹均匀并去除多余浮粉后喷洒皮肤保护膜,面积大于水胶体敷料面积,形成局部透明、透气薄膜。并根据造口大小和形状剪裁水胶体敷料中心开口,开口应比造瘘口肠管直径大1~2 mm;撕去水胶体敷料粘贴面上的保护纸,粘贴并轻轻按压,使之能更加贴合造口周围皮肤(见图2)。塞柱体塞前,在造口与水胶体敷料之间缝隙处用防漏膏做好防漏措施,防止肠液、粪便外漏,在底座本体边缘向下形成环形凸缘与柱体塞之间容置空间处填塞防漏膏,增加底座与腹壁皮肤的受力面积,防止压力性损伤,随后将柔性柱体塞垂直置入造口肠管内,动作轻柔(见图2)。直至造口师将柱体塞塞入造口前,外科医生持续用温生理盐水纱布轻轻摁住造口,以防造口脱垂再次发生。
2.4 造口袋更换护理 根据柱体塞出口大小修剪一件式造口袋附活性炭过滤片,注意造口袋底盘的开口略大于柱体塞出口1~2 mm,粘贴造口袋,以空心手掌按压底盘数分钟,造口袋中留存少量空气,粘贴造口袋封条(见图2),最后予医用腹带固定,使其对造口袋有一定的保护和支托作用。整个护理过程中注意安抚患儿及保暖工作。
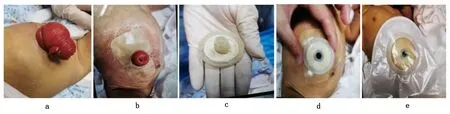
a—造口肠管脱垂;b—水胶体敷料贴合;c—柔性柱体塞;d—置入造口肠管内;e—粘贴造口袋
3 结果
患儿使用新型防脱垂装置固定后,达到限制肠管脱垂的目的,造口排便通畅。护理人员一般每3 d更换1次造口袋,每日观察造口肠管颜色,肠管黏膜颜色红润,未出现造口肠管黏膜由于异物摩擦而引起的破损、肠管破裂穿孔,未出现肠管黏膜颜色暗红、黑紫、缺血坏死,腹部皮肤未出现糜烂及压力性损伤,造口肠管也未对硅胶材料过敏及不耐受,也未出现喂养不耐受及腹胀、肠梗阻、肠坏死、粪便堵塞等情况,患儿造瘘口及肛门口均可见黄色稀便排出。患儿出院前指导家长观察监测造口情况,出院后仍继续使用防脱垂装置,定期造口伤口门诊随访,也未出现上述不良反应,使用防脱垂装置53 d后停止使用,未再出现造口脱垂,效果良好(见图3)。
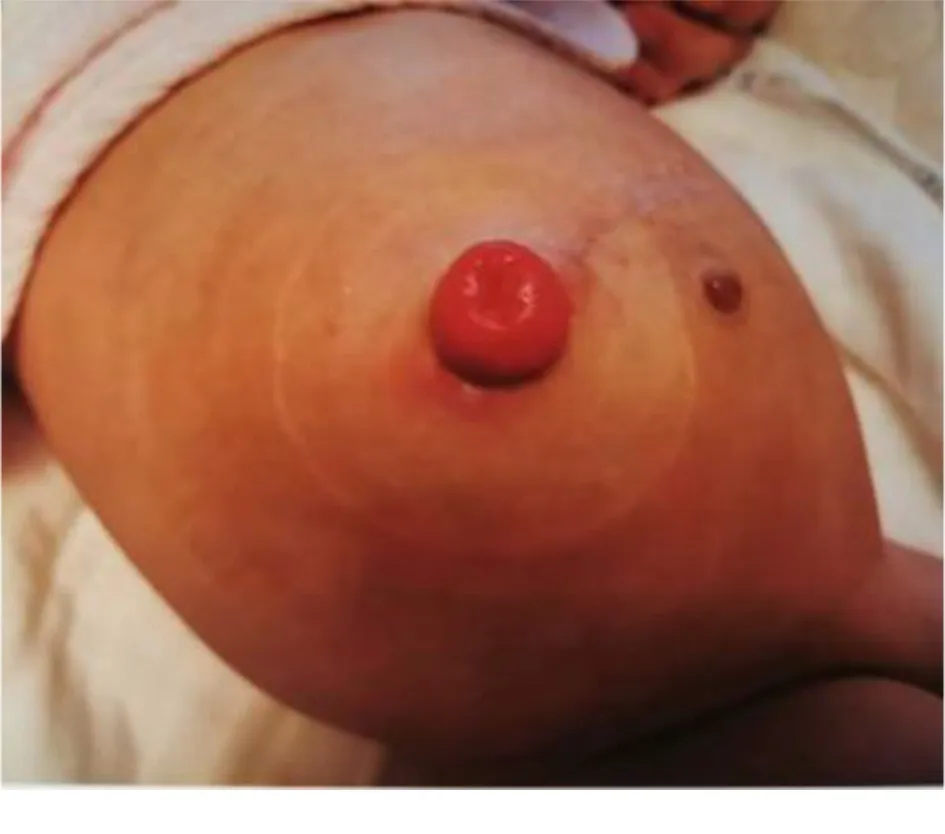
图3 使用防脱垂装置53 d后效果图
4 讨论
造口脱垂是临床常见的造口并发症,表现为肠管由造口内向外翻出腹部皮肤并过度突出[7]。据文献报道,造口脱垂的发生率为2%~22%[8-9]。造口脱垂造成护理不便,影响患儿的正常肠道功能,可诱发出口梗阻、肠黏膜水肿出血糜烂甚至坏死、造口周围皮炎等合并症,目前尚无妥善的防护措施,主要处理措施是手法回纳后紧急重新造口手术,给患儿造成痛苦,给患儿家长精神上造成巨大压力,而早产儿腹部肌肉过于薄弱更加容易发生造口脱垂。
患儿一旦发生造口脱垂,首先可通过徒手还纳法将肠管还回腹腔,可有效减轻患儿家属的恐惧、焦虑及不安。因患儿啼哭、咳嗽等情况引起腹内压增大,而腹内压增加常压迫肠腔导致肠内压增加,从而直接导致造口脱垂。本例造口脱垂早产儿,在评估患儿肠管直径、端侧吻合口情况后,选用防脱垂装置限制肠管脱垂,粘贴造口袋后采用医用腹带保护、固定限制装置,达到治疗造口脱垂目标,且安全有效。而且,选择附活性炭滤片的造口袋,以便能轻松排气,避免涨袋,及时清除造口袋中排泄物,配合医用腹带支持固定可减轻腹压。本例患儿在使用防脱垂装置前,全面评估患儿脱垂肠管情况及直径,目前防脱垂装置尺寸较为单一,后期可根据不同年龄患儿增加不同型号。同时,家长教育至关重要,告知肠管黏膜色泽情况的观察,若肠管血运状况不佳或肠管坏死,则需要及时联系医生,采取手术处理。

