可视化环锯椎板间开窗内镜治疗L5S1椎间盘突出症
孙海涛,韩大鹏,张洪涛,魏帅帅,马宗雷,周大鹏,宫子阳,关家文
(武警山东总队医院脊柱外科,山东济南 250014)
随着微创脊柱外科的发展,经皮内镜腰椎间盘摘除术(pereutaneous endoscopic lumbar discectomy,PELD)已广泛应用于腰椎间盘突出症的治疗[1,2],常用术式为经椎间孔椎间盘切除术(percutaneous en⁃doscopic transforaminal discectomy,PETD)[3],但在部分L5S1节段,因受高位髂嵴、L5横突肥大、关节突增生和腰骶角增大、高骶骨翼等解剖因素影响,椎间孔狭小且被骨性因素阻挡,导致经椎间孔穿刺困难或建立工作通道失败,甚至造成出行神经根损伤[4];而L5S1椎板间隙宽阔、穿刺角度容易掌控,到达黄韧带前无重要解剖结构等优势,使经椎板间髓核摘除术(percutaneous endoscopic interlaminar discectomy,PEID)越来越受到推崇[5]。既往本科采用椎板间入路直接穿刺法CT定位内镜椎间盘切除术(CT guided endoscopic discectomy,CTED)治疗 L5S1椎间盘突出症[6],大部分患者能够顺利完成穿刺置管,但仍有部分患者,因通过黄韧带穿刺置管时出现严重神经刺激症状,难以耐受甚至需要更改手术方式。为解决上述难题,笔者应用可视化环锯在内镜直视下先行椎板和关节突部分骨质切除,增大椎板间窗,获得安全的操作空间后再进入椎管,以减少对神经的牵拉和挤压,临床应用30例取得满意效果,并与直接穿刺法对照研究,比较分析如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)诊断明确的L5S1旁侧型或中央型突出,不能经椎间孔入路手术者;(2)临床表现与CT、MR等影像学检查相符合;(3)保守治疗>3个月无效或反复发作。
排除标准:(1)L5S1极外侧型突出;(2)L5S1节段存在失稳或滑脱,腰椎肿瘤、感染;(3)心肺功能差,不能耐受手术体位者;(4)患有焦虑、抑郁等精神疾患,依从性差者。
1.2 一般资料
采用回顾性研究,选取本院2017年1月—2018年12月采用CTED治疗的L5S1椎间盘突出症患者60例,按医患沟通结果分为两组,30例直接穿刺突破黄韧带的为直接穿刺组,30例采用可视化环锯椎板间开窗为可视环锯组。两组术前一般资料见表1,两组患者在年龄、性别、病程和突出类型的差异较均无统计学意义(P>0.05)。本研究获得医院伦理委员会的批准,所有患者均知情同意。
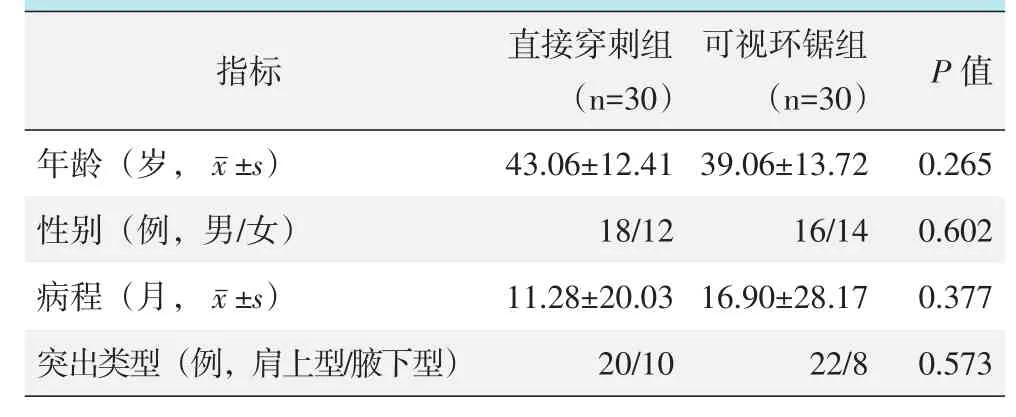
表1 两组患者一般资料与比较
1.3 手术方法
直接穿刺组:患者俯卧位,根据手术要求调整CT机架、以靶点为核心做角度扫描,选择操作平面并在其上设计量化手术入路,标记穿刺点,局部浸润麻醉。CT引导分段穿刺进入椎管[6],0.5%盐酸利多卡因5~10 ml注入硬膜外腔;逐级扩张并置入工作通道,内镜下摘除突出髓核,见硬膜囊和神经根减压充分后,CT扫描评估,结束手术。
可视化环锯组:体位与CT扫描同直接穿刺法,选择上、下关节突交界的层面为操作平面,设计经关节突内侧缘的穿刺入路;穿刺针直达关节突内侧缘与黄韧带交界处,0.5%盐酸利多卡因5~10 ml注入硬膜外腔,锥形导杆扩张软组织到关节突、黄韧带表面,插入环锯保护通道,放入外可视环锯,镜下按需切除上位椎板下缘、关节突内侧缘和下位椎板上缘,切骨宽度3~5 mm,用通道舌状面从关节突内侧缘将黄韧带剥离下来。肩上型突出,镜下将黄韧带推开,摘除髓核;腋下型突出,将黄韧带边缘部分切除,经神经根背侧进入其腋下,摘除髓核,充分探查、止血,CT扫描确定减压充分后结束手术(图1)。

图1 患者,男,54岁 1a,1b:MR矢状位、CT断层显示L5S1椎间盘脱出到左侧侧隐窝内,压迫左侧S1神经根 1c:CT定位设计穿刺路径(红线所示) 1d:于L5S1关节突表面建立工作通道 1e:外可视环锯切除关节突内侧缘骨质,扩大椎板间窗 1f:摘除脱出髓核后S1神经根减压彻底 1g:CT评估扫描显示突出髓核摘除彻底,左侧侧隐窝减压充分 1h:CT三维重建显示椎板关节突减压范围(红圈内所示)
1.4 评价指标
记录围手术期资料。采用疼痛视觉模拟评分(visual analogue scale,VAS)、Oswestry功能障碍指数(Oswestry disability index,ODI)评价临床效果,末次随访采用MacNab标准评定临床疗效[7]。CT影像后处理系统测量术前、术后1周椎间盘突出最大层面的椎管面积和突出物侵占比。
1.5 统计学方法
2 结果
2.1 围手术期情况
所有患者均顺利完成手术,术中直接穿刺组有3例(10.00%)发生硬膜囊损伤,而可视环锯组均未发生硬膜囊损伤。两组围手术期观察指标与比较结果见表2,可视化环锯组CT扫描次数和术中VAS评分均低于直接穿刺组,差异有统计学意义(P<0.05);两组手术时间和术中出血量的差异无统计学意义(P>0.05)。术后两组均未发生感染、症状性血栓等并发症。
表2 两组围手术期情况(±s)与比较
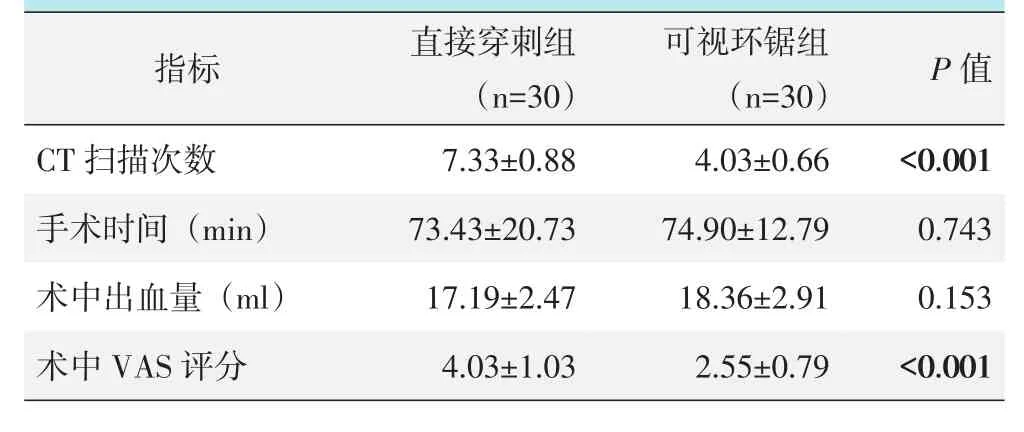
表2 两组围手术期情况(±s)与比较
images/BZ_25_205_2677_531_2790.pngimages/BZ_25_531_2677_770_2790.pngimages/BZ_25_770_2677_1023_2790.pngimages/BZ_25_1023_2677_1186_2790.pngimages/BZ_25_205_2859_531_2928.pngimages/BZ_25_531_2859_770_2928.pngimages/BZ_25_770_2859_1023_2928.pngimages/BZ_25_1023_2859_1186_2928.pngimages/BZ_25_205_2996_531_3065.pngCT扫描次数术中出血量(ml)images/BZ_25_531_2996_770_3065.png7.33±0.88 17.19±2.47images/BZ_25_770_2996_1023_3065.png4.03±0.66 18.36±2.91images/BZ_25_1023_2996_1186_3065.png<0.001 0.153
2.2 随访结果
60例患者随访 24~47个月,平均(32.27±12.36)个月,随访过程,两组患者均无复发和再次手术者。
两组患者随访结果与比较见表3,术后两组VAS、ODI评分均随时间推移显著下降(P<0.05)。相应时间点两组间VAS、ODI评分的差异均无统计学意义(P>0.05)。
表3 两组患者随访结果(±s)与比较
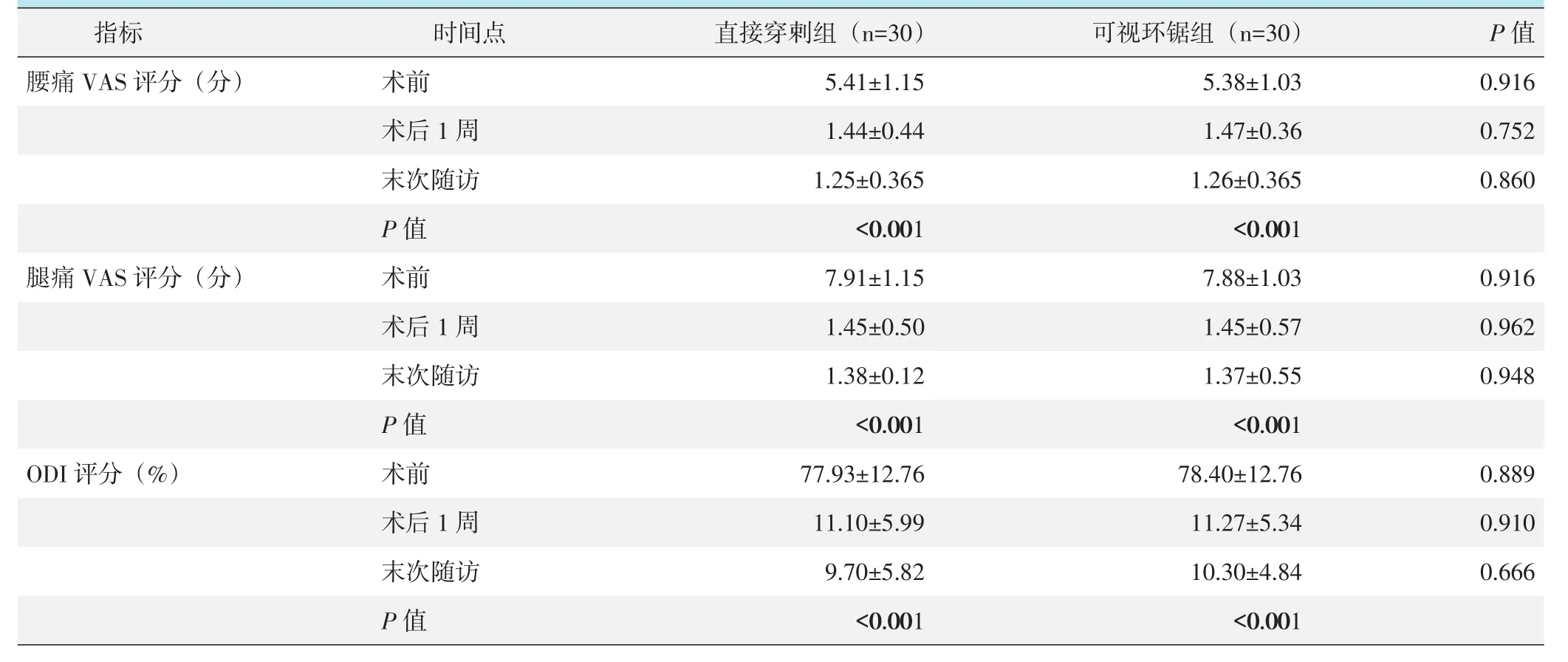
表3 两组患者随访结果(±s)与比较
images/BZ_26_207_1210_688_1276.pngimages/BZ_26_1958_1210_2274_1276.pngimages/BZ_26_688_1210_951_1276.pngimages/BZ_26_951_1210_1447_1276.pngimages/BZ_26_1447_1210_1958_1276.png腰痛VAS评分(分)images/BZ_26_207_1342_688_1409.pngimages/BZ_26_688_1342_951_1409.pngimages/BZ_26_1447_1342_1958_1409.pngimages/BZ_26_1958_1342_2274_1409.pngimages/BZ_26_951_1342_1447_1409.pngimages/BZ_26_1447_1475_1958_1541.pngimages/BZ_26_207_1475_688_1541.pngimages/BZ_26_688_1475_951_1541.pngimages/BZ_26_1958_1475_2274_1541.pngimages/BZ_26_207_1608_688_1674.pngimages/BZ_26_688_1608_951_1674.png腿痛VAS评分(分)images/BZ_26_1447_1608_1958_1674.pngimages/BZ_26_1958_1608_2274_1674.pngimages/BZ_26_688_1740_951_1807.pngimages/BZ_26_951_1608_1447_1674.pngimages/BZ_26_207_1740_688_1807.png0.916 0.948images/BZ_26_951_1740_1447_1807.pngimages/BZ_26_1958_1740_2274_1807.pngimages/BZ_26_951_1475_1447_1541.pngimages/BZ_26_688_1873_951_1939.pngODI评分(%)images/BZ_26_207_1873_688_1939.pngimages/BZ_26_951_1873_1447_1939.png术前末次随访术前末次随访术前末次随访images/BZ_26_1447_1740_1958_1807.pngimages/BZ_26_1447_1873_1958_1939.pngimages/BZ_26_1958_1873_2274_1939.pngimages/BZ_26_207_2005_688_2072.pngimages/BZ_26_1447_2005_1958_2072.pngimages/BZ_26_688_2005_951_2072.png5.41±1.15 1.25±0.365 7.91±1.15 1.38±0.12 77.93±12.76 9.70±5.82 5.38±1.03 1.26±0.365 7.88±1.03 1.37±0.55 78.40±12.76 10.30±4.84 0.916 0.860 0.889 0.666images/BZ_26_951_2005_1447_2072.pngimages/BZ_26_1958_2005_2274_2072.png
末次随访按改良MacNab标准评价,可视环锯组优17例,良11例,可2例,优良率93.33%;直接穿刺组优17例,良10例,可3例,优良率90.00%,组间差异无统计学意义(P=0.301)。
2.3 影像评估
CT测量最大层面椎管面积和突出物侵占比结果见表4。与术前比较,术后两组椎间盘突出最大层面的椎管面积明显增大,突出物占比明显缩小(P<0.05);相同时间点,两组间椎间盘突出最大面积的椎管面积和突出物侵占比的差异均无统计学意义(P>0.05)。
表4 两组不同时间点影像测量结果(±s)与比较
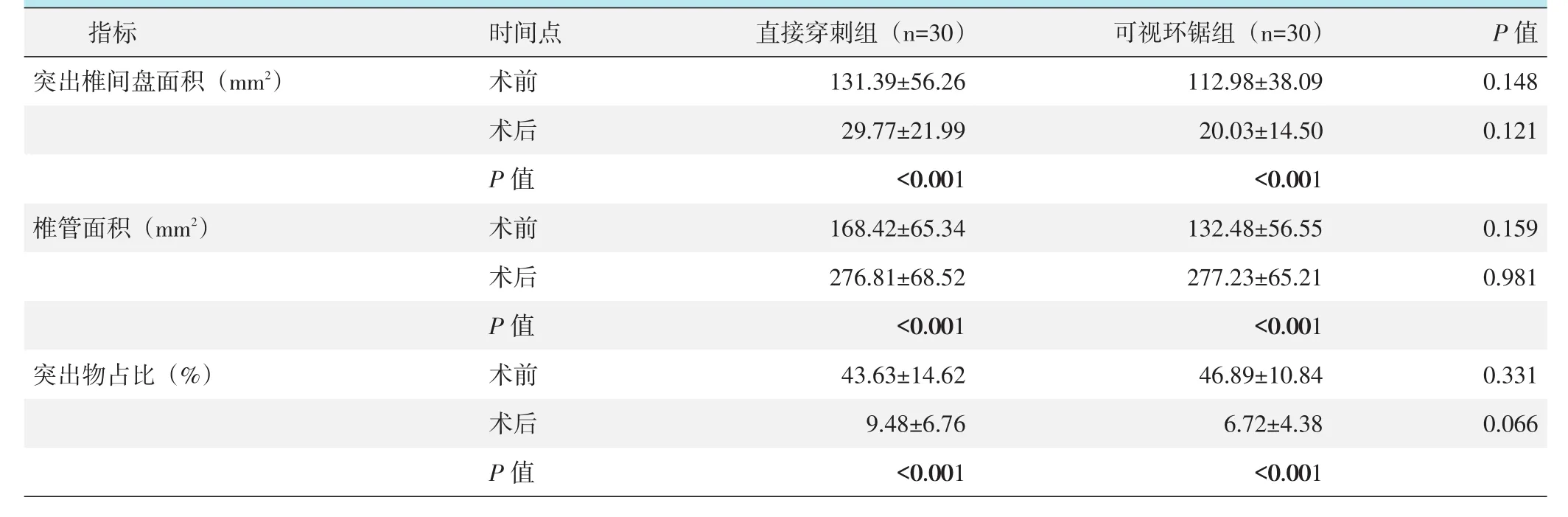
表4 两组不同时间点影像测量结果(±s)与比较
images/BZ_26_207_2201_826_2267.png突出椎间盘面积(mm2)images/BZ_26_826_2201_1039_2267.pngimages/BZ_26_1039_2201_1496_2267.pngimages/BZ_26_1496_2201_1982_2267.pngimages/BZ_26_1982_2201_2274_2267.pngimages/BZ_26_207_2333_826_2399.pngimages/BZ_26_826_2333_1039_2399.pngimages/BZ_26_1039_2333_1496_2399.pngimages/BZ_26_1496_2333_1982_2399.pngimages/BZ_26_1982_2333_2274_2399.pngimages/BZ_26_826_2466_1039_2532.pngimages/BZ_26_207_2466_826_2532.pngimages/BZ_26_1039_2466_1496_2532.pngimages/BZ_26_1496_2466_1982_2532.pngimages/BZ_26_1982_2466_2274_2532.png0.981images/BZ_26_1496_2598_1982_2664.pngimages/BZ_26_826_2598_1039_2664.pngimages/BZ_26_207_2598_826_2664.pngimages/BZ_26_1039_2598_1496_2664.pngimages/BZ_26_1982_2598_2274_2664.pngimages/BZ_26_207_2731_826_2797.png突出物占比(%)images/BZ_26_1039_2731_1496_2797.pngimages/BZ_26_826_2731_1039_2797.png术前P值术后术前P值131.39±56.26<0.001 276.81±68.52 43.63±14.62<0.001images/BZ_26_1496_2731_1982_2797.png112.98±38.09<0.001 277.23±65.21 46.89±10.84<0.001 0.148images/BZ_26_1982_2731_2274_2797.png0.331
3 讨论
随着内镜技术的快速发展,PELD治疗LDH已超越传统开放手术成为主流手术方法[8],但在部分L5S1节段,由于解剖变异,常导致经椎间孔穿刺困难,而限制了其应用。经椎板间穿刺为内镜手术提供了另一条路径,该入路首先由Choi[9]提出,其通过椎板间窗直接穿刺进入椎间盘突出部位,CT定位引导的直接穿刺法,能直观清晰的观察到椎管内突出髓核与神经根、硬膜囊的位置关系,安全性高,适用于绝大部分椎板间入路的L5S1椎管内突出患者[6],但对于椎板间隙狭窄、椎管内容物拥挤或神经根界限显示不清者,穿刺置管时会出现严重的神经刺激症状或损伤,甚至不能耐受疼痛而更改手术方式。其原因是椎板间隙狭窄时,穿刺进针受骨性结构限制,必然偏向中线,挤压神经根和硬膜囊,而当硬膜囊饱满或巨大椎间盘突出时,对椎管内容积的任何外来挤占都导致椎管内压力增高,引起剧烈疼痛。要解决上述问题,一种方法是采用硬膜外或者全身麻醉,但无痛状态下的椎管内高压和神经的高牵张力仍然存在,穿刺置管时因失去了患者的反馈,损伤神经的风险不降反升[10、11],另一种方法是增大椎板间窗、扩大椎管内操作空间,从边缘切开黄韧带释放椎管内压力,在神经无牵拉状态下摘除突出髓核,既能降低疼痛,又可以避免对神经根和马尾的损伤。可视化环锯椎板间开窗是传统开放手术的内镜化,手术操作和开放手术相似,易掌握,利用外保护通道的遮挡和限深,安全性高,可连续快速锯除骨质,提高了骨性减压的效率。
可视化环锯椎板间开窗对穿刺的精准性要求低,能减少CT扫描次数,降低射线辐射量,同时降低了术中VAS评分,增加了患者的舒适度和手术的安全性。但可视化环锯椎板间开窗与直接穿刺法相比,因需要切除骨质,也破坏了椎板和关节突结构的完整性,增加了手术创伤。因此,遵循微创的原则,CT定位下仍以直接穿刺法为首选,可视化环锯法是对直接穿刺法的有益补充,扩大了内镜经椎板间入路的手术适应证。
可视化环锯的使用应注意以下问题:(1)清理干净骨面的软组织,辨识清楚椎板下缘、关节突内侧缘与黄韧带的分界,锯骨前将保护套管的舌状尖端插入黄韧带与骨缘的间隙内,遮挡保护椎管;(2)环锯长轴应与骨板表面垂直,保持环锯锯齿与骨板表面垂直或者环锯手柄向偏离椎管侧倾斜将靠近椎管侧的锯齿抬高,防止一侧锯骨过多而另一侧已经进入椎管伤及神经;(3)根据突出类型的不同,个体化的选择锯骨的位置,向头侧的脱出要重点锯除上位椎板下缘,向尾侧的脱出游离则要重点锯除下位椎板上缘;合并侧隐窝狭窄者,锯骨位置应向外偏斜,潜行锯除上关节突腹侧骨质,扩大侧隐窝;(4)椎板较厚、骨质硬度大时,一次性锯透有困难,可以用环锯套住骨板的一部分,让环锯内还留有空间以观察锯齿的深度,分次、小块锯除骨板;(5)虽然外保护套管已经限制了环锯能进入的深度,但指向椎管内操作时仍要注意向前推进环锯的力量不要过大,以旋转为主,适度推进加压,防止骨质疏松者环锯突然突破骨质进入椎管引发损伤;(6)准备两把环锯,在从环锯中剔除骨块的时候,交替使用另一把环锯,提高工作效率。
分析两组患者围手术期各项参数结果,可视化环锯组CT扫描引导次数明显少于直接穿刺组,这是因为前者穿刺针只需要到达椎板关节突表面就可以置管扩张软组织,而后者要多次扫描引导穿刺针在黄韧带外调整到精准的位置,才能在穿刺到椎管内时避免损伤神经;可视化环锯组手术时间与直接穿刺组比较不但无明显延长,反而更短,虽然前者需要锯骨,但可视化环锯效率高,耗时并不明显延长,而且由于操作空间的增大,反而缩短了摘除突出髓核的时间;最重要的是可视化环锯组术中VAS评分明显低于直接穿刺组,基本维持在轻度疼痛水平,增加了患者的舒适度,手术过程中患者生命特征更平稳,依从性更好。
从并发症方面看,直接穿刺法有2例出现硬膜囊小的撕裂口,1例出现神经根外膜撕裂,考虑系穿刺损伤或置管扩张时嵌夹硬膜所致,可视化环锯组无术中并发症发生,说明该方法安全性更高。术后随访结果显示两组术后各时间点腰痛、腿痛VAS评分和ODI评分差异均无统计学意义,末次随访可视环锯组优良率略高于直接穿刺组。
综上所述,可视化环锯椎板间开窗增加了局麻下PEID患者舒适度,拓展了手术适应证,不额外增加手术时间,具有安全、高效、临床疗效好的优点,值得临床推广应用。

