高龄股骨颈骨折患者行全髋关节置换与人工双极股骨头置换的影响
帕力哈提·白克吐尔逊
(伊犁州友谊医院 骨二科,新疆 伊犁 835000)
0 引言
股骨颈骨折在临床中极为常见,具有较高的发病率,好发于老年群体,以患肢疼痛、肿胀、功能障碍等为主要症状,多由暴力损伤、骨质疏松等引起,股骨颈部位解剖结构较为特殊,血供较差,若治疗不及时,极易出现骨不连、股骨头缺血坏死等并发症,严重影响患者身心健康和生活质量,因此,对其采取及时早期的治疗十分重要[1]。高龄股骨颈骨折患者多合并有冠心病、糖尿病、高血压、骨质疏松等基础疾病,保守治疗卧床时间较长,保守治疗下患者极易出现骨折畸形愈合和延迟愈合,同时由于诸多因素影响可出现压疮、坠积性肺炎、深静脉血栓等并发症,这些并发症造成的危害较为严重,故临床上多采取手术治疗,常见手术方式有内固定术、人工双极股骨头置换、全髋关节置换等,这些手术的优势、安全性等各不相同[2]。内固定术虽具有一定效果,但不适用于高龄患者。故本研究即分析对比了高龄股骨颈骨折患者行全髋关节置换与人工双极股骨头置换的影响,具体如下。
1 资料与方法
1.1 一般资料。选择2020年1月至2021年1月收治的68例高龄股骨颈骨折患者,分为甲组34例,男16例,女18例,年龄70~88岁,平均(79.48±6.36)岁。乙组34例,男17例,女17例,年龄70~87岁,平均(79.06±6.43)岁。纳入标准[3]:①所有患者均经临床确诊;②符合手术指征;③同意参与此次研究者。排除标准:①既往有股骨颈手术史者;②存在手术禁忌证者;③凝血功能异常者;④合并恶性肿瘤者;⑤合并急性心脑血管疾病者。两组一般资料无统计学差异(P>0.05),可作对比。
1.2 方法。甲组主要采取人工双极股骨头置换治疗,麻醉满意后,常规消毒铺单,手术入路选取髋关节Moore入路,顺着股骨颈长轴将后方关节囊行纵向切开剥离,使股骨颈显露,该过程中对患者髋关节前后关节囊进行保留,将股骨头取出,对股骨颈残端进行仔细修整,磨锉髓腔,前倾约15°植入股骨柄假体,对髋关节进行复位,后原位修复患者的关节囊,检查关节稳定性、活动度、下肢长度及极限活动时是否出现撞击,后于患者的转子间嵴上钻小骨孔3~4个,缝合外旋短肌群至转子间嵴,并牢固缝合臀大肌筋膜和髂径束。乙组采用全髋关节置换治疗,患者取侧卧位,于患侧髋部后“外”侧将皮肤切开,逐层分离组织,暴露关节囊和骨折端,并使髋臼暴露,对其进行打磨,打磨至软骨下骨均匀渗血,将臼杯置入,彻底对髋臼外杯进行冲洗,后植入陶瓷内衬,予以镶嵌锁定,打磨股骨近端后进行扩髓,置入股骨侧假体,复位调试满意后,确认关节活动性、稳定性良好、无脱位后,安防股骨头,给予关节囊修补,放置引流管,缝合切口。两组术后均加强护理,发现异常及时处理。
1.3 观察指标。观察两组手术情况和术前、术后1个月、术后3个月髋关节功能,手术情况主要包括术中出血量、手术时间等。采用Harris髋关节评分评价髋关节功能,该评分主要包括疼痛、功能、活动度和畸形四部分,满分为100分,得分与髋关节功能呈正比。
1.4 统计学分析。使用SPSS 22.0统计学软件分析数据,采用t检验,以(±s)表示,P<0.05表示数据有统计学差异。
2 结果
2.1 两组手术情况对比。乙组术中出血量高于甲组(P<0.05),手术时间长于甲组(P<0.05)。详见表1。
表1 两组手术情况对比(±s)
组别 例数 术中出血量(mL) 手术时间(min)甲组 34 204.54±12.26 75.47±8.58乙组 34 368.62±34.72 61.08±10.14 t - 25.984 6.317 P - 0.001 0.001
2.2 两组Harris髋关节评分对比。两组术前Harris髋关节评分对比无差异(P>0.05),术后1个月、术后3个月Harris髋关节评分乙组更高(P<0.05)。详见表2。
表2 两组Harris髋关节评分对比(±s)
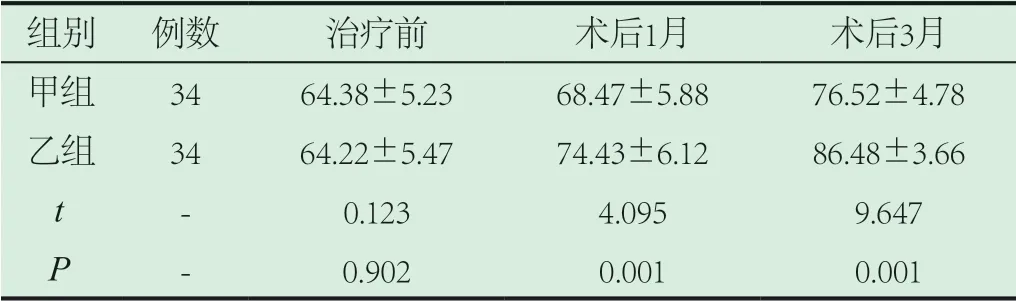
表2 两组Harris髋关节评分对比(±s)
组别 例数 治疗前 术后1月 术后3月甲组 34 64.38±5.23 68.47±5.88 76.52±4.78乙组 34 64.22±5.47 74.43±6.12 86.48±3.66 t - 0.123 4.095 9.647 P - 0.902 0.001 0.001
3 讨论
股骨颈骨折是骨科常见病,具有较高的发病率,好发于老年人群,老年人群高发的原因一般与骨质疏松有关,据相关数据统计,股骨颈骨折约占髋部骨折的53.0%左右,约占全身骨折的3.58%左右[4]。股骨颈骨折通常由直接暴力或间接暴力引起,近年来,随着我国社会交通工具的发展普及与人口老龄化速度的不断加快,该骨折发生率呈逐年增长趋势,若治疗不及时,可导致患者出现股骨头坏死、创伤性关节炎、骨折不愈合等,严重影响患者日常活动,需采取积极治疗。
高龄患者多存在骨质疏松,且身体各项机能较为低下、合并基础疾病较多,高龄患者若采取保守治疗,需长期卧床康复,长期卧床可诱发诸多并发症,并发症不仅可加重患者原本的病情,同时可延长患者住院时间,增加其经济负担,故临床上多采取手术治疗,常见手术类型较多,如内固定术、人工关节置换术等,优势各不相同。其中内固定术牢靠,疗效确切,可保持骨折解剖复位,促进骨折愈合,但该手术不适用于高龄、严重骨质疏松性患者,需选择一种更为安全有效的手术方式。人工双极股骨头置换术和全髋关节置换术目前在该病的治疗中应用较为广泛,人工双极股骨头置换术虽具有一定效果,但若股骨头假体与患者骨性髋臼的匹配度较低,极易导致骨性髋臼的负重区应力集中,导致患者走路时大腿出现疼痛症状,长期发展下去极易出现髋臼磨损,髋臼磨损不仅可对患者造成较大痛苦,同时可影响患者髋关节功能,需接受二次手术治疗,故患者接受度较低[5-6]。全髋关节置换术近几年来得到了广泛应用,该手术根据患者的髋关节结构、形态及功能等选择适宜患者的关节假体,并置入体内,保证合理有效的替代患者原关节,从而有效缓解关节疼痛,重建其髋关节功能,且该手术方法治疗该类患者的成功率高,植入的假体使用寿命长,具有疗效确切、术后恢复快、活动性好等优点,同时该手术治疗的患者术后可早期下床进行活动,髋关节的稳定性极高,不仅利于早期行康复锻炼,并利于疾病恢复[7-8]。该手术治疗高龄股骨颈骨折患者虽具有显著效果,但仍需满足手术适应证,临床上应综合、客观评估患者病情,合理选择假体,术后配合功能锻炼,以期达到最佳治疗效果。
本研究结果显示,乙组术中出血量高于甲组(P<0.05),手术时间长于甲组(P<0.05),表明人工双极股骨头置换术在手术时间、术中出血量方面更具优势。同时两组术前Harris髋关节评分对比无差异(P>0.05),术后1个月、术后3个月Harris髋关节评分乙组更高(P<0.05),表明全髋关节置换术对患者髋关节功能的改善相比人工双极股骨头置换术更为明显,故在保证疗效的情况下应首选全髋关节置换术治疗。
综上所述,在高龄股骨颈骨折的治疗中,人工双极股骨头置换术具有手术时间短、术中出血少等优点,但全髋关节置换术效果更佳,对患者髋关节功能的改善更为明显。

