胃癌患者腹腔镜辅助全胃切除手术治疗的有效性
赵岩
(江南大学附属医院 普外科,江苏 无锡 214400)
0 引言
据2019年癌症中心数据表明,我国胃癌发病率与死亡率均在恶性肿瘤疾病中的第二位和第三位。因此,为提高我国胃癌患者的存活率,急需高效的治疗措施进行治疗。本次研究选取近三年来经本院检查救治的胃癌患者50例,将以上患者根据随机抽样法分为对照组和观察组,分别采取不同治疗方式,对比治疗效果,具体内容如下。
1 资料与方法
1.1 一般资料。选取2018年2月至2021年2月经江南大学附属医院检查就诊的患者50例,将以上患者根据随机抽样法分为对照组和观察组各25例。对照组:男15例,女10例,年龄56~72岁,平均(63.25±2.25)岁,观察组:男13例,女12例,年龄60~75岁,平均(68.25±1.25)岁,两组患者一般资料经比较无差异,P>0.05,具有可比性。纳入标准:①经系统性病理学检查确诊为胃癌疾病患者;②行全胃手术切除治疗的患者;③病灶部位处于肌层和肌底以下的患者;④癌细胞无脏器及远处转移扩散的患者;⑤知情同意且自愿参与本次研究的患者。排除标准:①伴有严重免疫功能障碍的患者;②具有自身免疫性系统疾病的患者;③具有精神障碍疾病的患者;④严重胃癌已实施化疗治疗的患者;⑤伴随全身重度感染性疾病的患者;⑥除胃癌外伴有其他癌症疾病患者;⑦严重凝血功能障碍或血液性系统疾病的患者;⑧癌细胞已扩散或转移的患者。本次研究经伦理委员会批准,参与此次研究的患者均签署知情同意书。
1.2 方法。对照组:本组患者实施传统开腹全胃切除术治疗,指导患者进行术前准备,进入手术室后帮助患者采取合适体位,对患者实施全身麻醉,使患者平躺至手术台上,在患者胃部的正中间做一个约为20 cm左右的切口,切开胃部后检查患者周围组织,诊断癌细胞是否发生扩散,并观察患者体内是否存在腹腔积液,以此确定肿瘤的切除范围[1]。剖开胃部上端结肠韧带,将胃结肠韧带分离,充分暴露肠系膜血管,之后清扫淋巴结部位。向上端分离胰腺被膜,充分暴露胃十二指肠动脉,将胃动脉与肝总动脉显示出来,向左分离横结肠系膜前叶,直到结肠脾区后离断胃脾韧带,将其结扎,之后离断胃网膜右侧动静脉,胃右动脉、清扫两处部位的淋巴结。裸化处理十二指肠,将十二指肠球部切割闭合,清扫腹腔、脾胃左动脉淋巴结,全部切除到食管右侧为止的小网膜,并清除附近的淋巴结。切开食管腹膜,将胃隔韧带离断,结扎食管贲门,暴露并清扫脾门与脾动脉下的淋巴结,将肿瘤上端5 cm处夹闭,将食管离断,在屈氏韧带25 cm处离断空肠,远端位置放置吻合器,缝合空肠盲端,在食管空肠与近端空肠约45 cm左右的吻合处实施侧吻合,最后闭合系膜孔,将引流管放置完毕后闭合腹腔。观察组:本组患者实施腹腔镜全胃切除术治疗,在患者脐部做横切口,将大小在10 mm左右的腹腔镜,对于患者建立人工气腹,将压力值设置在15 mmHg左右,在患者身体右侧与左肋下缘前线做切口,将身体右侧与左侧锁骨上端中线2 cm处做切口,分别放置5 mm与12 mm的腹腔镜,将其上提至大网膜,将超声刀左侧游离至横结肠系膜前叶脾区处,右侧游离至结肠肝曲处,向上游离至胰腺上缘,暴漏胃部动静脉,清扫各个部位的淋巴结。暴漏肝总动脉后将其离断,夹闭胃部左侧血管和胃部右侧动脉。将全部淋巴结清扫完毕后将贲门食管下段裸化,在腹腔镜的辅助下用直线切割缝合器离断十二指肠,最后将腹腔镜的器械撤出。在患者剑突下方做7 cm左右的切口,利用荷包钳固定食管,将其离断,将胃部与淋巴结全部切除,缝合食管残端,在屈氏韧带25 cm位置处将空肠离断,将吻合器从远端空肠放入,盲端用切割缝合器闭合,在距离食管空肠的45 cm处实施肠端吻合,最终固定吻合口,防止引流管后将腹腔封闭。
1.3 观察指标。对比两组患者并发症发生率、术后基本指标、血清肿瘤标志物水平和应激指标水平,其中并发症发病率包括吻合口出血、肠梗阻、吻合口狭窄以及感染。记录两组患者的总并发症发病率:(吻合口出血+肠梗阻+吻合口狭窄+感染)/总数×100%,并发症发病率越低说明治疗效果越好[2]。对比两组患者术后基本指标,其中包括住院时间、首次排气时间、术中出血量、切口长度以及手术时间,指标越低说明患者治疗效果越好。对比两组患者血清肿瘤标志物,将血清离心分离后利用电光化学免疫分析法测定血清中的对糖类抗原50、糖类抗原19-9以及胚胎抗原。对比两组患者的应激指标水平,将血清离心分离后利用反射免疫分析法测定C反应蛋白与皮质醇水平,对比两组患者的各项检测指标。
1.4 统计学分析。研究数据通过SPSS 21.0计算,“%”表示计数资料,χ2检验,(±s)表示计量资料,t检验,P<0.05,数据对比有差异。
2 结果
2.1 两组患者并发症发病率对比。经比较,观察组患者总并发症发病率低于对照组(P<0.05)。如表1所示。

表1 两组患者并发症发病率[n(%)]
2.2 两组患者术后基本指标对比。经比较,观察组术后各项指标明显优于对照组(P<0.05)。如表2所示。
表2 两组患者术后基本指标(±s)
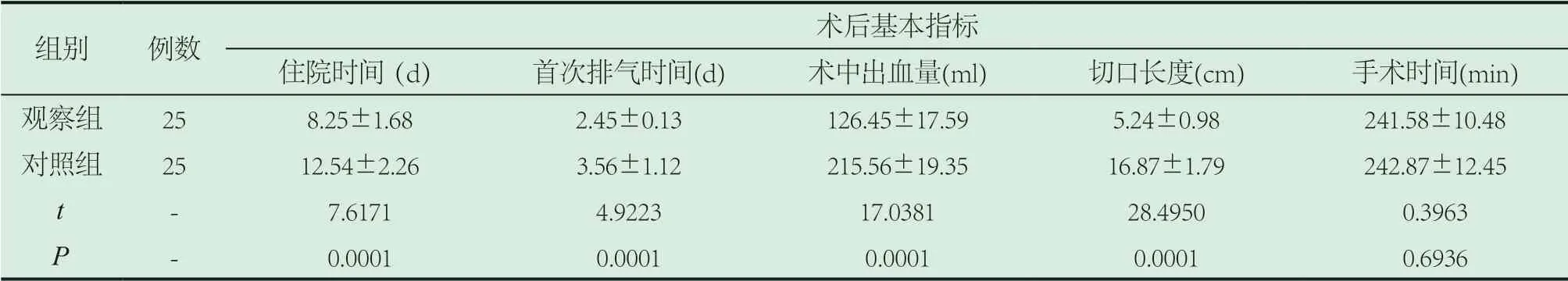
表2 两组患者术后基本指标(±s)
组别 例数 术后基本指标住院时间(d) 首次排气时间(d) 术中出血量(ml) 切口长度(cm) 手术时间(min)观察组 25 8.25±1.68 2.45±0.13 126.45±17.59 5.24±0.98 241.58±10.48对照组 25 12.54±2.26 3.56±1.12 215.56±19.35 16.87±1.79 242.87±12.45 t - 7.6171 4.9223 17.0381 28.4950 0.3963 P - 0.0001 0.0001 0.0001 0.0001 0.6936
2.3 两组患者血清肿瘤标志物对比。经比较,观察组患者血清肿瘤标志物低于对照组(P<0.05)。如表3所示。
表3 两组患者血清肿瘤标志物对比(±s)

表3 两组患者血清肿瘤标志物对比(±s)
组别 例数血清肿瘤标志物对糖类抗原50(U/mL)糖类抗原19-9(U/mL)胚胎抗原(ng/l)观察组 25 13.47±3.68 30.67±10.15 8.68±2.56对照组 25 26.59±6.45 39.58±15.67 16.98±6.37 t - 8.8339 2.3862 6.0450 P - 0.0001 0.0210 0.0001
2.4 两组患者应激指标水平对比。经比较,观察组应激指标水平明显低于对照组(P<0.05)。如表4所示。
表4 两组患者应激指标水平对比(±s)
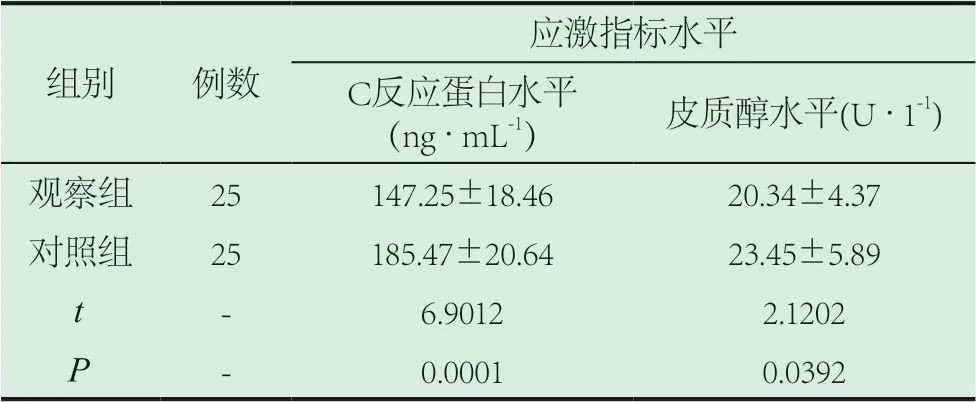
表4 两组患者应激指标水平对比(±s)
应激指标水平组别 例数C反应蛋白水平(ng·mL-1) 皮质醇水平(U·1-1)观察组 25 147.25±18.46 20.34±4.37对照组 25 185.47±20.64 23.45±5.89 t - 6.9012 2.1202 P - 0.0001 0.0392
3 讨论
胃癌是指发病在胃部的癌症疾病,其癌细胞主要发病于胃黏膜上皮细胞,其中最常见的病理类型以腺癌为主,患者会出现消化不良、上腹痛、贫血、厌食、上腹部肿块、到胃癌晚期会出现疼痛加剧、呕血黑便的症状[3-4]。胃癌的主要发病原因为胃黏膜上皮细胞失去控制,使癌细胞不仅生长在胃壁,还会扩散蔓延,入侵其他相邻器官,最后还可能入侵淋巴系统,导致淋巴结转移,并可通过血液或癌细胞脱落等途径使癌细胞扩散到胃外部,使癌细胞传播至其他器官。胃癌根据进程不同的分期又可分为早期、中期、晚期。早期:癌细胞局限于黏膜层内,未突破黏膜肌层,未浸润至黏膜下层。早期癌细胞在一般情况下不会发生转移,可通过内镜引导将癌细胞切除,从而治愈疾病。而其他进展性胃癌被分为中期和晚期。早期胃癌患者其治疗后5年内的生存率高达90%,而对于晚期的胃癌患者,其5年内的生存率至今仍不到30%。除此之外,胃癌根据组织病理学分类可分为腺癌肠型胃癌、腺癌弥漫型胃癌、乳头状腺癌、管状腺癌、黏液腺癌、印戒细胞癌、腺鳞癌、鳞癌、小细胞癌、未分化癌等。根据癌细胞分化程度可分为高分化程度、中度分化程度和低分化程度。一般情况下,癌症疾病分化程度越低,恶性程度越高。胃癌是恶性肿瘤的一种,可直接蔓延至相邻器官,如食管、肝脏、胰腺、大网膜等,也通过淋巴结或血液传播至肺、腹膜、肾上腺、肾、脑、骨髓等部位,即使癌细胞脱落,到腹腔也可以脱落于卵巢和直肠中。对于该病的治疗,早期患者可通过手术治疗,并可以取得治愈的效果。对于已经出现转移的患者,综合手术+化疗或生物制剂靶向治疗等手段,治愈率相对较低,并且有复发可能。
胃癌疾病是目前全球最常见的肿瘤之一,在2018年全球数据显示胃癌疾病的发病例数约为103.3万例、死亡例数约为78.3万例。根据流行病学统计显示,胃癌疾病的发病率在恶性肿瘤中是全球范围内排行第五的肿瘤疾病,其死亡率在全球范围内排行第三,男性患者发病率高于女性,是女性患者的2倍,农村发病率高于城市。在地球范围内该病好发于全球东亚地区,我国是东亚地区中发病率最高的重灾区[5]。早期胃癌患者无明显症状,具有可能并发萎缩性胃炎、幽门螺旋杆菌感染、功能性消化不良的症状,以上症状并非早期胃癌病灶本身所致。一般情况下,当患者出现腹部症状加重、纳差、消瘦、贫血、黑便等严重症状时,大部分患者已经为进展期胃癌。对于平时有患有胃炎、胃溃疡等胃病的患者来说,腹痛会失去原有疼痛的规律性,进食或者用药后疼痛程度不变或加重。若胃癌引起患者体内脏器穿孔,可会引起剧烈的刀割样腹痛。对于呕血、黑便症状的患者来说,部分胃癌患者会出现长时间的大便的颜色发黑,颜色如柏油色。部分患者的呕吐物中可能带血,少数可能呕出大量血液。对于出现梗阻或吞咽功能困难的患者来说,患者肿瘤的生长部位可以导致患者胃部的入口狭窄,侵及食管下段时,从而导致患者出现吞咽困难、反流等症状。对于伴有腹部肿块的患者来说,晚期胃癌患者,上腹部可能摸到包块,压迫时有疼痛感。对于伴有营养不良的患者来说,胃癌患者通常会出现进行性营养不良,体重在短期内下降明显,并出现贫血、水肿等症状。早期诊断是治疗胃癌疾病的重点,早期诊断的关键在于对可能发病胃癌的人群进行胃镜筛查和随访,胃镜检查对于胃癌的早期筛查具有重要作用。对于高危人群来说,即使没有临床相关症状,也应适当进行胃镜检查。早期胃癌可考虑内镜下ESD术治疗,对于进展期胃癌来说外科手术治疗是治疗的基础,手术前、后开展的放疗、化疗能加强疗效[7]。对于无法手术根治的胃癌,通过放疗、化疗等治疗方法,有可能转化为可手术的情况,即使不能手术,通过综合治疗也有助于延长生存时间,改善生存质量。肿瘤分期、分型、患者身体情况等因素都会影响治疗方案的制订,医生会结合患者的具体情况,选择最合适的疗法。为提高患者的生存率,需要改变传统治疗方式。腹腔镜辅助全胃切除术,可以在腹腔镜的引导下进行全胃切除治疗,与传统治疗模式相比,具有切口小,操作便捷等优势。根据本次研究可知,观察组各项指标均优于对照组,由此说明,对于胃癌全切手术患者实施腹腔镜辅助,可帮助患者提高治疗效果,降低并发症发病率,对临床应用具有重要意义。

