基于盆底肌三维模型的第二产程应力和应变分析
宣荣荣,张永妍,高雅洁,任帅俊,李佳琳,杨政伦,朱珏,欧阳孟林
1.宁波大学医学院附属医院 产科,浙江 宁波 315020;2.宁波大学医学院,浙江 宁波 315211;3.宁波大学 冲击与安全工程重点实验室,浙江 宁波 315211;4.宁波大学医学院附属医院 麻醉科,浙江 宁波 315020
女性盆底肌功能障碍(pelvic floor dysfunctional disease,PFD)在中老年妇女中发病普遍,其具体病症为盆腔器官脱垂(pelvic organ prolapse,POP)、压力性尿失禁(stress urinary incontinence,SUI)、尿路腹膜功能障碍、骨盆疼痛等。造成女性PFD的病因可分为内在病因和外在病因[1-2]。内在病因有胶原基质基础异常、遗传因素、种族等[3-5],外在病因有分娩、子宫切除术、职业、激素代替治疗等[6-8],其中,分娩被认为是最大的影响因素。医学上将产妇分娩分为第一产程、第二产程和第三产程三个阶段。其中第二产程是指从宫口全开到胎儿娩出的过程,又称“胎儿娩出期”,在此阶段女性的盆底肌会发生极大的变形。为了探讨在第二产程中,胎儿对盆底肌可能产生的损伤部位及程度,本研究通过采集医疗数据对盆底肌的作用机制进行研究,建立三维模型并模拟分析在第二产程中盆底肌的应力应变情况,分析胎儿双顶径的大小对盆底肌损伤程度的影响,计算产后盆底肌发生病变概率最大的部位,为预防盆底病变以及手术治疗提供依据。
1 对象和方法
1.1 盆底肌三维模型的建立 本研究预先招募一位未婚未育的育龄期未孕女性志愿者,签署知情同意书并经医院伦理学审批后,采用MRI Cor CUBE T2的扫描方式,以0.5 mm为扫描间隔,获取志愿者的盆底肌图像以及DICOM数据文件,并导入3D Slicer病例库中。为忽略除盆底肌外的其他器官及骨骼,由一位有十多年工作经验的MRI医师从每张片子中勾勒出盆底肌。对所选取出的盆底肌进行优化,即进行适当的封闭、移除和平滑等操作,得到由三角形网格拼接而成的初步模型。通过Hypermesh 软件进行逆向建模,最终生成3D实体模型(见图1),为下一步有限元模拟打好模型基础。
1.2 第二产程有限元模拟
1.2.1 模型尺寸与材料参数设置:本研究假设胎儿体质量全部集中在头部,故选取胎儿的头部进行第二产程模拟,并以三维球体近似模拟胎儿头部[9-10]。 考虑到骨头的杨氏模量及密度远大于肌肉的杨氏模量及密度,因此,近似地将胎头模型定义为不可变形的刚体,胎儿的双顶径直径假设为80、90、100 mm。而盆底肌采用三维可变形体,长宽高假设分别为70、60、40 mm。

图1 盆底肌三维实体图
为更好描述有限元模拟第二产程中的应力与应变之间的关系,本研究采用各向同性线弹性本构模型。在盆底肌材料数据方面,参考了HOYTE等[10]的研究结果,杨氏模量定义为0.2 MPa,泊松比为0.4。胎头骨材料参数参照了冯元桢[11]的研究结果,杨氏模量定义为140 000 MPa,泊松比为0.3。已知新生儿体质量约3 kg,正常双顶径约90 mm,假设胎儿体质量全部集中在头部,根据密度计算公式可求出近似密度,盆底肌和胎头分别为1.12×10-9、7.86×10-9tone/mm3。
1.2.2 模型约束与装配:运动学约束对于所有的计算模型都是重要的。本研究是基于生物医学的有限元仿真,因此模型的具体约束需要结合解剖学或临床知识。从生理学上看,肌肉往往是附着在骨骼上的,因此约束点通常是在肌肉或肌腱与骨骼的连接点。然而确定具体在哪里固定盆底肌是困难的,因为事实上盆底肌是一个肌群,是由许多复杂的肌肉和结缔组织纵横交错组成,此外,膀胱和直肠等其他盆腔器官也可能对盆底肌产生应力和应变。故在本研究中,约束了盆底肌上部边缘,即耻骨尾骨肌外缘所有方向的自由度[9,12-14]。
由于本模型结构复杂,盆底肌表面并不光滑,若使用面-面接触,计算时间过长,因此,采用通用接触[12],因器官与器官之间存在一定的摩擦,故本研究采用和BERARDI等[9]的模拟中一致的0.03的摩擦系数。另外,由于盆底肌模型表面凹凸不平,胎头模型不能完美地贴合在肌肉表面,为了避免后续计算时单元干涉,装配时只能将胎头球体尽可能近地贴近盆底肌表面。
1.2.3 第二产程模拟:由于本研究的肌肉几何形状很不规则,故在Hypermesh软件中完成本研究的模型网格划分,盆底肌的表面以及边缘都做了光滑处理,且所有部件都使用四面体的2 mm网格进行划分[9,14-15],见图2。第二产程的模拟,即整个胎儿出生全过程的模拟开始于胎头距肛提肌23 mm处,并在胎头完成90°仰伸时结束。本研究主要通过有限元模拟胎儿在重力作用下竖直向下运动的过程,观察其等效应力、主应力及出现时间,并进行应变分析、位移分析,整个模拟周期为0.15 s。

图2 Hypermesh软件对盆底肌和不同胎头双顶径的部件网格划分图
2 结果
2.1 不同胎头模型第二产程运动状态的有限元模拟结果 本研究中假定盆底肌左端边缘固定,以此采用有限元模拟第二产程,观察了3种胎头模型在0、0.03、0.06、0.09、0.12和0.15 s时的运动状态 (见图3)。
2.2 不同胎头模型第二产程的应力分析 为了能清晰地观察盆底肌的变形情况,在后处理时隐藏胎头模型。有限元模拟结果显示,胎儿双顶径为80 mm 模型,最大等效应力为0.1494 MPa,其出现时间为0.075 s,模拟结束时的等效应力为0.0782 MPa;最大主应力为0.1172 MPa,其出现时间为0.082 s,模拟结束时的主应力为0.0375 MPa。胎儿双顶径为90 mm 模型,最大等效应力为0.1982 MPa,其出现时间为0.090 s,模拟结束时的等效应力为0.0804 MPa;最大主应力为0.1941 MPa,其出现时间为0.081 s,模拟结束时的主应力为0.0575 MPa。胎儿双顶径为100 mm模型,最大等效应力为0.2218 MPa,其出现时间为0.108 s,模拟结束时的等效应力为 0.2509 MPa;最大主应力为0.2136 MPa,其出现时间为0.054 s,模拟结束时的主应力为0.1243 MPa。见图4-5。
以上结果提示,胎儿双顶径越大,盆底肌的最大等效应力值和最大主应力值越大。观察等效应力云图和主应力云图,并且结合盆底肌解剖学知识可得,峰值都出现在耻骨尾骨肌与骨架附着处,其次是髂尾中缝的中下部分。在模拟的结尾,即t= 0.15 s时,肛提肌与耻骨尾骨肌的中间区域受到较大的应力。
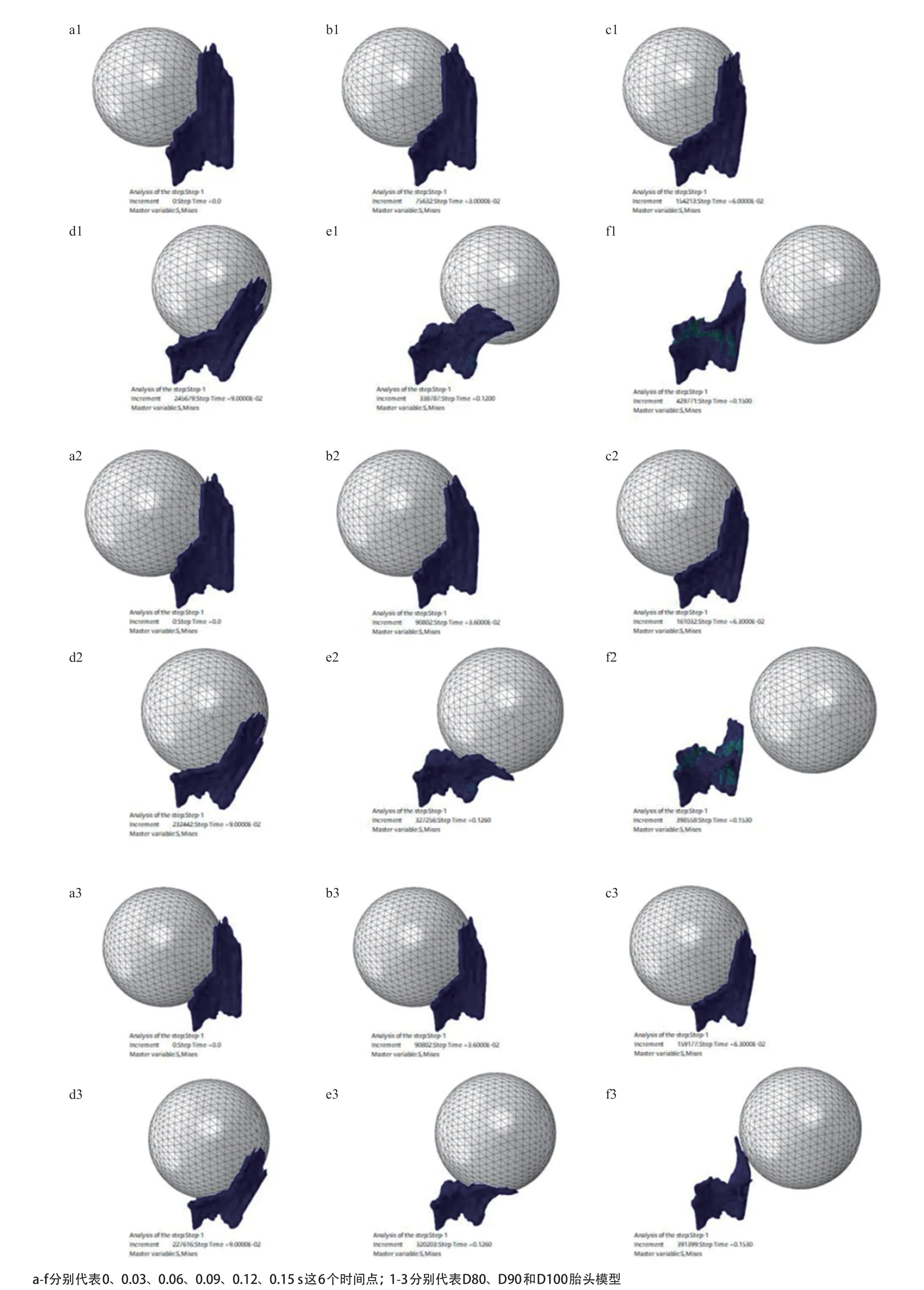
图3 不同模拟时间3种胎头模型的运动状态
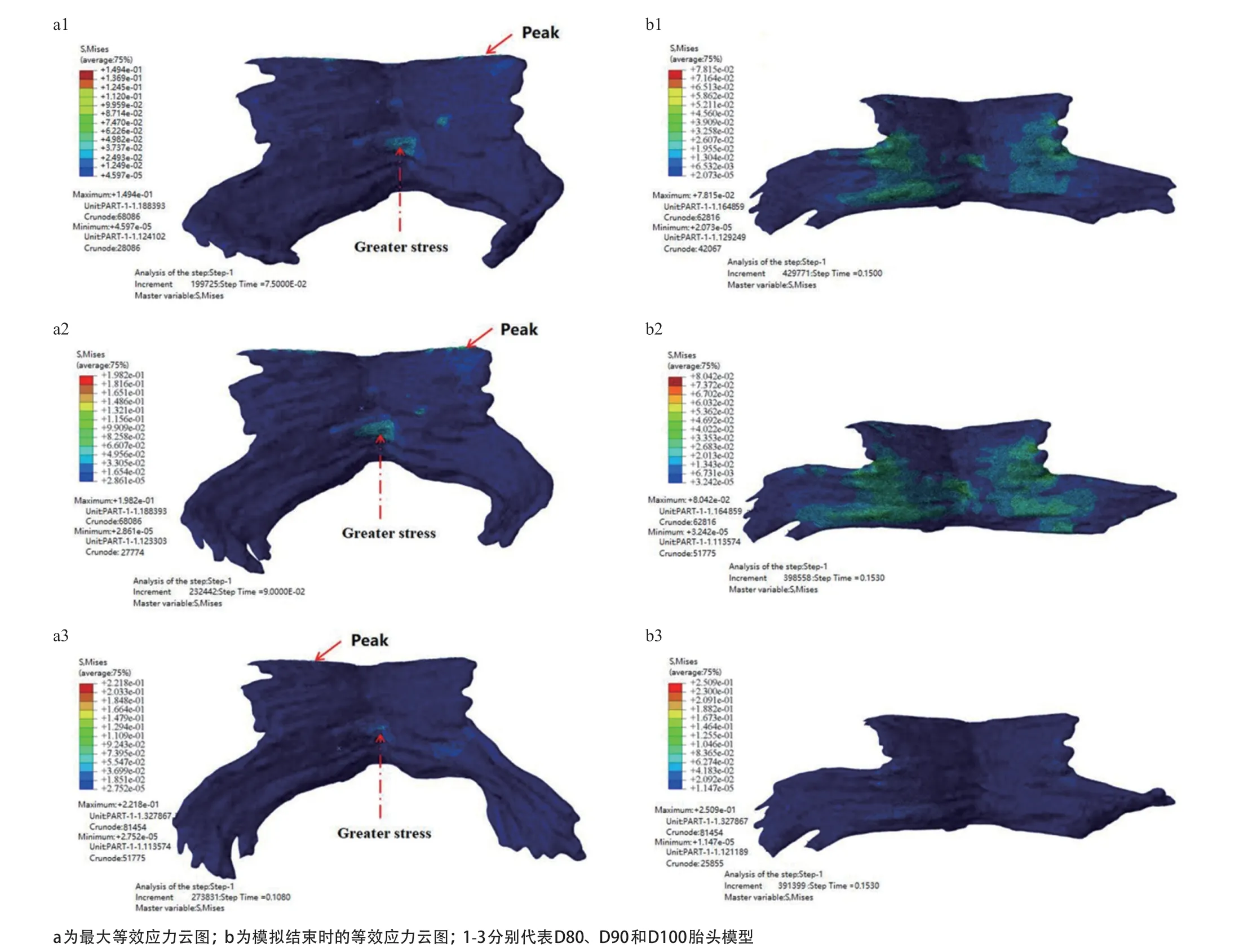
图4 3种胎头模型影响的盆底肌最大及模拟结束时等效应力云图
2.3 不同胎头模型第二产程的应变分析 有限元模拟结果显示,胎儿双顶径为80 mm模型,最大主应变为0.4507,其出现时间为0.082 s,模拟结束时的主应变为0.3215;胎儿双顶径为90 mm模型,最大主应变为0.7834,其出现时间为0.072 s,模拟结束时的主应变为0.3336;胎儿双顶径为100 mm模型,最大主应变为0.8270,其出现时间为0.063 s,模拟结束时的主应变为0.2710(见图6)。结果提示,胎儿双顶径越大,盆底肌的最大主应变值越大,且峰值都出现在耻骨尾骨肌,即盆底肌与骨架附着处。其次,髂尾中缝的中下部分也有较大的应变。在模拟结束时(t=0.15 s)的应变图中可观察到,肛提肌(尤其是耻骨尾骨肌)的中间区域有较大的应变。
2.4 不同胎头模型第二产程的最大位移分析 有限元分析结果显示,Z方向最大位移出现在第二产程总时间的三分之二处,D80、D90和D100三种胎头模型对盆底肌在竖直方向的拉伸比分别为128.90%、126.71%、131.27%,位移云图显示这主要是肛提肌(尤其是耻骨尾骨肌)的拉伸比例,由此可见,在这个时间段,该区域发生肌肉撕裂及器官脱垂的概率最大(见表1、图7)。X方向最大位移出现在第二产程总时间的五分之四处,D80、D90和D100三种胎头模型对盆底肌在水平方向的拉伸比分别为181.59%、200.30%、184.83%,位移云图显示这主要也是肛提肌的拉伸比例,且肛提肌的末梢位移最大(见表1、图7)。以上结果提示,在整个第二产程中,盆底肌几乎所有单元都发生较大的形变。
3 讨论
女性PFD的发生主要与阴道分娩有关[7-8],且POP与肛提肌的撕脱密切相关[16],在DELANCEY等[17]的研究中,通过MRI以0.5 cm的间隔扫描,获得了80名未经产妇女和160名阴道初产妇女的多平面质子密度MRI图像。观察图像发现,未经产妇女的肛提肌均未发生病变,但在初产妇女组中,有32名(20%)的肛提肌发生病变,并且在这32名妇女中,有23名(71%)患有SUI。此外,该组中还有29名(18%)妇女的肛提肌耻骨上部分和3名(2%)妇女的髂尾部分发生病变。同样,我国的研究人员通过对阴道分娩的初产妇和未分娩的妇女的MRI图像进行比较发现,在初产妇女中,大多数肛提肌撕裂发生在起始点或附近,耻骨尾骨损伤通常伴有耻骨骨髓水肿,而未分娩的妇女无盆底和耻骨的异常[18]。
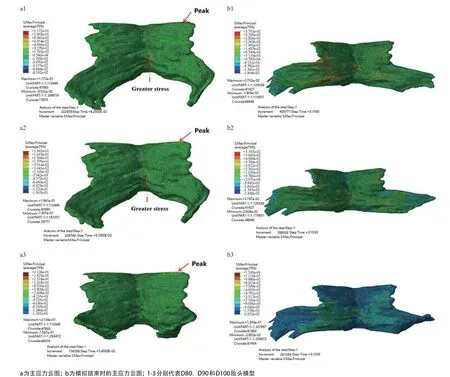
图5 3种胎头模型影响的盆底肌最大及模拟结束时主应力云图
由于女性盆底肌有多层复杂的解剖结构,包括几个紧密排列的肌肉,直接用建模软件进行三维建模无疑是非常困难的,因此需要寻找辅助手段。JANDA等[19]使用触诊器装置获得包括肌纤维方向的3D盆腔几何数据集,确定了肌纤维长度、重量、体积、平均纤维长度、平均肌节长、肌节数量、最佳纤维长度等肌数据,建立了基于骨盆层实验数据的3D数学建模模型。然而对于含有曲面的模型,一般采用扫描的方法提取。现已知的扫描手段有MRI、DTI、CT、B超等。其中MRI不使用电离辐射,在盆底肌缺损的特征性表现中有应用价值[17,20]。
对于发生大变形的材料,可用超弹性本构模型,如neo-Hookean本构关系、Mooney-Rivlin本构关系和指数本构关系。在BRANDAO等[12]的研究中,盆腔器官被描述为具有超弹性机械行为,主要支撑结构骨骼被定义为刚体。在第二阶段模拟肌损伤时,通过降低材料硬度来模拟结构损伤。BERARDI等[9]使用了各向异性超弹性本构模型来描述盆底肌,假设胶原纤维不能承受压缩载荷,因为纤维在压缩下会弯曲并且规定纤维的应变为正时,应变能函数中的各向异性分量才起作用。JING等[13]采用了各项异性黏弹性neo-Hookean本构关系,通过双轴测试实验和非线性回归算法得出了材料的六个参数的收敛解。MARTINS等[21]认为骨骼肌具有复杂的机械行为,基本不可压缩,且横向各向同性,具有高度非线性,由此建立了被动超弹性模型。在本研究的仿真中,采用了线弹性本构关系,同时打开非线性变形控制来模拟盆底肌的变形。
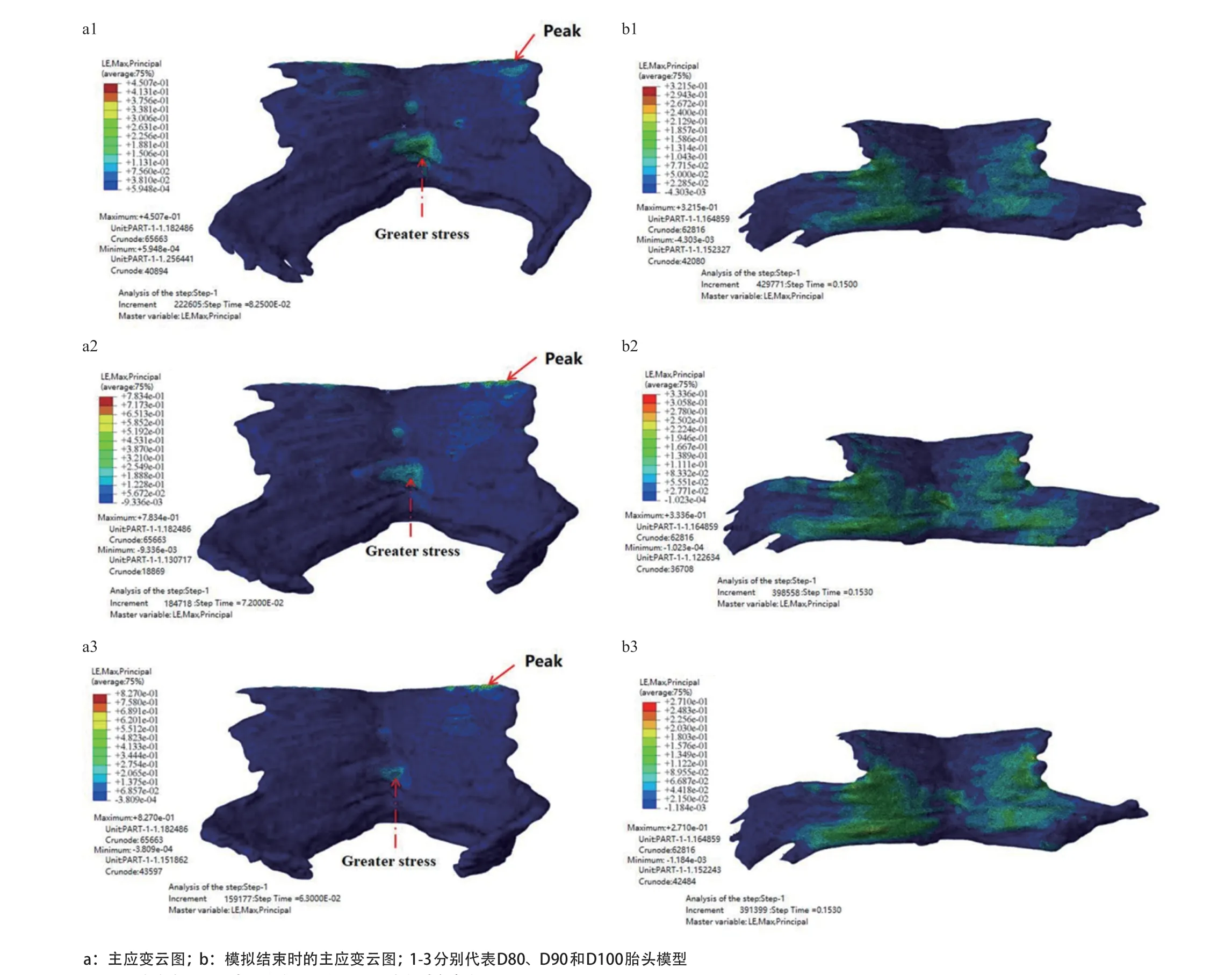
图6 3种胎头模型影响的盆底肌最大及模拟结束时主应变云图
本研究结果表明,在阴道分娩过程中,肛提肌(尤其是耻骨尾骨肌)是受到拉伸最大的肌肉。这与之前的研究结果一致,在模拟分娩期间,最大的肛提肌拉伸发生在肛提肌的前下方,特别是耻骨尾骨肌的后内侧面[10,22]。而在本研究结果中,盆底肌的应力、应变峰值出现在模拟时间的二分之一处,应力与应变的峰值出现在耻骨尾骨肌与骨架的附着点处,这与JING等[13]的结论相同。此外,在模拟过程中,盆底肌Z方向,即耻骨尾骨肌拉伸约1.2倍,X方向,即肛提肌拉伸至原来的2倍多。肛提肌与耻骨尾骨肌的中间区域也有较大的应力和应变,这与PARENTE等[15]的结论相似。D’AULIGNAC等[14]的研究已经证实,耻骨尾骨肌与骨架的附着点处是大多数产后病变发生的区域。
综上所述,在分娩过程中,整个盆底肌都发生巨大的形变,其中肛提肌(尤其是耻骨尾骨肌)受到巨大的拉伸,并且耻骨尾骨肌与骨架的附着点处是产后病变概率最高的地方。本研究结果可能为预防盆底病变和手术治疗提供理论支持。
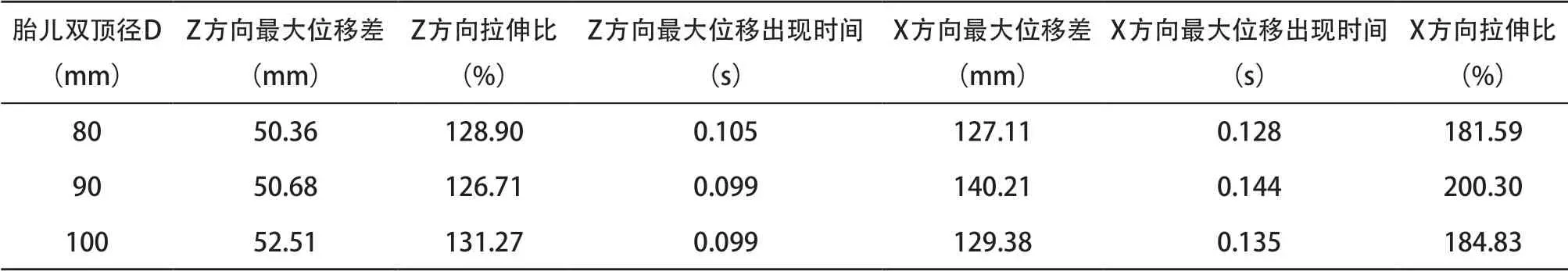
表1 3种胎头模型对盆底肌在Z方向和X方向的位移影响
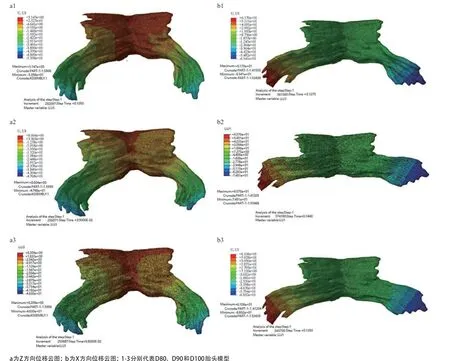
图7 3种胎头模型影响盆底肌Z方向以及X方向的最大及模拟结束时位移云图

