三维可视化结合术中超声技术在颅内血肿清除手术中作用研究
刘 青,盛 斌,赖年升,王国平,俞 忠,詹荣举
1.皖南医学院第二附属医院 神经外科,安徽 芜湖 241000;2.皖南医学院第一附属医院 神经外科,安徽 芜湖 241000
颅内出血为神经外科常见的危急病症之一,致残率与致死率均较高[1-2]。三维可视化模拟导航定位精准,可有效进行术前评估,对于缩短手术用时和有效清除血肿意义重大,有助于患者早期康复[3-5]。精准的术前定位及术中的精准导航均为神经外科手术中的重要组成部分。本研究旨在探讨三维可视化技术结合术中超声技术在颅内血肿清除手术中的作用。现报道如下。
1 资料与方法
1.1 一般资料 选取皖南医学院第二附属医院自2016年1月至2020年11月收治的62例颅内出血患者为研究对象。纳入标准:首次发病;发病至手术时间<24 h;有手术指征。排除标准:蛛网膜下腔、脑干、原发性脑室出血者;脑疝晚期患者双侧瞳孔散大固定,生命体征无法维持者。采用随机数字表法将其分为A组与B组,每组各31例。A组:男性20例,女性11例;平均年龄(57.74±12.52)岁;脑出血部位:基底节区出血17例,小脑出血4例,其他部位10例;发病至手术时间(10.74±8.11)h;术前出血量(47.10±14.48)ml。B组:男性19例,女性12例;平均年龄(58.03±10.60)岁;脑出血部位:基底节区出血16例,小脑出血3例,其他部位12例;发病至手术时间(10.81±7.96)h;术前出血量(40.48±12.87)ml。两组患者性别、年龄、脑出血部位等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。所有患者均签署知情同意书。
1.2 研究方法 A组患者采用传统定位方式,根据患者术前影像资料及术者经验,对颅内血肿进行体表定位并设计手术切口。B组颅内血肿的术前定位采用3D-slicer三维可视化模型重建技术。患者在行影像学检查前于体表粘贴Marker点,完善术前影像学检查。将患者的扫描数据以Dicom格式保存导出,载入3D- Slicer软件利用相关模块对患者影像资料进行处理,勾画出血肿、血管、颅骨及标记点。根据血肿多方位体表投影设计手术入路与切口,并模拟手术路径。常规开颅后去除骨瓣后,启动彩色多普勒超声诊断仪(探头型号UST-9133,频率 5 MHz)。经硬膜外或脑皮质探查颅内血肿位置、大小等。血肿清除术后,残腔灌注生理盐水,超声再次探查是否有残余血肿。见图1。

图1 3D-slicer对颅内血肿的三维可视化,术中超声探查血肿及手术前后影像(a.利用3D-slicer对颅内血肿及头颅模型的三维重建;b.对体表电极片及颅骨的三维可视化;c.三维可视化颅内血肿;d.分别在水平位及冠状位影像下观察血肿,寻找最佳手术路径;e.模拟手术入路;f.术中硬膜外超声探查血肿;g.术前头颅CT;h.术后头颅CT,血肿清除满意)
1.3 观察指标 记录并比较两组患者血肿清除率、术中出血量、手术时间。分别于术前和术后1个月,记录并比较两组患者格拉斯哥昏迷评分(glasgow coma score,GCS)、美国国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)评分、简易智力状态检查量表(mini-mental state examination,MMSE)评分、日常生活能力评定量表(barthel,BI)。NIHSS评分[6]:0~15 分为轻度神经功能缺损;16~30分为中度神经功能缺损;31~45分为重度神经功能缺损。MMSE评分[7]:总分30分,分数越高,精神状态越好。BI评分[8-9]:0~40分,患者完全不能自理;41~60分,部分不能自理;61~100分,完全自理或极少数不能自理。
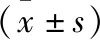
2 结果
2.1 两组患者手术效果比较 B组患者的术中出血量、手术时间均少于A组,血肿清除率高于A组,差异均有统计学意义(P<0.05)。见表1。
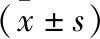
表1 两组患者手术效果比较
2.2 两组患者术前术后神经功能及认知功能比较 两组患者术前的GCS评分、NIHSS评分、MMSE评分、BI评分比较,差异均无统计学意义(P>0.05)。术后1个月,两组患者的GCS评分、MMSE评分、BI评分均高于术前,NIHSS评分均低于术前,且B组患者的GCS评分、MMSE评分、BI评分均高于A组,NIHSS评分低于A组,差异均有统计学意义(P<0.05)。见表2。
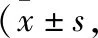
表2 两组患者术前术后神经功能及认知功能比较分)
3 讨论
颅内出血的治疗关键在于准确定位和及时清除血肿解除占位效应,但传统手术无法精确定位,或定位角度存在偏差[10]。神经功能缺失及认知功能障碍是颅内出血常见的后遗症,此类后遗症会对患者家庭及社会造成严重的经济负担。对于符合手术指征的患者,积极采用外科精准手术对颅内血肿实施清除后,有利于迅速降低颅内压并解除血肿压迫,同时减少细胞毒性作用,血脑屏障的破坏及继发性脑损伤,最大程度上拯救了神经细胞[11]。本研究利用3D-Slicer术前三维可视化技术模拟手术路径,具有微创性、视野佳、定位准的优点,可减少损伤和出血,减少术后神经及认知功能缺失等并发症,促进患者病情和生存质量改善[12]。神经外科精准手术另一个重要环节是术中脑组织的漂移后,与术前定位产生偏差。术中实时超声成为解决这一问题的方法之一。术中实时超声可在硬膜外、脑表面、血肿残腔等不同层面进行探查,具有良好显示颅内血肿的位置和大小,明确血肿与周围结构关系的特点,有利于完善和改良手术方案,并可随时校正穿刺和探查偏差,消除影像漂移等物理因素所造成的误差[13]。
本研究结果显示,B组患者的术中出血量、手术时间均少于A组,血肿清除率高于A组,差异均有统计学意义(P<0.05)。这表明,三维可视化技术结合术中超声应用在颅内血肿清除术中优于传统常规手术。三维可视化术前的精准定位及模拟手术入路避免了术中盲目探查,开颅后经硬膜外或脑皮质的超声确认血肿方向,有效减少了因脑脊液流失后脑组织漂移形成的误差。由于大部分血肿清除后,脑组织的塌陷,残余的血肿存在位置上的偏移,使用术中超声技术,可完成血肿腔的探查以及残余血肿的精准评估,保证了血肿清除的最大化,同时也极大提高了患者的生存质量。本研究结果还显示,术后1个月,两组患者的GCS评分、MMSE评分、BI评分均高于术前,NIHSS评分均低于术前,且B组患者的GCS评分、MMSE评分、BI评分均高于A组,NIHSS评分低于A组,差异均有统计学意义(P<0.05)。这说明,利用三维可视化结合术中超声技术可以显著提升患者术后的日常活动能力、神经功能及认知功能。
综上所述,三维可视化结合术中超声应用于颅内血肿的术前定位具有定位精度高、成本低、易于掌握等优点,随着该技术的不断完善,其定位精度将会进一步提升,其应用范围会随之进一步拓展。

