23G和25G玻璃体切除术后对PDR患者角膜荧光素染色、泪膜变化及炎症反应的对比研究
刘媛 杜鹃 杨倩
糖尿病视网膜病变可根据是否出现视网膜新生血管分为增殖性糖尿病视网膜病变(proliferation diabetic retinopathy,PDR)和非增生性糖尿病性视网膜病变[1]。新生血管会引起纤维增生、视网膜脱离、玻璃体出血等症状,而这些症状会加重PDR对视力的危害,从而导致患者视力下降或丧失[2]。玻璃体切除术是临床用于难以治疗的眼后段疾病常用的手段,其疗效已得到广泛认可。23G和25G玻璃体切除术均为近年来临床应用较为广泛的微创眼科手术,但在两者疗效上有一定争议,因而明确23G、25G玻璃体切除术的效果对PDR患者手术的选择具有重要意义[3,4]。基于此,本研究通过分析23G和25G玻璃体切除术后PDR患者角膜荧光素染色、泪膜变化及炎症反应,旨在为临床PDR的治疗提供理论参考,现将研究结果报告如下。
资料与方法
一、一般资料
回顾性分析2018年1月至2019年1月在我院眼科接受玻璃体切除术的患者497例(497只眼)PDR患者的临床资料。纳入标准:(1)符合2018年美国眼科学会临床指南中PDR的诊断标准[5],并经眼B型超声等检查确诊;(2)符合玻璃体切除术指征,存在不同程度牵拉性视网膜脱离伴玻璃体积血或视网膜新生血管膜伴黄斑前膜;(3)均为单眼手术。排除标准:(1)白内障、Eales 病、视网膜孔源性脱离、视网膜血管阻塞、视神经病变、青光眼等非PDR眼科疾病者;(2)手术半年内无眼部外伤史和手术史;(3)晶状体严重混浊者;(4)依从性差,不配合随访者。按照手术方式分为两组,观察组行25G玻璃体切除术,共256例,男性156例,女性100例,年龄28~78岁,平均年龄(30.86±4.43)岁;对照组行23G玻璃体切除术,共241例,男性139例,女性102例。两组患者一般资料(性别、年龄、术前视力、术前散光度、伴增生膜、伴玻璃体积血)比较,差异无统计学意义(P>0.05)。
二、手术方法
所有患者手术均由同一位临床经验丰富的医师完成,其中观察组采用Alcon微套管25G手术系统,对照组采用Alcon微套管23G手术系统,“一步法”固定套管于巩膜上。高速玻璃体切割器(YD7C,上海寰熙医疗器械有限公司)切除周边机化或积血玻璃体,剥除玻璃体后皮质和纤维增生膜;电凝/光凝新生血管膜或活动性视网膜出血点;视网膜纤维增生剥除困难者,予以部分切除或片状保留。玻璃体积血、增生膜清除完成,液气交换后行视网膜激光光凝。根据患者眼部术中情况选择对应的填充物进行填充,视网膜松解无裂孔者予以灌注液填充,视网膜松解较小、裂孔较少者予以全氟丙烷填充,视网膜松解较大、裂孔较多者予以硅油填充。术后均未缝合切口,对症予以抗感染、抗炎、止血药物。
三、观察指标
(1)角膜荧光素染色(corneal fluorescein stain,CFS)评分,分别于术前1 d(T0)、术后3 d(T1)、术后7 d(T2)、术后14 d(T3)、术后30 d(T4),对角膜颞上、颞下、鼻下、鼻上 4 个象限的荧光素染色情况进行评分,总分为0(未染上色)~3(块状着染)分;(2)泪膜破裂时间(break-up time,BUT)测量,无风、光等干扰条件下,裂隙灯钴蓝光下观测眨眼后泪膜表面出现第一个干燥斑的时间间隔,正常值为15~45 s,不足10 s表明泪膜不稳定。(3)Schirmer I试验(Schirmer I test,SIT),以5 mm ×35 mm的邦杜夫荧光条标准滤纸轻柔置于患者下眼睑内侧1/3 结膜囊部,患者闭眼5 min后,取下滤纸,记录SIT值,≤5 mm说明泪液分泌异常。(4)术后第1天采用记分法评估炎症反应,0分为无房水闪辉现象;1分为有轻度房水闪辉现象;2分为房水闪辉现象较重,可正常观察虹膜纹理;3分为房水闪辉较重,影响虹膜纹理观察;4分为房水闪辉现象严重,前房有纤维渗出或虹膜纹理观察困难。
四、统计学处理

结 果
一、两组患者手术前后角膜荧光素染色评分比较
重复测量方差分析显示,时点效应、组间效应、时点与组间的交互效应均会对角膜荧光素染色评分造成显著影响(P<0.05);且T1、T2、T3、T4时刻观察组较对照组CFS 评分显著低(P<0.05);T2、T3时刻两组CFS 评分显著升高(P<0.05),T4时刻观察组CFS 评分基本恢复正常,而对照组CFS 评分仍显著高于术前(P<0.05)。

表1 两组患者一般资料比较

表2 两组患者手术前后角膜荧光素染色评分比较分)
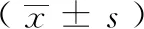
表3 两组患者手术前后泪膜变化比较

表4 两组患者术后1 d炎症发生情况比较[例(%)]
二、两组患者手术前后泪膜变化比较
重复测量方差分析显示,时点效应、组间效应、时点与组间的交互效应均会对BUT、SIT水平造成显著影响(P<0.05);且T1、T2、T3、T4时刻观察组较对照组BUT 显著长、SIT显著短(P<0.05);T2、T3时刻两组患者BUT显著降低,SIT显著升高,T4时刻观察组BUT、SIT基本恢复正常,对照组BUT显著短于术前,SIT显著长于术前(P<0.05)。
三、两组患者术后1 d炎症发生情况比较
观察组(50只眼,19.53%)和对照组(49只眼,20.33%)患者术后1 d炎症>2分的眼数差异不显著(P>0.05)。
讨 论
糖尿病性视网膜病变是由于血糖升高使小血管管壁增厚、变形和渗漏引起的主要致盲眼病之一,常发生于糖尿病10年以上患者[6,7]。 23G和25G玻璃体切除术均可直接穿透结膜,对机体造成创伤性低,且术后免缝合,其中23G玻璃体切割术的切口直径为0.7 mm,略长于25G玻璃体切除术的0.5 mm。
本研究对两组患者CFS情况进行分析,资料显示T1、T2、T3、T4时刻观察组较对照组CFS 评分显著低(P<0.05);T2、T3时刻两组CFS 评分显著升高(P<0.05),T4时刻观察组CFS 评分基本恢复正常,而对照组CFS 评分仍显著高于术前(P<0.05)。提示与23G玻璃体切除术的CFS着色情况比较,25G玻璃体切除术较差。其原因可能为围手术期对眼部的用药刺激眼表,造成角膜损伤;且手术切口、术中局麻等均会一定程度上影响眼部免疫功能,促进淋巴细胞转化为浆细胞,对角膜造成损伤[8]。CFS检测时,角膜、结膜完整不染色,只有出现破损才会出现荧光着色,着色程度越深面积越大则破损程度越严重,因此25G玻璃体切除术较23G玻璃体切除术对角膜、结膜的损伤低[9]。
研究显示,微创玻璃体切除术具有术后恢复快,炎症反应轻,患者舒适度高等特点[10,11]。本研究结果显示,T1、T2、T3、T4时刻观察组较对照组BUT 显著长、SIT显著短(P<0.05);T2、T3时刻两组患者BUT显著降低,SIT显著升高,T4时刻观察组BUT、SIT基本恢复正常,对照组BUT显著短于术前,SIT显著长于术前(P<0.05)。提示与23G玻璃体切除术对泪膜造成的变化相比,25G玻璃体切除术治疗PDR造成的变化较小。其原因可能为23G玻璃体切除术较25G玻璃体切除术手术切口稍大,造成局部水肿隆起,影响泪膜黏液层对眼表的黏附功能,使泪液在眼表上皮分布受限,从而导致泪膜稳定性降低,BUT长[12,13]。此外,玻璃体切除手术引起的眼表上皮损伤、局部水肿隆起以及术后炎症反应,均会刺激泪液分泌,导致泪液分泌增多,SIT明显升高,25G玻璃体切除术切口相对23G玻璃体切除术较小,术后泪液分泌量相对较少[14]。此外本研究中,观察组和对照组患者术后1 d炎症>2分的眼数比例分别为19.53%和20.33%,比较差异无统计学意义(P>0.05),与Taleb等[15]研究结果类似,说明23G、25G玻璃体切除术均安全有效。
综上所述,25G玻璃体切除术较23G玻璃体切割术对PDR患者角膜荧光素染色较浅,泪膜稳定性较强,炎症反应无明显差异。

