剖腹产术后再次妊娠阴道分娩的临床分析与研究
赵显学
巨野县妇幼保健计划生育服务中心妇产科,山东巨野 274900
近年来我国的剖腹产几率不断上升,使得产科面临较为严峻的问题,即剖腹产术后再次妊娠产妇行阴道分娩,从整体的一个数据上来看,我国无指征剖腹产概率位于世界第一,总剖腹产概率超过40%[1]。就目前产科的情况来看,随着二胎政策逐渐开放,出现越来越多再次生育的孕妇,但这些孕妇均有剖腹产史,为了避免分娩的风险,大多数产妇会直接选择剖腹产,但剖腹产通常会给产妇宫体带来一定程度的损伤,严重者可能会引起子宫破裂,危害母婴的安全,进一步加重生殖器官的创伤,基于此,也有一部分产妇选择阴道分娩[2]。该文回顾性分析该院2017年2月—2019年2月收治的120例剖腹产术后再次妊娠产妇,分别行阴道分娩与剖腹产分娩,观察其临床效果,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析该院收治的所有剖腹产术后再次妊娠产妇临床资料,并随机抽取120例作为研究对象,经计算机数字抽样法将其平均分为两组,即研究组(60例)与常规组(60例)。研究组产妇年龄25~40岁,平均年龄为(30.26±2.55)周岁;孕周38~41周,平均孕周为(39.41±0.48)周。 常规组产妇年龄24~39岁,平均年龄为(30.29±2.31)周岁;孕周37~41周,平均孕周为(39.99±0.78)周。两组产妇年龄、孕周时间范围等一般资料经差异无统计学意义(P>0.05),具有可比性。该次研究经由该院医学伦理委员会批准可执行。
纳入标准:①在此之前均接受剖腹产手术,且距离上次剖宫产手术不低于2年;②产妇及其家属在知晓该研究内容基础上,自愿签署相关协议;③均为自然受孕。排除标准:①存在胎位不正、胎儿畸形、前置胎盘等情况;②合并其他疾病者;③存在切口愈合不良、感染、发热等症状。
1.2 方法
两组产妇在入院后均需要在临产前2 d完成全血检查,医护人员需要准确掌握产妇的子宫状态以及胎儿的具体情况,根据产妇的实际情况预测在分娩过程中可能会产生的异常情况,并提前做好相应的应对方案。异常情况处理方案:如果出现胎头异常情况,应该要根据产妇的实际情况评估胎儿胎头位置,如果胎头明显比坐骨棘低,则可以应用胎头吸引术、会阴侧切术等方式帮助产妇分娩,并在操作过程中尽量减少对产妇子宫瘢痕的创伤;如果胎头明显比坐骨棘高,则应该要密切监测胎心、羊水的实际情况,并采用人工干预的方式帮助产妇分娩,尽量减少分娩所需时间,保证母婴健康;如果经阴道分娩产妇出现阴道大量出血、胎心音骤然减慢等异常情况,则应该立即采取剖宫产等。
在此基础上,常规组应用剖宫产进行分娩。首先需对产妇腹部皮肤进行消毒,铺设无菌巾;切开产妇的腹部皮肤,依次切开脂肪层、筋膜层、分离肌肉层,打开产妇腹膜层,充分暴露产妇的子宫,并切开子宫浆膜层、肌层,钳破产妇胎膜,将羊水吸尽之后取出胎儿,并切断脐带。待产妇的胎盘分娩出来之后擦拭产妇宫腔,观察产妇出血情况,如果产妇并未出现大量出血现象,则可以先关闭产妇的子宫肌层,清理产妇腹腔,依次缝合产妇腹膜层、肌肉层、筋膜层、脂肪层,最后缝合皮肤,手术完成之后清理产妇阴道,并观察产后出血情况。
研究组产妇应用阴道分娩方式,具体内容有:当产妇出现宫缩,进入第一产程时,需要立即安排专人看护,指导产妇不要过分紧张,放松心情,适当运动,并定期排尿,助产士需要密切观察产妇的子宫形态与胎儿情况,并将宫缩频率、强度等相关信息进行详细记录。如果产妇的产程潜伏期超过8 h,则可以根据产妇的实际情况静脉注射适量的安定,保证产妇能够有充足的休息时间;进入第二产程之后,助产士需要正确指导产妇运用腹压,并定期排尿,如产妇难以自行排尿,则需予以导尿排尿;进入第三产程之后需要密切观察产妇宫缩情况与腹痛情况,观察产妇血压变化、颜色、色泽变化,避免产后出血。
1.3 观察指标
对比两组产妇的手术相关指征(产程时间、产后出血量、住院时间)、新生儿Apgar评分以及产妇与新生儿状况。
1.4 统计方法
采用SPSS 22.0统计学软件进行数据分析,计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以频数和百分比(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 产程时间、产后出血量及住院时间
研究组产妇产后出血量、住院时间均短于常规组,差异有统计学意义(P<0.05);研究组产妇产程时间明显长于常规组,差异有统计学意义(P<0.05),见表1。
表1 两组产妇产程时间、产后出血量及住院时间对比(±s)

表1 两组产妇产程时间、产后出血量及住院时间对比(±s)
组别 产程时间(h) 产后出血量(mL) 住院时间(d)研究组(n=60)常规组(n=60)t值P值6.13±1.28 1.44±0.13 28.236<0.001 652.18±134.15 945.48±243.18 8.180<0.001 3.15±0.71 9.16±1.63 26.184<0.001
2.2 新生儿Apgar评分
研究组新生儿Apgar评分为(9.53±0.64)分,常规组新生儿Apgar评分为(9.44±0.69)分,研究组与常规组的新生儿Apgar评分差异无统计学意义 (t=0.741,P=0.460)。
2.3 产妇与新生儿状况
研究组产妇与新生儿发生感染、窒息及吸入性肺炎与常规组差异无统计学意义(P>0.05);常规组新生儿出现黄疸的例数明显高于研究组,差异有统计学意义(P<0.05),见表2。
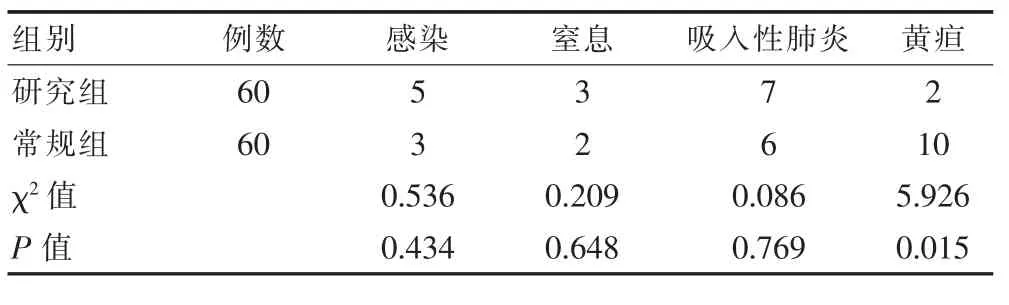
表2 两组产妇与新生儿状况对比
3 讨论
随着近年来我国人口老龄化越来越严重,国家逐渐开放二胎政策,再次妊娠的产妇人数越来越多。同时,随着现代医疗卫生服务水平越来越高,剖宫产手术已经得到较好的发展,技术也在不断改善,临床妇产科产妇选择剖宫产的几率越来越高,针对剖宫产再次妊娠产妇,绝大部分均会选择再次剖宫产,原因在于产妇如果行阴道分娩,将会有较大的可能出现子宫破裂的风险[3]。但有相关研究资料表明[4]:剖宫产后再次妊娠产妇再次选择剖宫产会提升并发症的发生几率,容易出现肠粘连、瘢痕子宫等情况,且针对剖宫产术后再次妊娠产妇实行剖宫产术也会在一定程度上加大手术的难度,容易导致产妇腹腔内气管受损、术中出血量过多、术后切口难以愈合等情况,将会进一步增加产妇的痛苦,给产妇与新生儿均会带来较大的负面影响。
在以往的相关研究中[5]:剖宫产术后再次妊娠选择阴道分娩的可行性并不高。但近年来随着医疗事业不断进步,有许多专家提出剖宫产术后阴道分娩并非不具备可行性,只是实际工作难度较大,需要引起医护人员的高度重视,在行剖宫产术后阴道分娩过程中应该要保持和谐的医患关系。如果医患关系较为紧张,或者医护人员过度为产妇强调阴道分娩存在的风险,则会降低产妇阴道试产的信心与决心,从而导致剖宫产术后阴道分娩几率较低。因此,产科医护人员应该结合产妇的实际情况,在目前现有的医疗水平下客观地为产妇分析各种分娩方式的利弊,并保持良好的医患关系,在有一定的条件下,应当鼓励产妇实行剖宫产术后阴道分娩[6]。
该次研究中选择剖宫产术后阴道分娩产妇均是产妇自由选择,研究结果表明:研究组产妇产后出血量为(652.18±134.15)mL、住院时间为(3.15±0.71)d,均短于常规组(945.48±243.18)mL、(9.16±1.63)d(P<0.05),说明剖宫产术后阴道分娩能够有效减少产妇产后出血量,缩短住院时间,同时阴道分娩还能促进产妇的康复速度,对产妇产后早日恢复具有一定的作用[7];这一结论与袁俊霞[8]的研究结论一致:观察组产妇产后出血量为 (648.41±131.18)mL、住院时间为(3.51±0.77)d; 对照组产妇产后出血量为 (943.12±234.15)mL、住院时间为(9.41±1.66)d(P<0.05)。 研究组产妇产程时间为 (6.13±1.28)h明显长于常规组(1.44±0.13)h(P<0.05),相比于剖宫产,剖宫产术后阴道分娩方式在产程上的优势并不明显;研究组新生儿Apgar评分与常规组相近(P>0.05);研究组产妇与新生儿发生感染、窒息及吸入性肺炎与常规组相近(P>0.05),不论是剖宫产术后行阴道分娩还是行剖宫产,对新生儿的心率、呼吸、刺激反应、肌张力的影响均不显著;常规组新生儿出现黄疸的例数为10例,研究组为2例,常规组明显高于试验组(P<0.05),说明剖宫产术后阴道分娩方式可以有效避免新生儿黄疸。这一结论与赵然[9]的研究结论相一致,其研究表明:剖宫产术后行阴道分娩产妇出现新生儿黄疸的例数有3例,少于行剖宫产术后行剖宫产分娩产妇出现新生儿黄疸的例数12例(P<0.05)。从总体情况来看,剖宫产术后阴道分娩更具有安全性与稳定性,因此产科医护人员在产妇满足一定的条件下,应当积极鼓励产妇行阴道分娩,并采取相应的措施加大对剖宫产术后阴道分娩优势的宣传力度[10]。同时,医院也要不断提升自身的医疗卫生条件,提前做好输血、母婴抢救等措施,并尽量减少产后并发症的发生率,最大限度地提升剖宫产术后阴道分娩的成功率,保证产妇与新生儿的安全。另外,医护人员也要让产妇及其家属正确认识剖宫产术后阴道分娩,避免产妇过于恐惧、焦虑,产生负面情绪,影响分娩成功率[11-12]。
综上所述,剖宫产术后再次妊娠经阴道分娩具有一定的可行性,临床医护人员应该要准确评估产妇是否具备相应条件,并采取合理有效的措施,引导产妇行阴道分娩,保证阴道分娩的成功率与安全性。

