不同入路方式治疗老年肱骨近端骨折的术后应激反应、并发症及功能对比
何家文 李得见 朱雅龙 周建华 禹宝庆
(上海市浦东医院 复旦大学附属浦东医院骨科,上海 201399)
肱骨近端骨折为肱骨关节面至距离外科颈远端1~2 cm的骨折,包括大结节、小结节、肱骨头和外科颈部位。因车祸、独特解剖结构、骨质疏松等内外因素双重作用下使本病发生率较高,报道〔1〕称其占全身骨折的2.5%,我国占4%~5%,且好发于老年人,2/3以上为老年人群。虽然肩部血运丰富,相对容易恢复,但因老年人血运循环差,加上患者存在不同程度糖尿病、高血压等疾病,保守治疗效果不理想,患者往往因卧床时间长,疼痛明显而缩短寿命,生活质量明显下降,故往往采取手术治疗。在进行钢板内固定手术时有多种入路选择,目前应用最广泛的有三角肌胸大肌入路与肩峰前外侧入路。前者切口较长,能充分暴露盂肱关节,需要将骨折附近端软组织进行剥离,在手术操作过程中可能损伤头静脉、腋神经和旋前动脉,增加肱骨头坏死等可能,加上切口较大,有一定创伤性,愈合时间长,容易产生肩关节粘连。肩峰前外侧入路符合微创原则,不容易破坏骨折端血运,有利于骨折愈合〔2〕。目前两组入路均广泛应用在临床上,但目前对老年人这一特殊群体采用入路利弊报道仍较少。本研究拟对比分析三角肌胸大肌入路与肩峰前外侧入路治疗老年肱骨近端骨折对患者术后应激反应、并发症及功能影响性,以期选择最佳治疗方案,提高疗效,降低并发症。
1 资料与方法
1.1一般资料 选取2015年6月至2020年6月100例老年肱骨近端骨折患者,按不同入路分为两组,每组50例。三角肌胸大肌组男31例,女19例,年龄60~78岁,平均(65.64±2.17)岁;Neer分型:一部分骨折9例、二部分骨折21例、三部分骨折20例;致伤原因:车祸伤19例、高处坠落伤12例、跌伤19例;受伤至手术时间4~19 h,平均(11.48±3.26)h。肩峰前外侧组男33例,女17例,年龄61~82岁,平均(65.71±2.21)岁;Neer分型:一部分骨折11例、二部分骨折20例、三部分骨折19例;致伤原因:车祸伤21例、高处坠落伤11例、跌伤18例;受伤至手术时间5~17 h,平均(11.35±3.19)h。纳入标准〔3〕:①均为新鲜骨折,经X线片、CT等明确,骨折移位>1 cm,成角>45°,无重要神经损伤;②Neer分型为Ⅰ~Ⅲ型骨折;③术前评估肝肾功能正常,均签署知情同意书。排除标准:①病理性骨折;②Neer分型为4型者;③既往肩部有手术史或肩关节活动受限;④合并其他部位骨折或骨筋膜室综合征。两组性别、年龄、骨折分型、致伤原因、受伤至手术时间比较差异无统计学意义(P>0.05)。
1.2方法 两组术后均前臂悬吊,根据引流量在术后48 h内拔除,术后3 d开始被动进行肩关节功能锻炼,术后2 w开始主动功能锻炼,术后8 w根据骨折愈合情况部分负重功能锻炼。两组均予全身静脉麻醉,术前均已完善实验室和影像学检查,明确骨折移位情况,均予头孢唑林钠2.0 g混合0.9%氯化钠注射液100 ml静脉滴注预防感染。
1.2.1三角肌胸大肌入路 在三角肌内侧做一10 cm左右弧形切口,在三角肌、胸大肌间隙进入,充分暴露骨折端,清除关节囊和骨折周围骨碎片,在纵向牵引情况下复位骨折端,用克氏针临时固定。选择合适长度锁定钢板,在导向器引导下分别将锁定螺钉固定肱骨头,远端固定肱骨干。修复损伤关节囊和肩袖,常规放置引流管,逐层缝合。
1.2.2肩峰前外侧入路 选择在肩峰前外侧下方1 cm作为近端切口,直至三角肌,切口长度约5 cm,依次切开皮下组织、深筋膜,找到三角肌中束肌纤维,纵向剥离,注意保护腋神经,在C臂机透视下进行手法复位,复位良好后使用多枚克氏针由外至内进行交叉固定,沿软组织窗插入锁定钢板,钢板近端在肱骨大结节下方0.5~1.0 cm,注意恢复颈干角和后倾角,选择合适长度螺钉固定,拔出克氏针在C臂机透视下观察钢板位置、螺钉尖端位置及骨折复位情况,活动肩关节,对肩袖损伤者用爱惜邦线将大小结节固定在钢板周边孔中,再次C臂机透视活动可后冲洗逐层缝合。
1.3观察指标 ①比较两组术前,术后1、3、9个月肩关节功能恢复情况,采用Constant-Murley评分从疼痛、日常活动、活动范围、肌力进行肩关节功能评估,分值0~100分,分数越高肩关节功能越好〔4〕。采用肩关节评估量表评估肩关节稳定性,分数0~100分,分数越高肩关节功能越稳定〔5〕。疼痛视觉模拟评分法(VAS)是将一把标有0~10刻度尺子,让患者对自身疼痛症状进行标记。②比较两组并发症情况,包括切口感染、肩峰下撞击综合征、螺钉松动/断裂、腋神经损伤。相关标准定义均参考文献〔6,7〕进行。③比较两组手术时间、术中出血量、切口长度、住院时间、骨折愈合时间变化情况。手术时间为切皮至缝合好时间;术中出血量以纱布数为准,一张浸满血迹计为出血量5 ml;切口长度以标尺测量为准;住院时间为入出院时间;骨折愈合时间为临床骨痂形成时间。④比较术 前和术后3 d两组围术期应激反应,指标包括促肾上腺皮质激素(ACTH)、皮质醇(COR)、C反应蛋白(CRP)、白细胞(WBC)、白细胞介素(IL)-6、超氧化物歧化酶(SOD)。空腹抽取肘静脉血,离心5 min,取上层清液,采用酶联免疫吸附试验检测ACTH、COR、IL-6、SOD;采用发光免疫法检测CRP,采用血常规诊断仪检测WBC。
1.4统计学方法 采用SPSS22.0软件进行t检验、χ2检验。
2 结 果
2.1两组手术前后相关评分比较 两组术前Constant-Murley评分、肩关节稳定性、VAS评分比较差异不显著(P>0.05),两组术后1、3、9个月Constant-Murley评分、肩关节稳定性评分较手术前显著升高,VAS评分较术前显著下降(P<0.01),且肩峰前外侧组术后1、3、9个月Constant-Murley评分、肩关节稳定性评分较三角肌胸大肌组更高,VAS评分较三角肌胸大肌组更低,差异有统计学意义(P<0.01),见表1。
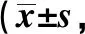
表1 两组手术前后相关评分比较分,n=50)
2.2两组应激反应指标比较 两组术前ACTH、COR、IL-6、SOD、CRP、WBC比较差异不显著(P>0.05),两组术后3 d较术前以上指标均显著升高(P<0.001),但肩峰前外侧组术后3 d ACTH、COR、IL-6、SOD、CRP、WBC含量较三角肌胸大肌组低,差异有统计学意义(P<0.01),见表2。

表2 两组应激反应指标比较
2.3两组围术期指标比较 肩峰前外侧组手术时间、术中出血量、切口长度、住院时间、骨折愈合时间较三角肌胸大肌组更低,差异有统计学意义(P<0.01),见表3。

表3 两组围术期指标比较
2.4两组并发症比较 肩峰前外侧组并发症发生率低于三角肌胸大肌组,差异有统计学意义(P<0.05),见表4。

表4 两组并发症比较(%,n=50)
3 讨 论
肱骨近端骨折是临床上常见骨折类型,老年人骨密度较低,存在骨质疏松,在外伤后极其容易发生骨折。以往多采用前臂悬吊制动,目前随着医疗技术发展,锁定钢板固定已成为常规治疗方案,对骨折张力侧有效固定能早期恢复骨折生物力学,降低内翻畸形并发症〔8〕。较保守治疗,钢板固定不仅减轻患者痛苦,缩短恢复时间,也能早期进行肩关节康复和功能训练,但如何再加强内固定和减少手术创伤成为目前老年肱骨近端骨折的重点。
经肩峰前外侧三角肌入路可直接显示肱骨干骺端和移位的大小结节,可对肱骨头进行复位,软组织损伤性低,降低可旋肱血管升支损伤,对骨折端血供破坏性小,对老年人来说,骨折端血供破坏少能促进骨痂形成,促进术后恢复〔9〕。而三角肌胸大肌入路切口较长,需完全暴露肱骨头和大小结节,剥离软组织范围广,加重旋肱前动脉和骨折小血管损伤,肱骨头血运变差〔10〕。本研究结果说明经三角肌间隙入路创伤性更低,患者依从性好,术后自身体验较好。研究〔11,12〕显示,肩峰前外侧入路可通过缝扎在肩袖上缝线将大小结节固定,可恢复肩袖稳定性。故术后肩峰前外侧入路在肩关节稳定性评分上更高。
从解剖学上看,腋神经在三角肌走行位于肩峰下4~5 cm处,报道〔13〕称经三角肌入路容易损伤腋神经。笔者经验为腋神经在中后分布较多,在三角肌前部分支少,腋神经从四边孔后横穿三角肌,在前、中束走行仅有一支,因此肩峰前入路仅需注意这一侧分支就能有效避免腋神经损伤。文献〔14,15〕称,肱骨头后下方和中心区域骨密度高,肩峰前外侧入路有助于钢板放置在张力侧,对减少螺钉拔出和固定松动有重要作用。而从并发症看,肩峰前外侧入路螺钉拔出、肩峰撞击、感染等比率更低,且不伤及腋神经。而对如何减少并发症和保证疗效,笔者经验有以下几点:①老年人关节囊松弛,肩峰至腋神经距离扩大,故植入钢板要以肱骨大结节顶点作为解剖标志;②钢板放置宁低勿高〔16〕,以免肩峰下撞击综合征,钢板近端宜放置在肱骨大结节下方0.5~1.0 cm;③不剥离骨膜,钢板可不完全贴服骨膜,以减少对血供破坏;④注意恢复颈干角和后倾角,螺钉长度要适宜,插入后要注意腋神经保护,可适当旋转肩关节进行判断〔17〕。
ACTH、COR、CRP、WBC、IL-6、SOD是临床上常用的应激反应指标,其水平高低反映机体炎症反应程度,术前这些指标均显著升高,说明机体处于应激状态。CRP、WBC、IL-6作为抗炎细胞因子和促炎细胞因子,含量改变会增加机体神经系统敏感性〔18〕,对痛觉更加深刻。SOD作为典型氧化应激指标,大量合成可反映机体内环境稳定状态。本研究结果说明采用肩峰前外侧入路对机体刺激性低,对机体内环境影响低,故术后疼痛不明显,患者可在短时间内进行康复训练,加上肩峰前入路可修补肩袖,故术后1个月肩关节稳定性明显提高〔19〕。目前研究表明,肩关节骨折术后3 d开始被动功能锻炼,术后2 w主动功能锻炼,功能锻炼能减轻炎症释放聚集,故VAS评分更低。
但需注意的是,虽然肩峰前外侧入路效果满意,但对Neer四部分骨折,经肩峰前外侧入路无法固定,此时必须选择三角肌胸大肌入路〔20〕,从而有效复位骨折端。但本文纳入病例均为NeerⅠ~Ⅲ病例,故未进行对比研究。但本次研究证实肩峰前外侧入路治疗老年肱骨近端骨折在降低应激反应,缩短围术期治疗时间和减轻并发症,提高肩关节功能的效果显著。

