经皮肝胆管穿刺碎石术后胆漏并发症的诊治与预防
陈少秋,王蕾,米杨,李业荣,汪新天,彭创,陈晨
(湖南师范大学附属第一医院/湖南省人民医院 肝胆外科/湖南省卫生健康委员会胆道疾病研究中心,湖南 长沙 410005)
肝胆管结石是我国常见疾病,其病因复杂,主要与胆道感染、胆道寄生虫、胆汁停滞、胆管解剖变异、营养不良等有关[1]。许多患者因合并门静脉海绵样病变、严重肝硬化、腹腔广泛粘连、肝门位置不佳等因素不便选择开腹手术治疗,而经皮肝胆管穿刺碎石术(PTCSL)以其微创、术后恢复快、住院时间短等特点和优势逐步受到了临床医师的亲睐[2],并越来越被患者及家属所接受。但PTCSL术中和术后仍会产生各种并发症,临床观察中许多肝胆管结石患者常有营养不良、胆道感染、胆汁性肝硬化等合并症,同时术者存在围术期准备不足、穿刺技术不规范及术中操作不当等原因,因此出血、感染、水电解质紊乱[3]、胆漏等并发症也不鲜见。我科在开展此术式早期,不可避免地发生了一些并发症,本文主要关注术后胆漏这一并发症。我们回顾性总结了2016年1月至2019年12月湖南省人民医院肝胆外科完成的40例PTCSL,针对术后胆漏并发症的诊治与预防进行了相关总结,现报道如下。
1 资料和方法
1.1 一般资料
复杂肝胆管结石行PTCSL手术治疗的患者共40例。纳入标准:(1)临床经肝胆胰彩超、上腹部CT及核磁共振检查诊断为复杂肝胆管结石;(2)有1次或以上胆道手术史、胆肠吻合史;(3)未出现中毒性休克、败血症;(4)无手术禁忌证;(5)无胆管出血及癌变;(6)患者知情并签署知情同意书。排除标准:(1)出现胆管出血及癌变者;(2)伴有严重的脏器损害或内科疾病者;(3)伴有严重的感染及其他免疫系统功能低下性疾病者;(4)伴有精神病史或精神病患者;(5)伴有凝血功能障碍或血液系统疾病者。40例中,男12例,女28例;年龄34~75岁,中位年龄56岁;单一肝段结石9例,2~3个肝段结石24例,4~5个肝段结石5例,6~8个肝段结石2例。术前肝功能Child-Pugh分级,A级20例,B级20例。
1.2 手术器械
奥林巴斯腹腔镜监视系统、一次性使用医用脉冲冲洗器(苏州爱得科技发展股份有限公司),钬激光系统(爱科凯能科技股份有限公司),经皮肝穿刺扩张鞘(深圳市库珀科技发展有限公司)。
1.3 手术方法
患者术前经CT或MRI诊断为肝胆管结石,综合患者病情后拟行经皮肝胆管穿刺碎石术(PTCSL)。采用超声引导下单点或多点经皮肝穿刺置管术(PTCD),二期行PTCSL术。患者体位采用头高脚低位,沿PTCD管置入导丝,置入导丝成功后,拔除PTCD管,稍切开皮肤,依次使用10、12、14、16号扩张器扩大窦道。再退出扩张器,沿导丝置入20号穿刺软鞘(图1)。置入输尿管硬镜或胆道镜探查(图2),配合钬激光碎石或取石网篮取石。术中用0.9%生理盐水冲洗,冲洗量6 000~20 000 mL,液体流速控制在10~30 mL/min,压力控制40~60 mmHg(1 mmHg=0.133 KPa),钬激光能量控制在0.8~1.6 J,频率控制在10~12 Hz。手术时间90~160 min,术中出血20~150 mL,术后常规置12~16号硅胶软管引流(图3)。
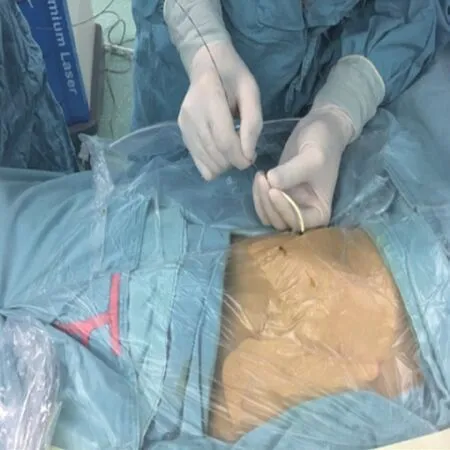
图1 术中沿PTCD管置入导丝

图2 术中使用输尿管硬镜经软鞘探查

图3 术后放置硅胶软管引流
2 结果
2.1 总体手术情况
40例患者,PTCSL术后中位肠道恢复排气时间2 d,术后中位住院时间6.4 d。
2.2 手术相关并发症情况
PTCSL术后出现发热7例,体温波动在37.3 ℃~38.7 ℃,其中5例术后第1天发热,后自行退热;其余2例考虑胆道感染,针对胆汁培养药敏结果,调整抗生素使用,术后第2天体温恢复正常。胆道渗血3例,予以输血、补液、静脉使用止血药物等处理措施后停止出血。术后出现胆漏1例。
2.3 术后胆漏的处理
该例胆漏患者术后第3 天诉腹痛、发热,体温37.8 ℃,胆道引流管无明显胆汁引流出。查体:全腹有压痛。CT扫描提示:右侧腹腔考虑腹腔脓肿形成(图4)。考虑引流管过粗、置入过深到达胆总管,从而导致胆汁引流不充分,胆道梗阻,胆道压力过高。予以禁食护理,同时给予静脉输注抗生素抗感染和维持电解质及酸碱平衡药物治疗,退管并采用超声引导下定位脓腔留置腹腔管引流。退管后原胆道引流管第1天引流胆汁约400 mL。脓腔穿刺后引流管日引流胆汁样液体约500~1 000 mL,处理过程中患者无明显不适。术后第14天患者带管出院。术后2周来院复查CT(图5),脓腔较前明显缩小,腹腔引流管无明显液体外流,原胆道引流管引流通畅,予顺利拔除腹腔引流管。术后2 个月复查CT(图6)提示腹腔脓肿基本吸收,试夹管后无不适,予以拔除原胆道引流管。
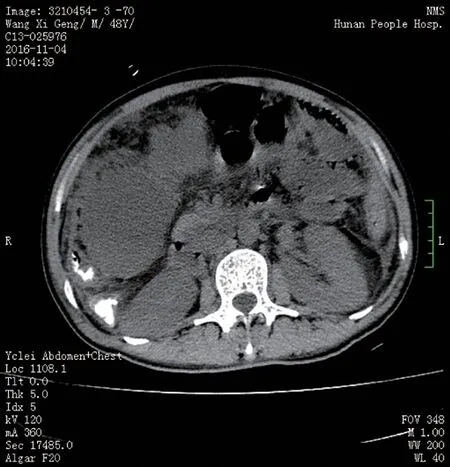
图4 术后第3天CT提示腹腔脓肿形成

图5 术后2周CT提示脓腔较前明显缩小

图6 术后2个月CT提示腹腔脓肿基本吸收
3 讨论
3.1 经皮肝胆管穿刺碎石术(PTCSL)的发展
PTCSL的建立基于经皮肝穿刺置管术(PTCD)的成熟[4],通过人工经皮经肝穿刺建立一条新的通路进入胆道。1974年在日本开展了经皮经肝胆道镜(PTCS)技术,国内PTCSL由张宝善教授[5]于1985年引进,后不断改良与创新,成为对肝胆管结石诊疗方法的补充。但其作为一种有创手术,势必会产生一些术后并发症,并且国内外对于该术式术后胆漏的研究甚少。
3.2 PTCSL术后胆漏的临床表现
(1)上腹胀痛伴发热,右上腹常有压痛或反跳痛等腹膜炎症状。(2)胆道引流管无明显液体引流出,且管周可以出现胆汁渗漏,敷料可被胆汁黄染渗湿,一天可换药数次。(3)患者血清总胆红素上升。(4)腹腔穿刺抽出胆汁样液体。(5)查腹部超声可见腹部有液性暗区,CT提示腹腔内脓腔形成,提示胆漏。(6)经胆道引流管注入造影剂可见肝膈之间有造影剂溢出,此常可明确胆漏;或经管注入造影剂时造影剂可从管周漏出。若胆汁积于腹腔可引起胆汁性腹膜炎,合并细菌感染时可引起化脓性腹膜炎、腹腔脓肿,细菌吸收入血可引起肝内广泛性毛细胆管炎或多发性肝脓肿,并可引起应激性溃疡、肝或肾功能不全、低蛋白血症、酸碱失衡和电解质紊乱,最终导致多脏器功能衰竭死亡。
3.3 PTCSL术后胆漏的处理
PTCSL术后胆漏常见于以下几种情况:(1)在超声引导下置入胆道引流管时,有时由于超声定位不佳,穿刺针置入过深,出现胆漏[6]。(2)肝胆管结石患者病史较长,且合并有营养不良[7],在经皮肝穿刺置管后,窦道形成不佳,置入扩展器鞘时,易出现窦道破裂。(3)术中使用器械不当造成胆管损伤,如钬激光击穿胆管。(4)术中置管时,窦道引流管未完全置入肝内胆管,仅置入窦道,胆汁未从胆道引流管引出,顺窦道漏出。(5)术中置入引流管过细,胆汁从管周漏出。(6)术中置入引流管过粗且过深,导致肝内胆管未充分引流,引起胆管梗阻,胆汁引流不畅,胆道压力升高,导致胆汁漏出。(7)残石未取干净,细小结石堵塞引流管,胆汁从管周漏出。
PTCSL胆漏的处理:及时将漏到腹腔内的胆汁引出体外,避免胆汁对人体的损伤,是减少并发症、降低病死率的关键。当患者出现上述疑似胆漏的临床表现时,应尽早引起重视,并尽快完善相关检查并明确诊断,如血常规、肝功能、腹部超声、T管造影、MRCP或CT扫描,在明确胆漏的部位及腹腔内脓腔的大小、位置后,应及时做出处理,如在超声引导下行腹腔穿刺置管引流,注意保持各引流管的引流通畅,并可根据引流液培养结果及药敏结果使用敏感抗生素[8]。若胆道梗阻,胆道压力升高,必要时急诊行PTCD胆道及腹腔双减压。密切观察患者的病情变化,若患者腹部体征加重,应该尽快开腹探查清创,处理胆漏。此外,PTCSL术应在有丰富治疗肝胆管结石临床经验的高年资医师指导下进行,手术医师应做好规范的操作培训,必要时可与泌尿外科及超声科医师开展多学科合作,保证穿刺置管的操作安全。并且根据术中情况做好中转开腹手术的准备。
综上所述,PTCSL作为复杂肝胆管结石的重要治疗方法,目前业已逐步运用于临床。重视PTCSL术后胆漏、感染、出血、水电解质紊乱相应并发症的发生,提高对此类并发症的临床诊治与预防水平,对保障PTCSL手术安全,加快患者术后康复具有重要的临床意义。