口服营养补充剂在老年髋部骨折患者围术期的应用
林晓燕 冯雁玲 邓志珊
佛山市南海区人民医院骨二科 528200
由于体重下降和其他可能阻碍营养摄入、吸收的因素,老年人罹患营养不良的风险显著增加。据调查,老年住院病人中有超过50%的人群合并营养不良〔1〕。口服营养补充剂(Oral Nutritional Supplements,ONS)可增加老年患者的肠内营养摄入,但由于受老年患者依从性较低的制约,其作为支持治疗的真实获益往往被低估〔2-3〕。髋部骨折的老年患者,基线营养状况已被证明是术后并发症的预测因素〔4-5〕。目前的营养指南指出,老年患者髋部骨折术后建议使用ONS,以减少术后并发症的发生风险〔6〕。既往也有研究表明,正常或轻度营养不良的老年患者髋部骨折术后给予ONS可提高血清白蛋白含量〔7〕,并可减少这些住院时间较长的老年患者的术后并发症〔8〕。然而,老年患者髋部骨折围术期使用ONS的临床疗效报道较少。在其他手术中,围术期肠内营养已经被证明优于术后补充〔9-10〕,因此,本研究旨在探讨围术期给予髋部骨折手术的老年患者ONS的效果。
1 资料与方法
1.1 一般资料
选择2019年1月至2020年12月因髋部骨折,需手术治疗的65岁以上正常或轻度营养不良患者100例。排除标准:①中重度营养不良患者(入组前1个月体重下降超过5%或入组前6个月体重下降超过10%〔11〕,和(或)血清白蛋白浓度低于2.7 g/dl〔12〕);②合并其他严重威胁生命的器质性疾病,如急、慢性肾衰竭、肝功能不全或肝硬化、纽约心脏协会(NYHA)心功能分级〔13〕为Ⅲ级或Ⅳ级、呼吸衰竭等;③合并影响ONS摄入或吸收的胃肠道疾病;④入组前6个月内使用过ONS或其他方式的额外营养支持。在正式治疗前,研究者已获得受试者自愿签署的知情同意书。
1.2 干预方法
采用随机、对照、开放、平行的设计,以随机数表的方式1∶1分配患者至治疗组和对照组。本研究采用的ONS由该院营养科根据髋部骨折患者营养需求定制,是一种以整蛋白为氮源的肠内营养制剂,每400 ml营养液中含蛋白28.32 g,碳水化合物占能量比例为54.5%,热量达304 kCal(1 270.7 kJ)。每天1杯ONS,加上日常饮食,基本可满足老年髋部骨折患者围术期的蛋白需要量。
治疗组患者自入院始至术后出院,每日1杯ONS。对照组无需服用ONS。为方便计算受试者代谢率,患者入院治疗的日常饮食由医院工作人员统一配餐,平均日蛋白含量为100 g。用Harris-Benedict方程计算基础代谢率,估算总体代谢率系数定为1.3。
1.3 观察指标
主要观察指标:血清白蛋白、前白蛋白、体重、体重指数(BMI)、肱中围和三头肌围度的变化。次要观察指标:对ONS的耐受性、住院时间、术后并发症以及从术后到可以活动的时间。详细记录从患者确定诊断到并发症完全康复的时间,包括长期固定、因骨质疏松和骨折延迟愈合导致的康复治疗延缓、感染和其他并发症等(如伤口感染、呼吸道或泌尿道感染、急性冠脉综合征、呼吸衰竭、腹泻、恶心、呕吐、严重贫血需要输血等)。术后并发症由内科和康复科负责后续治疗。
1.4 数据收集
患者入院后禁食12 h,采集基线静脉血样本并送至该院检验科。血清白蛋白、前白蛋白、空腹血糖、肌酐、肝功能和脂质谱使用全自动生化分析仪测定。血清白蛋白、前白蛋白采用溴甲酚绿法和比浊法测定,正常范围分别为3.3~5.2 g/L、20~40 mg/dl〔14〕。营养不良分级采用营养评估表(Mini Nutritional Assessment,MNA)〔15〕进行打分。记录每个患者最近的体重和身高并计算BMI,测量肱中围和三头肌围度。此后,术后48 h,每周同一时间及出院时重复以上检测。
1.5 数据分析
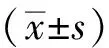
2 结果
2.1 一般情况
试验中无患者中途退出或脱落, 100名受试者均完成了研究。两组患者年龄、性别、身高、基线BMI和营养指标差异无统计学意义(均P>0.05),见表1。此外,患者中营养状态正常(即基线体重和血清白蛋白含量正常)的比例为对照组30例(66%),治疗组27例(54%),其余患者均合并轻度营养不良,两组分布差异无统计学意义(χ2=2.443,P=0.118)。防旋股骨近端髓内钉(PFNA)手术比例分布如下:对照组19例(38%),治疗组24例(48%);其余患者行全髋关节置换术,两组分布差异无统计学意义(χ2=0.599,P=0.432)。

表1 受试者基线一般性状和生化指标特征比较
2.2 主要终点指标
治疗组基线血清白蛋白与术后48 h、术后1 w和出院时水平比较差异均有统计学意义(F=6.599,P<0.001)。相比治疗组,对照组术后血清白蛋白下降幅度更大,且白蛋白恢复更不明显(F=4.672,P=0.002)。在整个住院过程中,治疗组血清前白蛋白术后也出现了显著变化(F=6.389,P=0.001),对照组的前白蛋白变化方式与白蛋白类似(F=2.833,P=0.041)。见表2。

表2 两组患者血清白蛋白、前白蛋白水平比较
2.3 次要终点指标
手术前后及两组间BMI (手术前后F=2.509,P=0.089;两组间F=0.716,P=0.582)、三头肌围度(手术前后F=0.584,P=0.636;两组间F=0.852,P=0.540)、肱中围(手术前后F=3.942,P=0.070;两组间F=0.031,P=0.864)差异均无统计学意义。见表3。
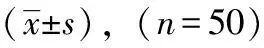
表3 两组患者手术前后BMI、三头肌围度、肱中围比较
对照组和治疗组术后留院时间相似,两组患者术后至可活动时间相似,总住院时间也相似〔对照组和干预组分别为(18.9±4.4)d和(19.0±4.2)d〕,组间比较差异无统计学意义(P>0.05)。2组术后并发症发生率差异不明显,两组并发症住院治疗时间差异也无统计学意义。见表4。

表4 两组患者术后结果比较
2.4 患者依从性和不良事件
治疗组患者每天服用ONS的依从性为(52.2 ±12.1)%。治疗组患者术前住院时间为(5.8 ±1.8)d,对照组为(6.1±1.6)d,两组差异无统计学意义(t=0.782,P=0.437)。在整个研究过程中,两组患者平均摄入的能量和蛋白质含量见表5。相较于对照组,治疗组患者能量摄入更高(t=2.083,P=0.042)、总蛋白质的摄入量更高(t=6.762,P<0.001)、单位体重蛋白质摄入量更高(t=7.632,P<0.001),但两组间非蛋白的能量摄入量相似,差异无统计学意义(t=1.134,P=0.262)。安全性方面,治疗组和对照组的不良反应发生率类似,且治疗组无患者因此中断ONS补给。

表5 两组患者在整个研究过程中摄入的能量对比
2.5 ONS与手术并发症发生风险的关系
将术后并发症的发生作为因变量,年龄、性别、基线BMI、肱中围、三头肌围度、MNA评分、非蛋白质能量摄入和每日补充蛋白质含量作为协变量纳入逻辑回归模型。结果发现每日补充蛋白质含量与术后并发症风险呈负相关(OR[95%CI]=0.918[0.887~0.985],P=0.003),即术前补充更多的蛋白营养成分,老年人髋部骨折手术后并发症发生风险降低。
3 讨论
本研究证明,对于正常营养或轻度营养不良并接受手术治疗的老年髋部骨折患者,围术期应用ONS有助于术后血浆蛋白含量的恢复。血清白蛋白是髋部骨折患者术前和出院时的一个独立预后因素〔16〕,可影响手术修复后的康复效果〔17〕。因此,ONS对术后白蛋白增加的有益作用具有临床意义。最近有指导方针提出,老年患者手术后需要1.0~1.2 g/(kg·d)甚至更多的蛋白质摄入来恢复肌肉含量〔18〕,而本研究使用的ONS 提供了患者1.17~1.57 g/(kg·d)的蛋白质摄入量。另外,每日蛋白质摄入较高的患者更不易患术后并发症,而ONS可提高治疗组患者每单位体重摄入的蛋白质含量,因此营养状况正常或合并轻度营养不良的髋部骨折老年患者围术期使用ONS或可改善预后。
先前已有研究发现,ONS对患者营养状况、住院时间、术后并发症等可产生有益影响〔19〕;但也有研究发现,ONS与术后体重减少和肱中围减少有关〔20-21〕。围术期营养是否优于仅术后补充营养尚不清楚。既往研究间的差异可能是由于纳入患者的异质性,包括基线营养状况和患者在研究过程中服用ONS的依从性。为了避免既往研究存在的异质性问题,本文从营养状况和纳入、排除标准方面选择了一个定义明确的人群。此外,在本研究中,尽管缺乏ONS的高依从性,但与对照组相比,补充ONS的患者达到了更高的热量和蛋白质摄入量,每单位体重蛋白质摄入量也显著增多,这也证明补充ONS与较少的术后并发症相关。
综上所述,目前的营养指南中建议老年患者髋部骨折及骨科手术后使用ONS以减少并发症。虽然ONS似乎对这些患者的死亡率没有重大影响,但营养补充可能对术后并发症的发生率有积极的影响,尤其适用于营养不良的患者。本研究结果显示,在正常营养或仅轻度营养不良的髋关节骨折手术的老年患者中,在入院时、术前、围术期实施ONS或对血清蛋白水平和术后并发症有积极的影响。
利益冲突所有作者均声明不存在利益冲突

