无痛纤支镜检患者经鼻咽高频喷射通气供氧下循环参数及不良反应研究
赵志钢,苏明,冯鹏玖
(广西柳州市中医医院,广西 柳州)
0 引言
纤支镜检是呼吸系统疾病诊断和治疗的重要手段之一,可用于肺部恶性肿瘤、弥漫性肺疾病等疾病的诊疗中[1]。纤支镜检对麻醉的要求较高,传统方案采取局部表面麻醉,在检查过程中患者处于清醒状态,镜身的操作与对气管黏膜的刺激下,会使其产生较为强烈的呛咳与畏惧[2]。因患者大多年龄偏高,全身多系统功能存在下降情况,麻醉风险评分等级较高,使麻醉的实施面临较大的挑战与风险[3]。研究发现,经口咽通气管喷射通气、普通鼻导管喷射通气后,患者易出现低氧血症,引起缺氧问题,导致镜检操作被迫停止[4]。经鼻咽通气道喷射通气策略为近年来兴起的一种技术,可使上呼吸道保持通畅状态,通过给予患者间断性给氧,防止缺氧问题发生[5]。
1 资料与方法
1.1 临床资料
以2018年3月至2018年8月进入本院拟行纤维支气管镜检的90例患者为对象。三组的基本资料差异比较,无统计学意义(P>0.05),见表1。
1.2 方法
检查前,给予所有患者禁饮2 h及禁食6 h,创建静脉通路,进行常规口腔清洁,对生命体征做密切监测,取患者仰卧体位,予以3 L/min流量鼻导管吸氧5 min,缓慢静脉注射5 mg地佐辛,0.05 mg芬太尼,0.5~1.5 mg/kg丙泊酚,用药期间不断叫醒患者,告知其吸气,至唤之不醒、体动反应及睫毛反射均消失时,展开镜检。定位气管隆突部位、声门部位,经吸痰口给予患者喷洒2 mL 2%利多卡因,结合患者体动反应、意识反射、生命体征的变化情况,对丙泊酚的持续泵注速度进行调整,维持3~5 mg/(kg·h)。用药期间,若有无法抑制的呛咳行为、体动现象发生,予以静注0.05 mg芬太尼。与此同时,对照1组麻醉平稳后予以放置适合型号的口咽通气道,将吸痰管改造后一端连接高频喷射呼吸机,另一端放入鼻咽(口咽)通气道中;而对照2组则对吸痰管进行改造后,将其一端与高频喷射呼吸机进行连接,并将另一端放置于患者一侧的鼻甲内;试验组麻醉平稳后经鼻放置型号适合的鼻咽通气道,前端开口位于正对会厌和声门,对吸痰管进行改造后,将其一端与高频喷射呼吸机进行连接,并将另一端放置于患者的鼻咽(口咽)通气道中。管道固定操作结束后,给予所有患者高频喷射通气,初始阶段,将通气频率调整为60次/min,结合患者的血气分析指标、呼吸频次及其血氧饱和度等,判断其是否需要配合进行手动辅助呼吸。无痛纤支镜检期间,如果患者的SPO2水平明显降低,且处于85%~90%,需及时退镜,给予患者面罩加压给氧,及时准备抢救措施。无痛纤支镜检结束后,及时停药,密切监测生命体征,至患者的认知功能有所恢复,同时处于完全苏醒状态后,协助其离开诊室。
表1 三组患者基本资料(n,±s)

表1 三组患者基本资料(n,±s)
组别 性别 年龄(岁) 体重(kg)男 女 最低 最高 平均 最低 最高 平均对照1组 17 13 41 73 59.57±7.89 42 73 60.52±6.13对照2组 18 12 40 75 61.17±5.99 40 76 59.88±7.62试验组 18 12 42 75 62.83±8.84 44 75 62.74±8.19
1.3 观察指标
(1)血流动力学:T0、T1、T2及 T3时,分别记录三组 MAP、HR及SPO2水平。(2)动脉血气分析指标:T0、T2及T3时,分别记录三组PaO2及PaCO2水平。(3)不良反应:包括呛咳、恶心、体动、需面罩加压给氧及心血管不良事件等。
1.4 统计学分析
本研究数据处理软件为SPSS 20.0,采用χ2和t检验,P<0.05为差异有统计学意义。
2 结果
2.1 血流动力学
T1、T2、T3时,试验组的平均动脉压(MAP)及心率(HR)与T0时对比,差异无统计学意义(P>0.05),而对照1组、对照2组患者的MAP及HR 水平均比 T0时更高(P<0.05);T2、T3时,试验组血氧饱和度(SPO2)水平比对照2组更高(P<0.05),见表2。

images/BZ_15_236_1445_1246_2195.png
2.2 动脉血气分析指标
T2、T3时,三组的血氧分压(PaO2)水平比 T0时升高,且试验组高于对照1组、对照2组患者(P<0.05),试验组的二氧化碳分压(PaCO2)水平与T0时对比,差异无统计学意义(P>0.05),而对照1组、对照2组患者的PaCO2水平则比T0时更高(P<0.05),见表3。
2.3 不良反应
试验组的不良反应发生率比对照1组及对照2组低(P<0.05),见表4。
3 讨论
无痛纤支镜检时,镜检医师需经鼻、口将支气管镜插入至受检对象下呼吸道中,通过纤支镜镜头下对病变组织进行观察,以达到镜检目标[6]。纤支镜检查中,通气方法、麻醉深度的选择不仅是影响无痛纤支镜检效果的重要因素,纤支镜也可能使患者气道出现狭窄状况,且全麻纤支镜检患者多存在肺功能偏差问题,致使低氧血症始终难以得到控制[7]。对此,在确保纤支镜检顺利展开,予以主动加压给氧,是缓解呼吸梗阻、呼吸抑制,防止低氧血症出现的重要措施。
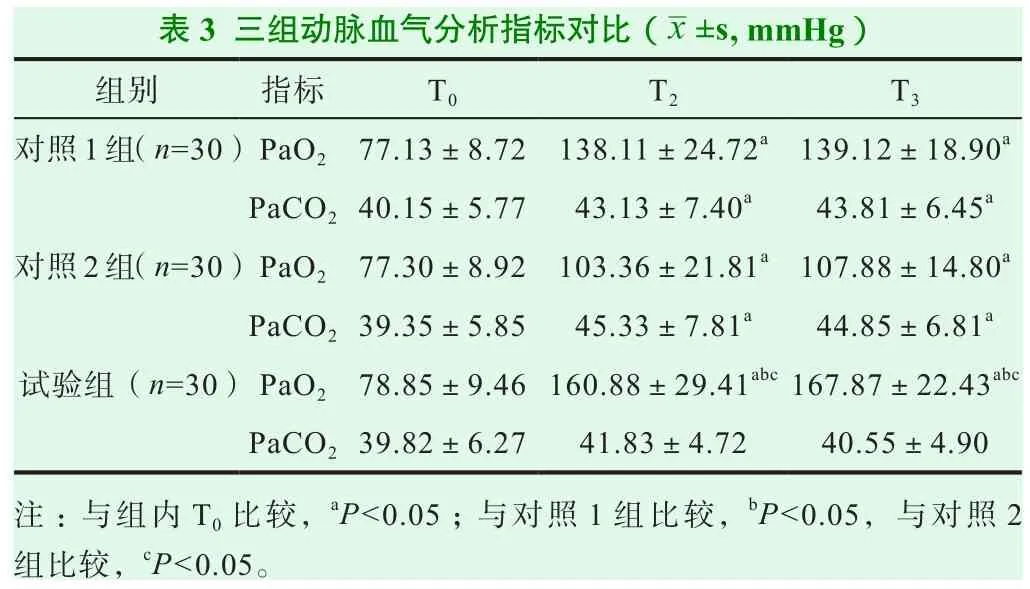
表3 三组动脉血气分析指标对比(images/BZ_14_1967_2143_1991_2176.png±s, mmHg)组别 指标 T0 T2 T3对照1组(n=30)PaO2 77.13±8.72 138.11±24.72a139.12±18.90a PaCO240.15±5.77 43.13±7.40a 43.81±6.45a对照2组(n=30)PaO2 77.30±8.92 103.36±21.81a107.88±14.80a PaCO239.35±5.85 45.33±7.81a 44.85±6.81a试验组(n=30)PaO2 78.85±9.46160.88±29.41abc167.87±22.43abc PaCO239.82±6.27 41.83±4.72 40.55±4.90注:与组内T0比较,aP<0.05;与对照1组比较,bP<0.05,与对照2组比较,cP<0.05。

表4 三组不良反应发生情况对比[n(%)]组别 例数 呛咳 体动 心血管不良事件需面罩加压给氧 恶心对照1组 30 8(26.67) 9(30.00) 6(20.00) 5(16.67) 7(23.33)对照2组 30 8(26.67) 8(26.67) 7(23.33) 8(26.67) 7(23.33)试验组 30 1(3.33)ab2(6.67)ab1(3.33)ab 0(0)ab 1(3.33)ab注:与对照1组比较,aP<0.05,与对照2组比较,bP<0.05。
经鼻咽高频喷射通气供氧技术的应用,通过比鼻咽通气道进行合理运用,在喷射氧气的基础上,给予呼吸末二氧化碳进行密切监测,使呼吸梗阻得以充分解除,确保上呼吸道维持通畅状态[8]。此次将经鼻咽高频喷射通气供氧技术应用于无痛纤支镜检患者中,结果发现T1、T2、T3时,对照1组、对照2组患者的 MAP及 HR水平均比T0时更高(P<0.05);T2、T3时,试验组SPO2水平比对照2组更高(P<0.05),不仅试验组的PaO2水平比T0时升高,且高于对照1组、对照2组患者(P<0.05),同时对照1组、对照2组患者的PaCO2水平比T0时更高(P<0.05),表明经口咽通气道喷射通气方案则易使心率及血压增加,经鼻咽通气道喷射通气则可使患者心率与动脉血压维持在稳定的范围。原因在于:经口咽通气道喷射通气方案会对口咽部造成刺激作用,导致其血流动力学指标出现异常改变,致使患者的血压水平升高。与之相比,经鼻咽通气道喷射通气方案中,所用材质为鼻咽通气管,其材质十分柔软,并且顺应性较强,予以置入时,通常不会对患者造成较大的刺激作用[9-10]。
综上,无痛纤支镜检患者经鼻咽高频喷射通气供氧的效果显著,有助于稳定患者血流动力学及动脉血气分析指标,提升镜检安全性。

