机会性筛查人群人乳头瘤病毒多重感染结果分析*
石夏,刘帅斌,郝晓明,李虎,胡丽娜
400000 重庆, 重庆医科大学附属第二医院 妇产科
宫颈癌为全球女性第四大最常见癌症,也是全世界面临的重大公共卫生问题。根据国际癌症研究署估计,2018年全球约有56.9万新发病例,与宫颈癌相关死亡人数约31.1万[1]。2020年11月17日,WHO提出“加速消除宫颈癌全球战略”,标志全球194个国家首次承诺消除一种癌症,包括三项关键措施:疫苗接种、筛查和治疗。到2050年,成功实施这三项举措预计可以减少40%以上宫颈癌新病例和500万相关死亡[2]。
接种HPV预防性疫苗可实现宫颈癌一级预防[3]。对免疫前HPV感染率及亚型分布的调查是评估HPV疫苗接种后影响的基础。越来越多研究对不同地区HPV感染状况进行了调查,但其中关于HPV多重感染数据有限。多种HPV亚型感染的累积可以作为子宫颈上皮内瘤变风险增加的替代标志物。因此,本研究旨在回顾性分析2010~2018年本院机会性筛查的64 911名女性中HPV多重感染情况,以帮助开发HPV疫苗,并为今后疫苗接种效果的长期监测提供基线数据。
1 资料与方法
1.1 临床资料
回顾性收集2010年1月至2018年12月期间于重庆医科大学附属第二医院因各种妇科疾病和健康体检接受HPV亚型检测的64 911名女性。纳入标准如下:1)有性行为史;2)同意接受HPV检测并自愿参加这项研究。怀孕或有宫颈癌、宫颈上皮内瘤变病史或接种过HPV疫苗的妇女被排除在外;已专门对相同就诊号的患者信息进行剔除。被筛查者的年龄为16~75岁,平均(46.29±9.27)岁。
1.2 试验方法
1.2.1 标本采集 在非月经期采样,采样前3天禁止使用阴道栓剂,采样前1天禁止性生活。用无菌棉拭子擦拭宫颈口分泌物,再使用宫颈刷于宫颈口单向旋转5周,取得足量宫颈脱落上皮细胞,并将其保存于盛有细胞保护液的试管内,立即送检。
1.2.2 HPV亚型检测 本院采用凯普HPV分型检测试剂盒、thermal cycler S1000 PCR扩增仪和HybriMax医用核酸分子快速杂交仪,进行PCR-反向点杂交试验。共检测23种HPV亚型,分别为HPV6、11、16、18、31、33、35、39、42、43、45、51、52、53、56、58、59、66、68、73、81、82、83。
1.2.3 质量控制 检验设备和试剂均通过国家临检中心认证;检验人员均经过专业培训且取得相关证件;每次实验设有阴性及阳性对照。
1.3 统计分析
所有数据均在SPSS 24.0统计软件包上进行计算,其中率的比较采取卡方检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 HPV感染类型总体分布情况
在64 911例HPV分型检测的女性中,HPV感染共18 891例,总感染率为29.10%(18 891/64 911)。其中单一HPV感染占70.01%(13 225/18 891),多重感染占29.99%(5 666/18 891)。二重感染是主要感染形式,共3 895例,占68.74%(3 895/5 666)。多重感染中,随着合并感染HPV型别数增加,感染例数明显减少(表1)。

表1 HPV感染类型总体分布情况
2.2 不同年份HPV多重感染情况
2010~2018年期间,进行HPV检测的总例数逐年增加,2018年较2010年增长5倍,HPV总感染率波动在24%~37%(表2)。不同年份HPV总感染率差异有统计学意义(χ2=375.344,P<0.001),整体感染率呈下降趋势。多重感染率2014年最高(13.02%),2018年最低(6.71%),不同年份单一感染和多重感染差异有统计学意义(χ2=130.946,P<0.001)。
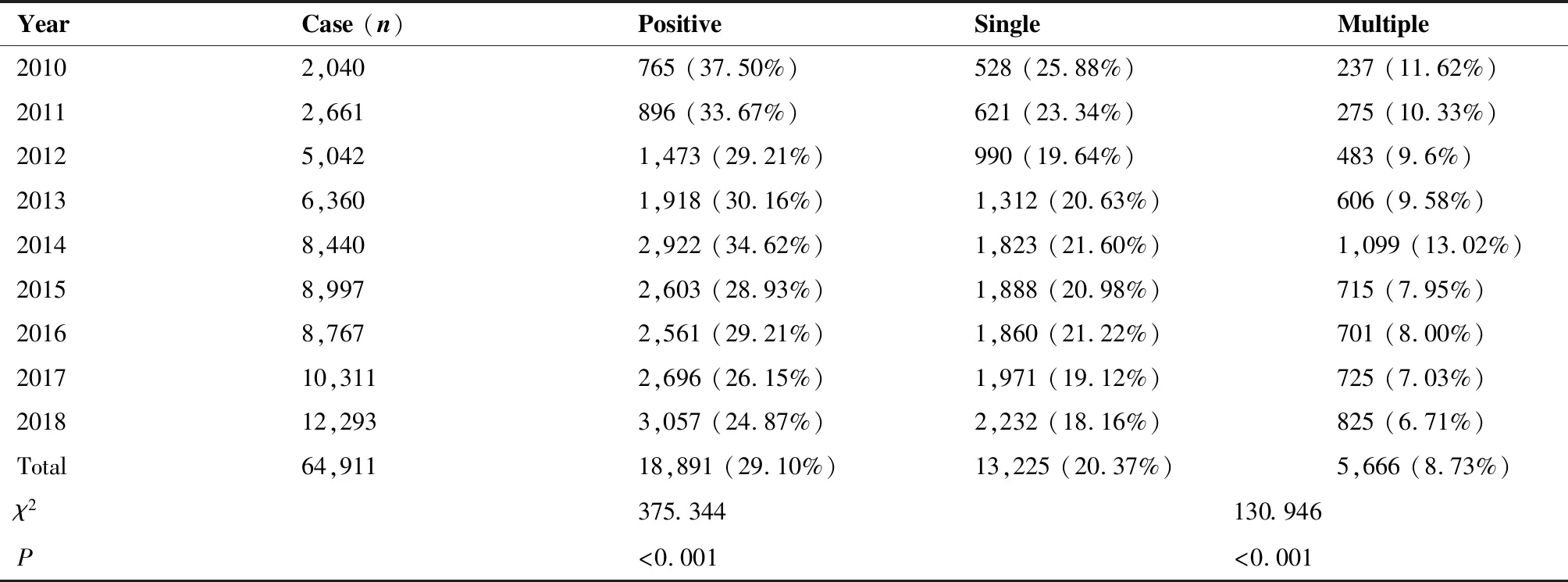
表2 不同年份HPV多重感染情况
2.3 不同年龄段HPV多重感染情况
在64 911例中,具有完整年龄信息者共40 275例。按年龄段分为5个亚组:<30岁、30~39岁、40~49岁、50~59岁和≥60岁。
各年龄段总感染率和多重感染率趋势一致,呈“U”形分布。多重感染率最高在≥60岁组(12.91%),其次为<30岁组(9.97%);多重感染率最低在40~49岁组(5.39%)。不同年龄段HPV单一感染和多重感染差异有统计学意义(χ2=174.72,P<0.001)(表3)。
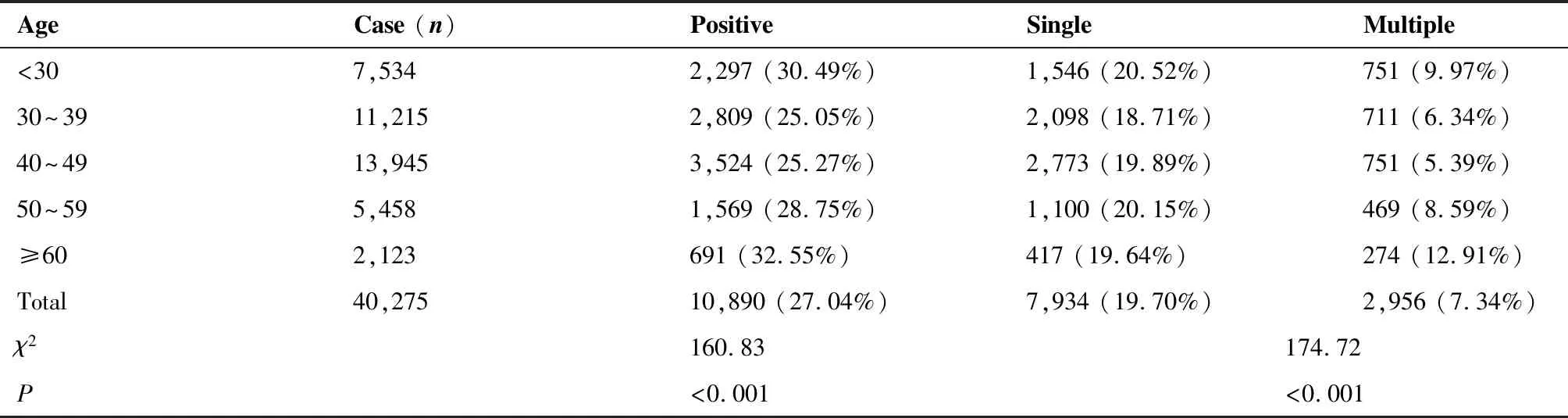
表3 不同年龄段HPV多重感染情况
2.4 HPV多重感染亚型分布情况
在5 666例多重感染中,最常见的HPV亚型是:HPV52、16、58、81、56,以高危型人乳头瘤病毒(high-risk human papillomavirus,HR-HPV)感染为主。在HR-HPV感染中,前3位常见亚型是:HPV52、16、58;在低危型人乳头瘤病毒(low-risk human papillomavirus,LR-HPV)感染中,前3位常见亚型是:HPV81、43、6。HPV18型在多重感染中仅有583例,排在第11位(表4)。
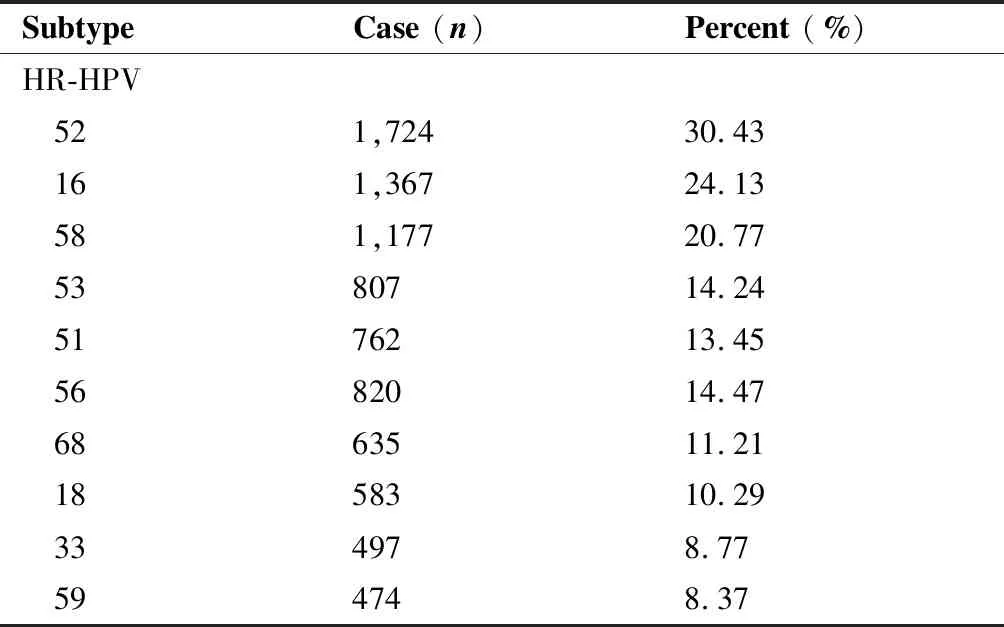
表4 HPV多重感染亚型分布情况
2.5 二重感染中HPV亚型组合
二重感染是主要的多重感染形式(3 895例),其中有235种不同组合。表5列出了前20位特定组合,最常见的是HPV16+52,其次为16+58、52+81、52+58,再次为52+53。二重感染中最常见的为HPV52型合并感染(1 076例),其次是HPV16型合并感染(845例)。
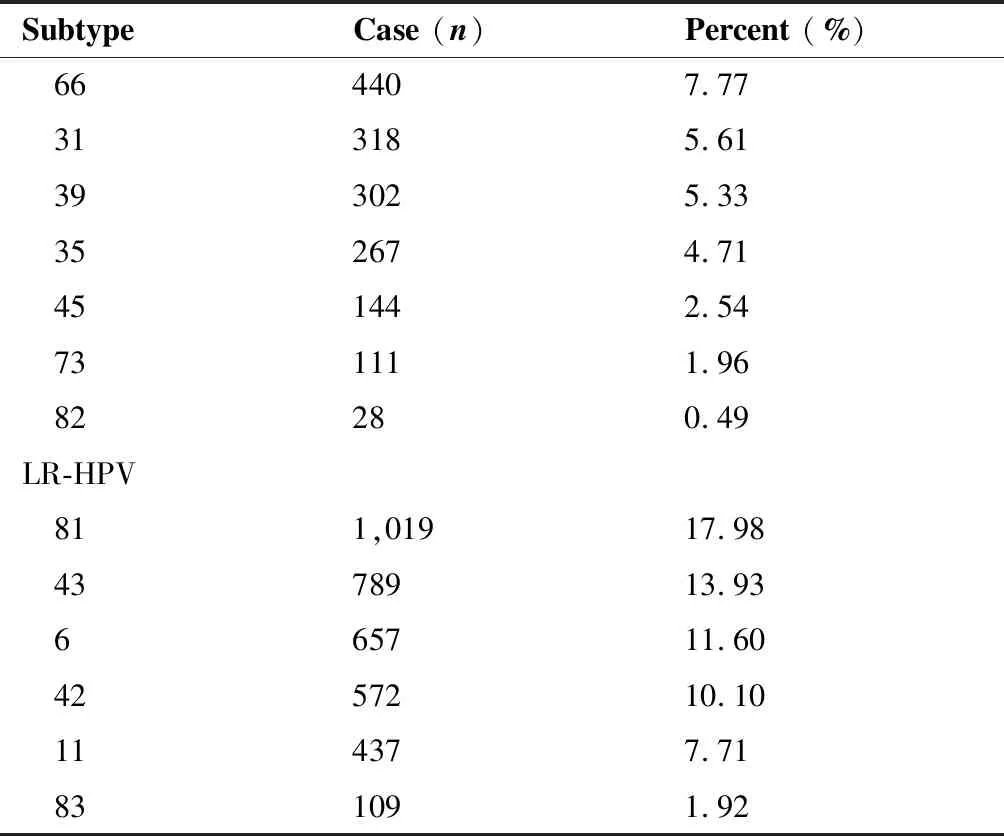
(Table 4 continues on next page)
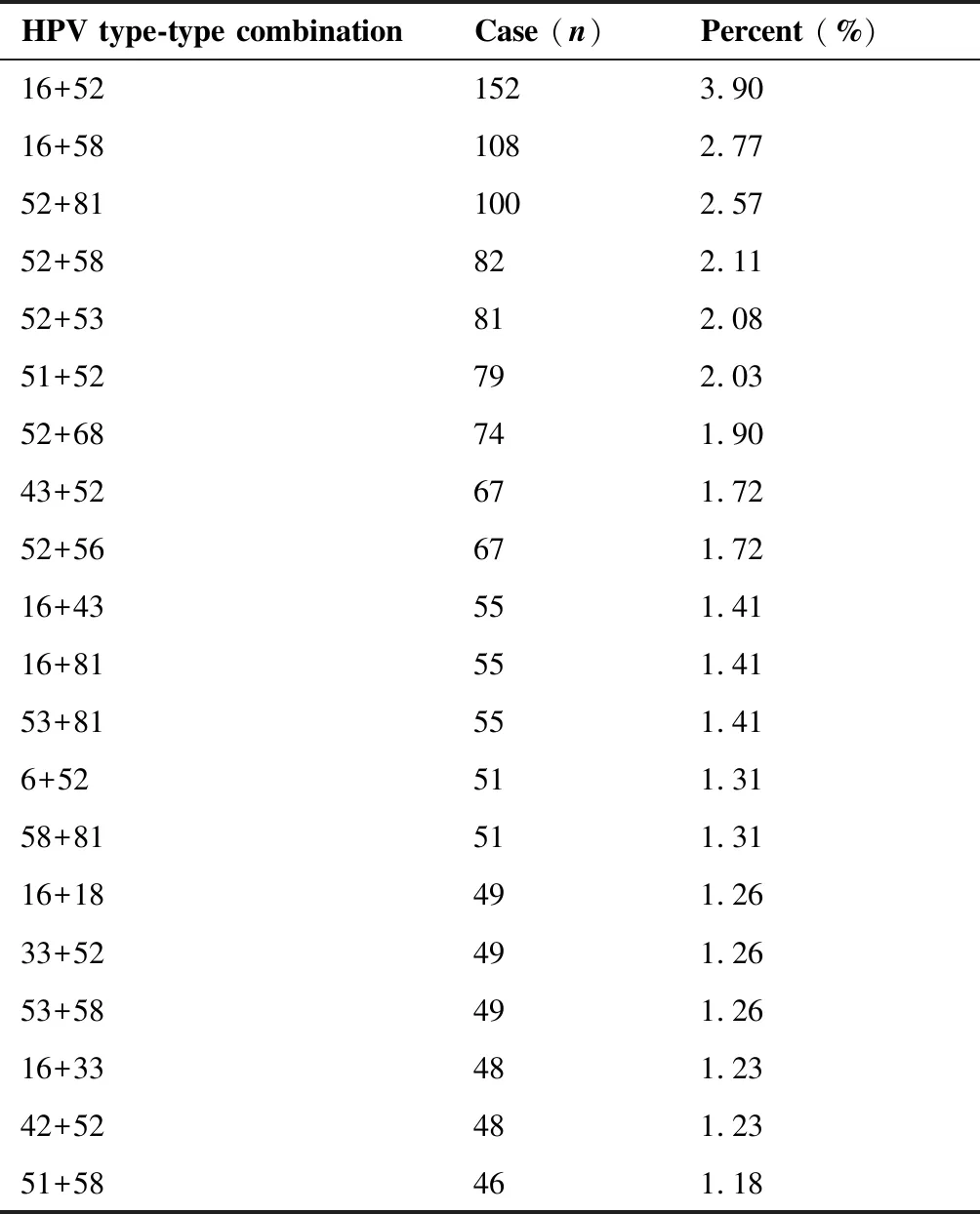
表5 二重感染中常见HPV亚型组合
3 讨 论
人乳头瘤病毒感染是全世界最常见的性传播病毒感染,持续高危型HPV感染如16、18型,可引起宫颈癌等HPV相关癌症[3]。世界范围内HPV感染率波动在14%(东南亚)至24%(撒哈拉以南非洲)[4-5]。一项包含170万中国妇女的荟萃分析显示,全国HPV总感染率为15.54%,且随地区而异,波动在6.2%(香港)至31.3%(海南)[6]。本研究中HPV总感染率为29.1%,明显高于大多数地区,这可能与选择的研究人群为医院机会筛查者有关。同时,我们发现29.99%HPV阳性妇女同时感染了多种HPV亚型;据报道,HPV多重感染的发生率比偶然预测要高得多,全球20%~50%HPV阳性妇女可同时感染多种HPV亚型[7]。从2010~2018年,HPV总感染率、多重感染率整体呈下降趋势,可能与宫颈癌筛查策略改变有关。2011年推荐筛查策略是细胞学结合HPV检测,HPV检测是对细胞学异常妇女的进一步分流。近年HPV检测与细胞学检查已并列为宫颈癌筛查的最重要手段,甚至有取代细胞学检查作为一线筛查的趋势。随着人们对宫颈癌筛查的日益重视以及HPV疫苗的国内上市,越来越多女性接受HPV筛查,包括曾经HPV阳性妇女因免疫系统清除或接受治疗(局部物理治疗、锥切术)后进行重复检测,结果可转为阴性,促使HPV流行趋向于自然感染。全球女性人群中最常见的HPV亚型为HPV16、18、31、58和52。在美国以HPV16、18、58、31和33最常见,在欧洲则是HPV16、18、31、33和58[8]。而HPV16、52、58、18和33是我国最常见的HPV感染亚型,其分布与世界其他地区不同[6]。本研究调查分析的是5 666例多重感染中HPV亚型分布情况,以HPV52、16、58、81、56最常见,并且HPV多重感染中18型少见,仅排在第11位。
多重感染在年轻女性和老年女性中更常见。这种感染“双峰”模式可能是基于HPV感染的自然发展历史;年轻女性对HPV感染非常敏感,可能因为免疫保护不成熟,同时活跃的性行为导致多种HPV亚型的性传播。而老年女性免疫力下降,消除既往和新感染的能力也随之下降[9],HPV持续感染或者是潜伏病毒的重新激活导致了其多重感染率也较高。
多重感染机制尚不明确,但已有研究报道,持续感染HPV女性更容易有携带额外亚型的倾向。在哥斯达黎加年轻女性HPV感染样本中,研究者们发现多性伴侣、吸烟者患多重感染风险较高,而与年龄、婚姻状况、怀孕次数、口服避孕药、首次性行为年龄和避孕套使用无关[10]。这可能是由于HPV常见感染形式是性传播,性活跃妇女可同时感染多种HPV。吸烟可以增加HPV感染风险、持久性和病毒载量[11]。阴道微生态和HPV的清除之间也具有相关性,阴道清洁度异常、乳酸杆菌减少使HPV持续感染率增加[12]。乳杆菌通过分解阴道上皮糖原产生乳酸,使阴道处于正常pH值(3.8~4.5),从而抑制病菌生长、清洁阴道。Clarke等[13]发现,阴道pH在5.0~5.5时,HPV感染率及多重感染率显著升高。同时,合并阴道炎可能是HPV持续感染的因素之一,常见的阴道炎包括细菌性阴道病、外阴阴道假丝酵母菌病及滴虫性阴道炎等,HPV感染机制包括乳酸杆菌减少、厌氧微环境、宿主易感性增加、蛋白降解引起的抗原反应等[12]。有研究指出,多重感染也有可能由免疫机制决定,在免疫抑制的HIV感染妇女中HPV多重感染率很高[14]。但是还需要更多研究来确定多重感染的免疫机制。
目前人类已经发现198种HPV亚型,分为五个属:α、β、γ、μ、ν。大部分位于α属中5、6、7、9、11种的高危型别可引起恶性肿瘤。常见的例如HPV16、52、58均属于α9种,HPV18属于α7种[15]。我们主要分析二重感染中HPV亚型组合(235种),最常见的是HPV16+52(α9种),然后依次是HPV16+58(α9种)、HPV52+81(α9种+α3种)、HPV52+58(α9种)、HPV52+53(α9种+α6种)。并且HPV52型合并感染最常见(1 076例),其次是HPV16型合并感染(845例),HPV18型合并感染不常见(296例)。近期一项中国多研究中心的结果显示,最常见组合是HPV16+58,其次是HPV16+52、52+58和16+18[7]。这些发现表明,在系统发育上相关的HPV亚型有聚集在一起的趋势,多重感染中α9种感染率显著高于α7种,可能是因为α9种HPV感染清除时间慢,而持续感染更容易有多重感染倾向。一些研究表明,不同HPV亚型混合感染之间存在潜在拮抗和/或协同作用[6]。合并α9种HPV亚型的多重感染使患宫颈癌风险显著增加5.3倍,而合并α7种亚型的多重感染则使患宫颈癌的风险增加2.5倍[16]。这可以解释同种来源HPV亚型在诱发宫颈癌的协同作用。
HPV多重感染与宫颈病变之间的关系目前尚无定论。有研究指出,HPV多重感染率随病变级别(除宫颈鳞癌组外)增加而增加,一定程度上说明多重感染对宫颈病变及宫颈癌的发生发展起一定促进作用[17]。Fife等[18]也认为,多重HR-HPV感染增加宫颈癌风险。与单一感染的女性相比,多重感染的女性患CIN2+和HSIL+的风险显著增加(OR=2.2)[10]。这可能是由于HPV多重感染者出现持续感染的风险较高,而HPV持续感染是宫颈病变发生的原因,因此多重感染容易导致宫颈病变。
但也有部分学者持相反意见,荷兰一项大规模人群研究发现[19],与细胞学正常的女性相比,在鳞状上皮内病变的女性中HPV亚型种类增多,可能反映了个体在进展为宫颈上皮内瘤变的过程中对HPV感染的耐受和持续状态,然而在HPV阳性的宫颈癌细胞中,多重HPV感染较低,肿瘤组织中以HPV单一感染为主,这反映了已知的HPV所诱导肿瘤的单克隆生长。由于不可能清除每一次发生的HPV感染,持久的免疫力允许不同HPV类型。本文局限在于没有进一步分析宫颈癌前病变和宫颈癌中HPV多重感染情况,特定HPV亚型组合是否增加宫颈癌发生风险,值得我们在后续研究中重视。
截至2020年,超过85%高收入国家将HPV疫苗接种纳入其国家免疫规划,WHO提出2030年实现90%女孩在15岁之前完成HPV疫苗接种目标[3]。我国国家药品监督局在批准二价、四价HPV疫苗上市后,于2018年批准了九价疫苗进入中国市场[20]。目前市场上HPV疫苗都是基于西方国家流行数据而开发的,而HPV感染状况在世界各地差异很大。因此,开发涵盖更多HPV型别或者更符合中国女性HPV感染模式的新型疫苗已成为必然,而HPV感染的特定人群流行病学数据是开发疫苗、评估疫苗接种效果的先决条件。目前还没有针对中国妇女的多重感染数据。因此,本文对近10年医院机会性筛查人群中5 666例HPV多重感染状况进行了调查分析,是目前中国特定人群中数据最全面、时间跨度最长的多重感染回顾性研究,或可为今后HPV疫苗的开发和应用提供指导,同时对于动态追踪接种疫苗后女性HPV感染的变化趋势也非常重要。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。

