加温毯保温护理对胸外科手术患者应激反应的影响
易艳芳
(福建医科大学附属协和医院 手术室,福建 福州,350001)
胸外科作为临床上的重要科室,其收治的患者大多病情严重且需行手术治疗,而手术时间是影响患者术后康复效果的重要因素[1]。手术时间过长易引起多种并发症,术中低体温即为常见的并发症之一,若患者长时间处于低体温状态,易加重应激反应,致使其凝血功能出现障碍,延迟术后苏醒,增加感染风险[2]。因此,加强术中保温护理对于提高手术患者的治疗效果具有重要意义。当前,临床关于胸外科手术患者的保温护理以对手术室等进行提前预热等措施为主,但难以维持患者的核心体温。加温毯保温护理通过对手术患者合理使用加温毯,进而降低其热量耗散,使机体的核心体温维持稳定状态[3]。基于此,本研究探讨加温毯保温护理对胸外科手术患者应激反应的影响。
1 对象与方法
1.1 研究对象
选取福建医科大学附属协和医院2019年8月至2020年8月收治的112例行胸外科手术患者为研究对象。纳入标准:① 符合手术指征;② 年龄18~75岁;③ 美国麻醉师协会分级(ASA)[4]为Ⅰ级或Ⅱ级;④ 文化程度为小学以上,具备基本的读写、认知和语言能力;⑤ 皮肤组织完好,未出现肢体损伤、炎症或损伤性水肿;⑥ 知晓研究内容,已签署知情同意书。排除标准:① 合并心、肝、脑或肾等脏器功能衰竭;② 合并出血性疾病或血管栓塞性疾病;③ 合并精神系统疾病或认知障碍;④ 合并恶性肿瘤。本研究通过福建医科大学附属协和医院医学伦理委员会批准,根据随机数字表法将所有患者分为2组,观察组与对照组各56例。2组的手术类型及时间等基线资料对比均无统计学差异(P均>0.05),见表1。
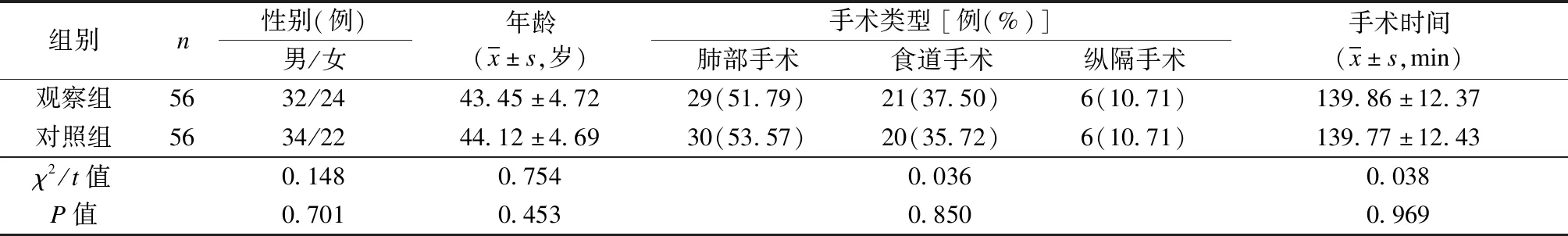
表1 2组基线资料比较
1.2 方法
1.2.1 常规保温护理 对照组患者采用常规保温护理,至术毕苏醒后。术前护理人员对手术室进行提前预热,使温度维持在24 ℃左右。术中消毒铺巾后,将室内温度调至22~25 ℃,相对湿度保持在40%~60%。同时将静脉输注的液体和冲洗液进行预热,使其温度保持在37 ℃。患者取侧卧位,用无菌敷料对其非手术区进行严密覆盖,定时测量患者的核心体温,一旦其体温<36 ℃,立即加用无菌敷料进行覆盖。术后将室内温度调节至26~28 ℃,加速患者苏醒。
1.2.2 加温毯保温护理 观察组患者在常规保温护理的基础上采用加温毯保温护理,至术毕麻醉清醒后。待患者进入手术室后,护理人员协助其平卧于美国3M Bair Hugger升温系统775型覆盖充气式保温毯上,将保温毯的温度调至43 ℃,予以反折后对患者四肢进行覆盖,以胶带妥善固定。术中密切监测患者的核心温度,当其核心温度≥37 ℃时,调节加温毯温度下调至38 ℃;若患者术中核心温度≥37.5 ℃,即立即停用加温毯。手术进行至1 h时,将保温毯温度调至37 ℃,待术毕患者麻醉清醒后,即可撤除加温毯。
1.3 观察指标
① 比较2组患者围手术期的应激反应。分别于进入手术室时、手术30 min、手术60 min和术毕时,抽取患者3 mL静脉血,采用放射免疫法测定血清皮质醇(Cor)、肾上腺素(E)和去甲肾上腺素(NE)水平。② 统计2组患者在围手术期发生下肢深静脉血栓形成、心血管事件、压疮、感染、低体温、躁动或寒战的情况。③ 比较2组患者的麻醉时间、麻醉苏醒时间和睁眼时间。
1.4 统计学方法
2 结果
2.1 2组围手术期应激反应比较
进入手术室时,2组间血清Cor、E和NE水平的差异均无统计学意义(P均>0.05);手术30 min时、手术60 min时和术毕时,2组的血清Cor、E和NE水平均升高,但观察组的Cor、E和NE水平均低于对照组,比较均有统计学差异(P均<0.05),见表2。
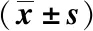
表2 2组围手术期应激反应比较
2.2 2组并发症发生情况比较
观察组发生5例并发症,总发生率为8.93%,对照组发生13例,总发生率为23.21%,观察组低于对照组(P<0.05),见表3。
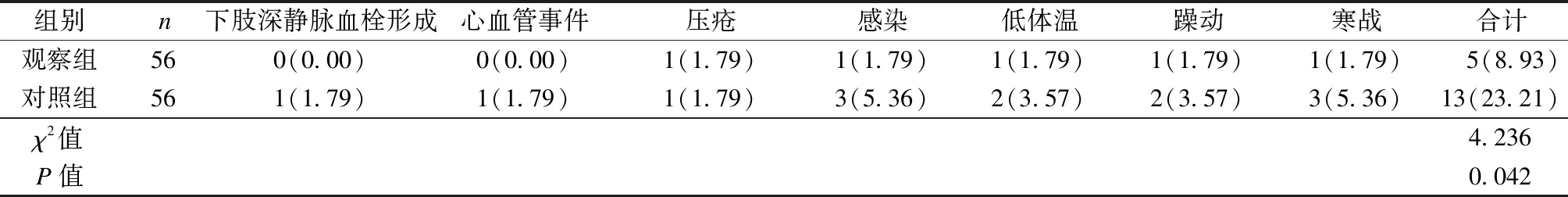
表3 2组并发症发生情况比较 [n(%)]
2.3 2组手术相关指标比较
2组的麻醉时间相比无统计学差异(P>0.05);观察组的麻醉苏醒时间和睁眼时间均早于对照组(P均<0.05),见表4。
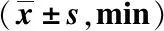
表4 2组手术相关指标比较
3 讨论
胸外科手术是临床治疗肺部、食管和纵隔等病变的重要术式,具有操作复杂等特征。该手术创伤较大,易累及多个脏器,且麻醉时间和手术时间偏长,需对患者进行长时间制动,故易使其血管内壁受损,导致血流速度变缓,血栓发生风险增加[5]。有研究[6]表明,在手术创伤和疼痛等因素的影响下,胸外科手术患者易出现较强的应激反应,而麻醉药品还会对其中枢体温调节功能造成干扰,致使热量丢失,引起低体温,增加手术风险,因此需加强术中保温干预。当前,关于胸外科手术患者术中的保温措施以常规干预为主,如调节室内温度和湿度,以及加热静脉输注液体和灌洗液等,但却难以使患者的核心体温始终维持在稳定状态,应用效果有限[7]。
受术中组织大范围剥离、麻醉药品应激、术中出血、静脉输血和输液等因素影响,手术中患者身体的热量会从核心逐渐扩散于外周。在人体代谢产热中,约90%的热量会经皮肤表面散去,因此对皮肤散热进行控制可有效稳定体温。加温毯保温护理属于无创性加温干预措施,即通过加温毯充分发挥其辐射屏蔽功效,降低散热量,持续产生温暖气流,并直接作用于患者皮肤表面,达到加温的目的,使其术中体温得以维持,确保其手术顺利展开[8]。在加温毯保温护理中,通过对加温毯进行合理使用,将其平铺于手术床面,可与患者身体进行直接接触,发挥屏蔽辐射和皮肤传导作用,予以主动加温。并根据手术进展情况对保温毯温度进行合理调整,于术前1 h温度维持在45 ℃,至手术1 h时调至37 ℃,确保温度满足患者手术进展需求,促进其生理代谢,使其机体体温维持稳定状态。不仅如此,加温毯保温护理中,通过对非手术区域进行充分覆盖,使患者处于恒温环境中,发挥热对流和热反向传导作用,促使热量穿透其皮肤并且迅速扩散,防止热量大量散失,达到保温效果[9-10]。
本研究结果显示,与进入手术室时比较,2组在手术30 min、手术60 min和术毕时的血清Cor、E和NE水平均升高(P均<0.05),但观察组的血清Cor、E和NE水平均低于同期对照组(P均<0.05)。这提示加温毯保温护理可有效缓解胸外科手术患者的应激反应,与周鸿志等[11]的研究结果一致。究其原因,术中实施加温毯保温护理干预,通过稳定患者的核心温度,使其生理体温处于正常水平,促进机体正常代谢,提高对手术刺激的抵抗力,从而减轻手术应激反应。全身麻醉时患者的基础代谢率会显著降低,行气管插管后,其热量会通过呼吸道大量散失,加之麻醉药品和肌松药品的使用,导致体温中枢调节功能受到抑制。此外,术区需进行消毒和暴露,易引起术中低体温,导致下肢深静脉血栓形成、心血管事件、压疮、感染、躁动或寒战等并发症发生风险增加,不利于患者术后恢复[12-13]。本研究结果还显示,观察组的并发症发生率低于对照组(P<0.05),麻醉苏醒时间和睁眼时间均早于对照组(P均<0.05),提示加温毯保温护理可降低并发症的发生率,缩短麻醉苏醒和睁眼时间,与倪荔等[14]的研究结果基本一致。究其原因,通过对胸外科患者实施加温毯保温护理,用保温毯对其身体进行覆盖,使保温毯与其体表间建立起热空气层,促使热量持续对流,防止机体内热量向附近环境中释放,维持生理稳定状态,确保患者顺利完成手术。保温毯作为主动加温载体,可使热量有效传输至患者全身,不仅有助于缩短患者苏醒时间,且可促使其平稳地度过麻醉恢复期,对于减少并发症发生和术后尽快恢复均具有积极意义[15]。
综上所述,加温毯保温护理在胸外科手术患者中的应用效果显著,可缓解应激反应,降低并发症发生风险,缩短麻醉苏醒时间。

