互联网+区域协同救治系统对急性ST段抬高心肌梗死患者急救效果的影响
吴丹, 葛勤
(扬州大学附属医院 扬州市第一人民医院 急诊科,江苏 扬州,225001)
急性ST段抬高心肌梗死(STEMI)是由于冠状动脉在短时间内缺氧和缺血导致的心肌细胞急性坏死的一种疾病,其病情进展速度极快且病死率高[1]。目前,临床主要采取传统救治模式,即由患者或家属呼叫120后医院接诊,急救医师到达目的地后对患者进行基本体格检查和心电监护。但因患者的发病地点各不相同,偏远地区的患者在发病时并不能得到及时有效的救治,从而导致病死率显著升高。互联网+区域协同救治系统是指将120接诊医师、社区医师、本院医师和网络医师通过微信群建立联系,线下参与急救的医师将患者的基本情况发送至线上,线上专家初步会诊,并在120接诊过程中将抢救视频等信息传输至线上,由院内专家及时确诊,进而缩短手术前的等待时间[2-3]。本研究采用互联网+区域协同救治系统对STEMI患者进行急救,取得较好效果,现报告如下。
1 对象与方法
1.1 研究对象
本研究经扬州大学附属医院医学伦理委员会审核并批准。选取2019年3月至2020年3月扬州大学附属医院收治的114例STEMI患者为研究对象。纳入标准:① 符合STEMI的临床诊断标准[4];② 胸痛持续时间>30 min;③ 舌下含服硝酸甘油后不能缓解疼痛。排除标准:① 合并免疫系统疾病或凝血功能障碍;② 肝、肾功能障碍;③ 合并心肌炎或胸部有创伤。将所有患者按照不同救治模式分为对照组(57例)和观察组(57例)。2组间一般资料的差异均无统计学意义(P均>0.05),见表1。
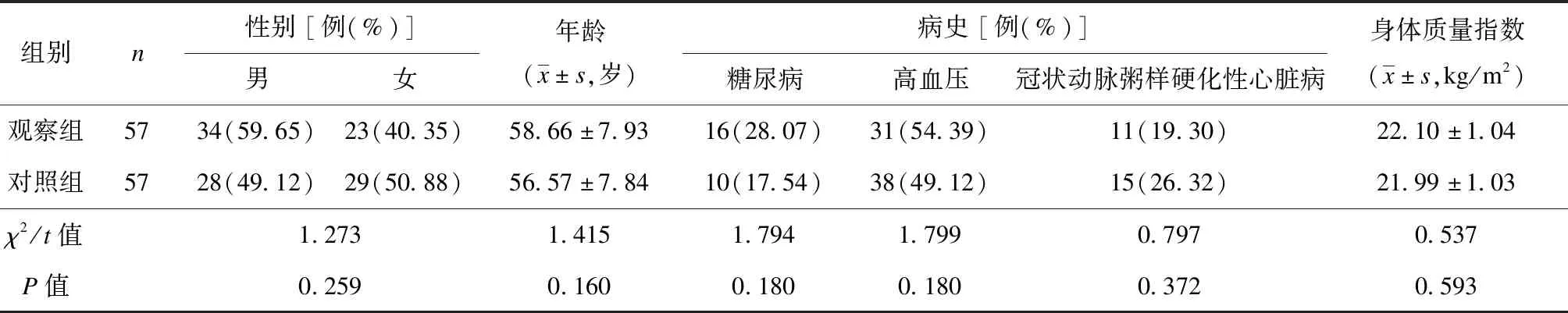
表1 2组一般资料比较
1.2 方法
1.2.1 传统救治 对照组患者接受传统救治模式,直至术后2周。急救车接诊呼叫120的患者,急救医师到达目的地后对患者行体格检查和询问其疾病史,并进行心电图检查等。并依照传统流程给予患者常规救治和心电监护。患者入院后,嘱其家属先办理缴费,再至护士站进行登记和病历填写。监测患者的生命体征,并行18导联心电图检查。同时抽取患者外周静脉血做常规心脏相关的标志物检查,待急诊科医师初步诊断后与心内科医师会诊,进一步确诊为STEMI后转入心内科,由医师与家属沟通后签署经皮冠状动脉介入术(PCI)的手术同意书,最终行PCI治疗。
1.2.2 互联网+区域协同救治系统 观察组患者接受互联网+区域协同救治系统模式,直至术后2周。
1.2.2.1 网络建设 参照中国胸痛中心认证标准[5]建立远程急救胸痛中心微信群,成员包括120接诊医师、社区医师、医院医师和网络医师,所有成员均可在线上交流并传输患者心电图检查结果,以便及时对其胸痛进行识别和会诊。
1.2.2.2 救治路径 ① 院前:救护车接诊患者后,急救医师在救护车上采用无线血压计、12导联心电监护、血氧仪和血糖仪等对其进行生命体征监测,并通过卫星通道将此数据和现场急救视频等传输至院内急救中心,专家根据视频和数据对患者进行提前会诊,做出更加及时的救治指导,使得偏远地区的患者能够得到合理且及时的救治。② 院内:参与救治的医护人员接受规范化救治流程培训,规范绿色通道诊疗流程,即先救治胸痛患者,后缴费,以减少候诊时间,保证患者的首次心电图检查时间不超过10 min。③ 诊断流程:急诊医师观察患者的心电图是否出现心肌梗死,并在20 min内完成血清肌钙蛋白检查,获取检测报告。当上述任意一项检测完成后,及时启动规范化的救治流程。启动一键系统(急诊医师/120急救医师—一键呼叫—开启导管室),尽量避开重症监护室(ICU)或急诊室,将患者直接送至心导管室内。保证导管室激活时间不超过30 min,患者进入医院大门至PCI术中球囊扩张时间(D-to-B)不超过90 min,确保双向转诊流程均得到优化,建立规范的急性心肌梗死-PCI临床诊疗路径。④ 行PCI:患者在行PCI前,口服300 mg氯吡格雷和300 mg阿司匹林,经股动脉或桡动脉注射 3 000 U 肝素后行左、右冠状动脉造影,明确梗死部位。当患者血栓较严重时,先抽吸血栓,后放入心脏支架和球囊扩张器。通过医护人员对STEMI的规范治疗、术后随访和指导等,加强患者及其家属对疾病的护理,预防再次复发。
1.3 观察指标
(1)短期内预后情况:救治后2周,采用Killip分级[6]评估2组患者的预后情况,分为Ⅰ级(未出现心力衰竭症状,无肺部啰音和第3心音,但肺部毛细血管楔嵌压升高),Ⅱ级(出现轻度至中度心力衰竭,肺部有啰音,啰音范围<1/2肺野,或出现第 3心音),Ⅲ级(出现重度心力衰竭,肺部啰音范围>1/2肺野,可能出现肺水肿)和Ⅳ级(出现心源性休克)。
(2)救治各时间节点情况:记录2组患者D-to-B、D-to-B达标率(D-to-B<90 min为达标)、首次医疗接触至PCI术中球囊扩张时间(FMC-to-B)和FMC-to-B达标率(FMC-to-B<120 min为达标)。
(3)心血管不良事件发生率:记录2组患者心力衰竭、心源性休克、血运重建和心肌梗死等心血管不良事件的发生情况。
1.4 统计学方法
2 结果
2.1 2组短期内预后情况比较
观察组的短期内预后情况优于对照组(P<0.05),见表2。
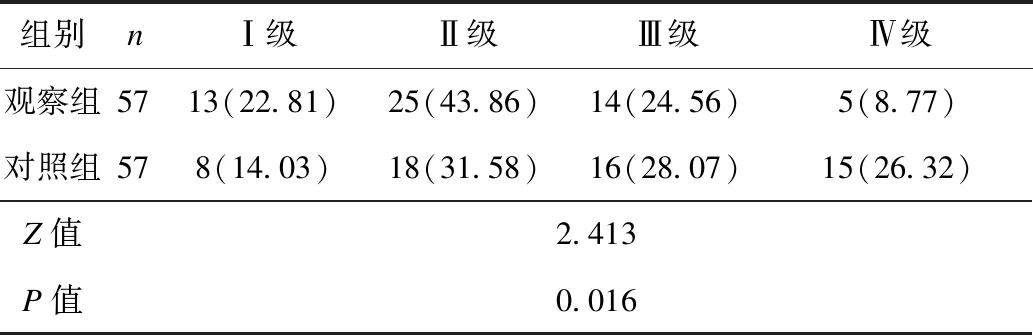
表2 2组Killip分级比较 [例(%)]
2.2 2组救治时间节点情况比较
观察组的D-to-B和FMC-to-B均显著短于对照组(P均<0.01);观察组的D-to-B和FMC-to-B达标率分别为75.44%、68.42%,均高于对照组的54.39%和47.37%,差异均有统计学意义(P均<0.05),见表3。
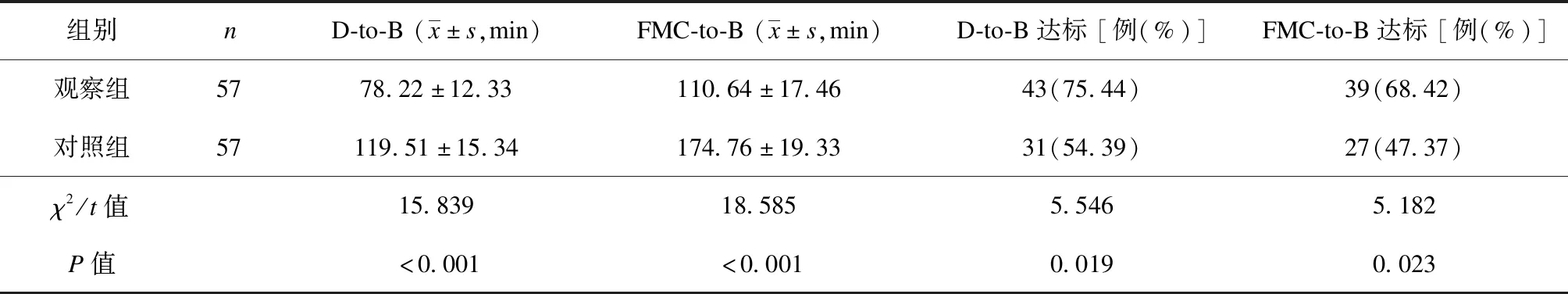
表3 2组救治时间节点情况比较
2.3 2组心血管不良事件发生率比较
观察组的心血管不良事件发生率(3.51%)低于对照组(15.79%),差异有统计学意义(P<0.05),见表4。
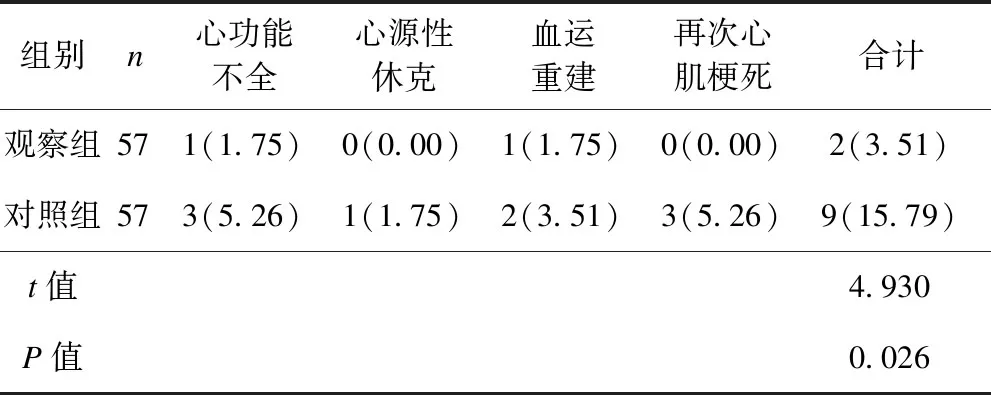
表4 2组心血管不良事件发生率比较 [例(%)]
3 讨论
STEMI的发病率呈现逐年上升的趋势,病死率也逐渐升高,临床以介入治疗为主。有研究[7]发现,STEMI患者的预后与其发病后球囊扩张时间的早晚呈负相关,因此发病后需及时进行救治。传统救治模式是现如今较常见的急诊救治模式,即救护车接诊患者,待入院后,先嘱家属办理缴费,并对患者行心电图检查,当患者经医师确诊为STEMI后,医师与家属沟通安排手术。此方式未充分利用救护车上的时间会诊,在患者入院后才能得到合理、有效的检查,因此对缩短D-to-B的效果不佳[8]。互联网+区域协同救治系统是将基层医师、本院医师、急救医师和网络医师建立联系,通过网络将患者的心电图检查结果等信息传输至线上,由专家及时进行指导,以更加合理且有效的方式对患者进行初步会诊,将其用于STEMI患者急救中,或许对缩短D-to-B的效果更佳。
本研究对2组患者的短期内预后情况和心血管不良事件发生率进行比较后发现,观察组的短期内预后情况优于对照组(P<0.05),心血管不良事件发生率低于对照组(P<0.05)。这表明互联网+区域协同救治系统应用于STEMI患者的急救中,可显著改善患者的短期内预后情况,降低心血管不良事件的发生率。究其原因可能是,因为互联网+区域协同救治系统主要通过建立远程急救胸痛中心微信群,将急救医师、社区医师、院内医师和网络医师相联系,加强对患者心电图的线上识别,从而达到胸痛会诊的目的[9]。在救护车接诊患者途中,采用救护车上的血压计、12导联心电监护设备、血氧仪和血糖仪等对其行生命体征监测,并将此数据和现场急救视频等通过卫星通道传输至本院急救中心。专家根据视频和数据对患者提前会诊,据此做出及时的救治指导,促使偏远地区的患者能得到合理且及时的急救救治指导,以加快病情逆转,改善短期内预后情况[10]。术后,护理人员加强对患者及其家属的疾病知识宣教,使其引起重视,从而减少心血管不良事件的发生。救治时间越早,对患者的救治情况和预后的效果可能会更好。本研究结果发现,观察组的D-to-B和FMC-to-B均显著短于对照组(P均<0.01);观察组的D-to-B达标率和FMC-to-B达标率分别为75.44%、68.42%,均高于对照组的54.39%和47.37%,差异均有统计学意义(P均<0.05),表明互联网+区域协同救治系统可显著缩短STEMI患者的救治时间。可能是因为,系统遵循“先救治,后缴费”的原则,医师根据患者心电图检查结果确定其有无心肌梗死的出现,并在短时间内完成血清肌钙蛋白检查和获取检测报告,减少患者的候诊时间,缩短其首次心电图检查时间[11]。在患者确诊为STEMI后,及时启动规范化的救治流程,通过启动一键系统,尽量避开ICU或者急诊室,直接将患者送至心导管室内,保证导管室激活时间<30 min,从而缩短救治时间[12]。
综上所述,互联网+区域协同救治系统应用于STEMI患者的急救中,可有效改善其短期内预后情况,缩短救治时间,降低心血管不良事件的发生率。

