基于SBAR指导的护理模式应用于脑卒中康复期患者的效果
王漫漫, 王丽, 吕莉
(宿迁市中医院 脑病科,江苏 宿迁,223801)
脑卒中发病后常伴有神经功能障碍,表现为一侧偏瘫、失去平衡协调能力。除药物治疗外,出院后的干预对于患者康复也具有重要意义。常规护理在患者出院时进行健康教育及康复指导,但其康复效果不明显,患者的运动功能障碍改善效果欠佳[1]。SBAR分别指现状(S)、背景(B)、评估(A)、建议(R),是结合患者身体状态及其相关检查数据给予全面、持续且高效康复护理的一种动态指导模式[2]。基于SBAR指导的护理模式应用在脑卒中患者中,结合患者的身体情况及康复门诊数据进行全面、持续的指导,保持患者出院后的康复锻炼依从性,或能有效改善其运动功能障碍[3]。本研究将基于SBAR指导的护理模式应用于脑卒中康复期患者,获得了满意效果,现将结果报告如下。
1 对象与方法
1.1 研究对象
将宿迁市中医院于2017年5月至2020年5月收治的100例脑卒中患者纳入研究,通过本院医学伦理委员会审批后开展。纳入标准:① 符合脑卒中的诊断标准[4],现处于康复期;② 理解能力、听力无异常;③ 生命体征平稳;④ 患者及其家属对本研究相关内容知情同意。排除标准:① 合并恶性肿瘤;② 合并其他影响脑部功能的疾病;③ 脑卒中前已有肢体功能障碍;④ 合并阿尔茨海默病。将入选患者按随机数字表法分为对照组(50例)、观察组(50例)。对比2组的一般资料均未见统计学差异(P均>0.05),见表1。
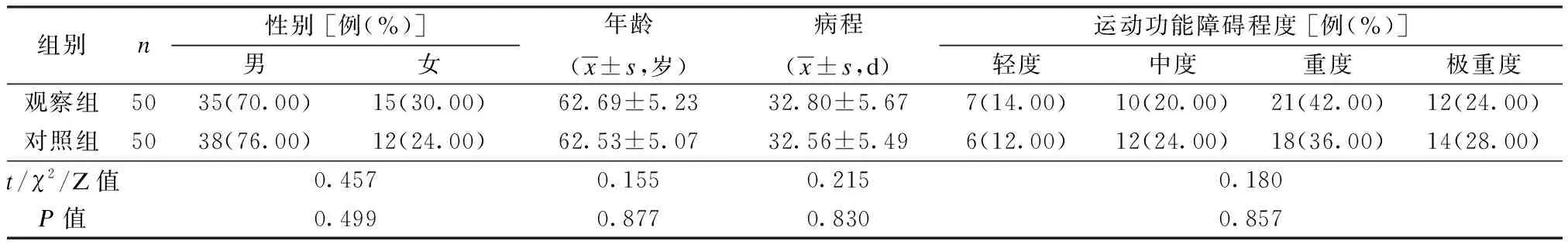
表1 2组一般资料比较
1.2 方法
1.2.1 常规护理 对照组患者给予常规护理,为期3个月。① 健康教育:护理人员对患者进行一对一的健康宣教和康复指导,讲解疾病护理的相关知识,告知患者康复训练的原则及重要性。② 饮食干预:指导患者进行合理饮食,以低脂、低盐、高纤维等为饮食原则。③ 康复干预:指导患者学习正确的肢体康复训练内容、家庭护理技巧、自我护理技巧及预防疾病复发方法。
1.2.2 基于SBAR指导的护理模式 观察组患者在常规护理的基础上给予基于SBAR指导的护理模式,为期3个月。
1.2.2.1 建立SBAR指导护理小组 选取1名护士长、1名医师、2名康复医师和2名主管护师作为小组成员,成员均接受SBAR理论知识、康复护理的具体实施步骤及方法等培训,所有成员进行模拟训练后通过考核。
1.2.2.2 了解患者基本情况 收集患者的年龄、主诉、生命体征和病史等资料,了解其是否有抽烟、喝酒的习惯,评估患者出院时的身体状况(肢体功能、生活能力),并对其进行分级,将所获得的患者信息向医师、康复医师汇报。
1.2.2.3 制定基于SBAR指导的护理方案 结合脑卒中临床特点,经讨论后制定符合本科室特点的SBAR理论动态指导模式。在现状、背景、评估和建议的基础上增加改良方案,详细规定内容的执行程度,具体内容为:① S(现状),需结合患者2周内在康复门诊的相关检查记录或实验室指标(包括血糖、血脂等),了解患者最新的身体情况,督促其养成良好的生活习惯。② B(背景),需结合2周内患者采用的康复方法,评价康复效果和执行依从性等。③ A(评估),需结合测量工具再一次评价患者的自理能力,对其肢体功能做出分级判断,根据上一轮收集到的信息对患者的康复训练依从性做出评价。④ R(建议),综合上述情况改进护理康复服务计划,调整患者的康复计划、强度和训练方法。并予以配套的康复知识宣教,以保持患者的锻炼依从性。实施针对性的心理护理、饮食指导及用药指导,加强患者的康复知识。同时根据患者的执行情况,要求家属协助并监督患者的康复训练,并将其训练情况汇报给小组成员。
1.2.2.4 改进监督检查机制 每隔2周反馈1次SBAR理论动态指导的执行情况,由护士长进行总结、点评,分析这一阶段存在的不足之处与具体问题,小组内讨论出解决方案,并制定后续的改进方案。同时重视患者和家属反映的问题,并准确、快速地解决。
1.3 观察指标
1.3.1 神经功能 于干预前、干预3个月后,采集患者的空腹静脉血,神经生长因子(NGF)、脑源性神经营养因子(BDNF)水平采用酶联免疫吸附法(ELISA)检测。患者的神经功能缺损情况使用Rankin修订量表(mRS)评分、美国国立卫生院神经功能缺损评分(NIHSS)进行评价,NIHSS有11个维度,包括意识水平、意识水平指令或提问等,分数范围0~42分,mRS总分0~6分,分数越低表示神经功能恢复的越好[5]。
1.3.2 运动功能 患者干预前、干预3个月后的上肢与下肢运动功能以简化Fugl-Meyer运动功能(FAM)[6]进行评价,该量表包括四肢感觉功能、关节活动度、平衡等内容,上肢66分、下肢34分,所得分值越低则运动功能障碍越严重。
1.3.3 日常生活能力 分别应用Barthel指数量表(BI)、日常生活能力评定量表(ADL)评估患者干预前、干预3个月后的日常生活能力,分值范围0~100分,得分越低说明日常生活能力越差[7]。
1.4 统计学方法

2 结果
2.1 2组神经功能比较
干预前对比观察组与对照组的NGF、BDNF水平及NIHSS、mRS评分,差异均无统计学意义(P均>0.05)。2组在干预3个月后的NGF、BDNF水平均较干预前升高(P均<0.05),且观察组均较对照组更高(P均<0.05);NIHSS、mRS评分均较干预前降低(P均<0.05),且观察组与对照组相比均更低(P均<0.05),见表2。

表2 2组神经功能比较
2.2 2组运动功能障碍比较
干预前对比2组的上、下肢运动功能评分均无统计学差异(P均>0.05);干预3个月后,2组的上、下肢运动功能得分均上升(P均<0.05),且观察组均较对照组更高(P均<0.05),见表3。

表3 2组FAM评分比较分)
2.3 2组日常生活能力比较
观察组与对照组干预前的BI、ADL评分相比均无统计学差异(P均>0.05);观察组与对照组干预3个月后的BI、ADL评分均升高(P均<0.05),且观察组与对照组比较均更高(P均<0.05),见表4。

表4 2组BI、ADL评分比较分)
3 讨论
脑卒中患者常伴有运动功能障碍,导致日常生活能力严重下降,出院后的康复训练对其神经及运动功能恢复具有关键作用。临床常规实施的护理对患者运动功能恢复效果不佳,与患者家中康复锻炼规范性得不到保障有关,且随着时间延长其锻炼依从性下降[8]。基于SBAR指导的护理模式可在院外实施持续、动态的康复指导,及时评估患者的康复情况,并能及时调整康复锻炼方案和指导患者正确锻炼[9]。在脑卒中患者恢复期应用这一新型护理模式,或能有效改善其运动、神经功能。
血清NGF、BDNF是神经功能恢复情况常用的评价指标。本研究结果发现,相较于对照组,观察组在干预3个月后的NIHSS、mRS评分均降低,NGF、BDNF水平均升高,上、下肢运动功能得分均高于对照组(P均<0.05),提示基于SBAR指导的护理模式有助于促进脑卒中患者的神经功能恢复,并改善其运动功能,与黄妙珊等[10]的研究一致。因SBAR指导模式首先了解患者的基本情况,并对其病情现状进行评估,评估后再给予科学建议和诊疗计划,加之每隔2周家访1次,使患者在院外能定期、持续接受到专业的康复指导。并且家访时可评估上一阶段的康复锻炼效果,在保证患者服药、锻炼依从性的基础上可调整锻炼方案,同时正向激励患者坚持锻炼。此外,通过康复运动可调节大脑活动刺激神经组织重塑,改善神经功能,进而减少神经功能缺损对运动功能的影响。既往研究[11]表明,对脑卒中患者实施SBAR指导模式可使其肢体运动功能改善,进一步提高其日常生活能力。本研究结果还发现,观察组在干预3个月后的BI、ADL评分均高于对照组(P均<0.05),进一步证实基于SBAR指导的护理模式可提高脑卒中患者的日常生活能力。基于SBAR指导的护理模式通过定期评价患者的康复效果及锻炼依从性,可针对性地改进患者的康复计划和强度,使其能够接受持续且全面的专业指导,最大限度地提高康复训练效果。同时进行心理、饮食、用药指导并加强康复知识,有助于提高患者的康复信心。另外,该护理模式还增加了医护、医患和护患间的交流,让患者接受专业、及时、科学性的护理干预。同时患者家属在长时间的配合学习中,也逐渐掌握基础的护理方法,可帮助患者合理锻炼,从而改善其运动功能障碍,促使其日常生活能力提高。
综上所述,将基于SBAR指导的护理模式应用于脑卒中患者康复期,可有效促进其神经、运动功能改善,提高其日常生活能力。

