帽状腱膜下引流治疗慢性硬脑膜下血肿的疗效分析
高灵,陈伟明,彭俊,夏鹰
[中南大学湘雅医学院附属海口医院(海口市人民医院)神经外科,海南 海口570208]
慢性硬脑膜下血肿(chronic subdural hematoma, CSDH)是神经外科经常遇到的一种疾病,多见于老年人,每年有临床症状的CSDH 发生率为8.2~20.6/10万[1-5]。目前对有临床症状的CSDH患者常采用的手术方式有钻孔引流术、螺旋钻孔引流术及小骨窗引流术[6-10],这些术后留置引流的方法均可以降低术后血肿复发率,且临床上常用硬脑膜下引流术作为主要治疗手段[11]。但是硬脑膜下引流也带来引流管损伤脑皮层、癫痫发作及增加感染可能等一系列并发症[12]。如何降低术后复发率,减少术后脑组织的损伤及其他并发症仍是外科医生面临的挑战之一。国内外均有报道将术后引流管置于硬脑膜外而降低手术风险[13-15],本研究分析中南大学湘雅医学院附属海口医院5年来分别采取硬脑膜和帽状腱膜下引流治疗的CSDH患者的临床资料,对比术后血肿复发情况、血肿厚度、并发症及恢复情况,进一步探讨帽状腱膜下引流治疗CSDH的临床疗效及安全性。
1 资料与方法
1.1 一般资料
选取2015年1月—2019年12月中南大学湘雅医学院附属海口医院神经外科收治的单侧CSDH 患者180例,按照不同手术方式,将82例留置帽状腱膜下引流管患者作为实验组,98 例留置硬脑膜下引流管患者作为对照组。纳入标准:①年龄≥60岁。②患者具有头痛、头晕、对侧肢体肌力下降或意识障碍等临床症状,经头颅CT 检查确诊为单侧CSDH。排除标准:①年龄<60 岁;②经评估无法耐受全身麻醉手术;③凝血功能异常;④CSDH再次手术;⑤双侧硬脑膜下血肿。记录两组患者年龄、性别、围手术期口服抗凝药物情况,以及血肿厚度、中线偏移程度及疾病严重程度。
1.2 手术方法
所有患者需通过术前评估及常规检查,且围手术期未使用抗凝药物,与患者家属和/或患者签署手术知情同意书,凝血功能检查正常或经治疗后纠正至正常。所有患者采用全身麻醉,仰卧位头偏向对侧。根据术前CT 检查结果选择血肿范围,在血肿顶部、额部做标记,作为颅骨钻孔位置;在标记处行双孔钻孔,孔径直径≥1.5 cm,以尖刀“十”字形切开硬脑膜,缓慢释放未凝血,然后用生理盐水冲洗至流出液体清澈为止。实验组将引流管前端置于额部,沿帽状腱膜下置管至顶部骨孔处,并于骨孔附近剪开一小口以利于引流;对照组将骨孔稍扩大至额、顶骨孔,在硬脑膜下放置2 根引流管,骨孔用明胶海绵填塞。术后将引流管固定在适当位置,缝合头皮。引流管于术后24~48 h无明显液体流出后拔出。严密观察围手术期患者病情进展,一旦发现相应并发症,立即行头部CT 检查明确病情。术后6 个月内,主要采用电话随访了解患者病情,并安排患者门诊检查评估神经功能恢复情况,同时复查CT评估硬脑膜下积液情况。
1.3 观察指标
比较两组术后并发症发生率(包括术后皮层损伤、二次手术、术后感染、癫痫发作、死亡率),随访期内血肿复发,以及6 个月来院复查的MRS 评分。通过头颅CT结果测量硬脑膜下血肿/积液厚度,比较手术前后及复查时患者颅内情况。
1.4 统计学方法
数据分析采用SPSS 24.0 统计软件。计数资料以构成比或率(%)表示,比较用χ2检验;计量资料以均数±标准差(±s)表示,比较用t检验或重复测量设计的方差分析,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
两组患者年龄、性别、抗凝治疗、血肿厚度、中线偏移程度及疾病严重程度(GCS评分)比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者一般情况比较
2.2 两组硬脑膜下血肿/积液厚度的变化及手术时间比较
实验组与对照组患者术前、拔管前及6个月复查血肿/积液厚度比较,采用重复测量设计的方差分析,结果:①两组血肿/积液厚度有差异(F=1.684,P=0.000);②实验组与对照组血肿/积液厚度无差异(F=0.277,P=0.758);③两组的血肿/积液厚度变化趋势无差异(F=2.164,P=0.142)。见表2。
表2 两组不同时间点的硬脑膜下血肿/积液厚度比较(mm,±s)
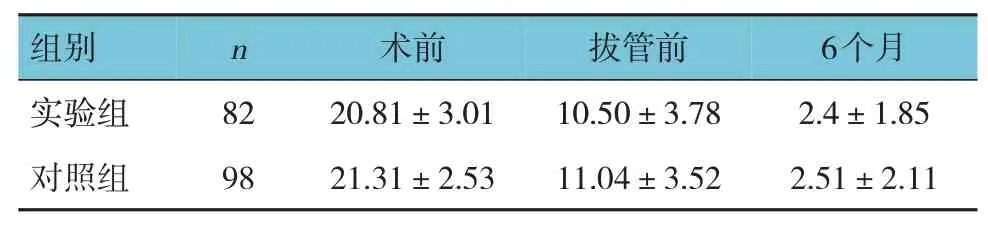
表2 两组不同时间点的硬脑膜下血肿/积液厚度比较(mm,±s)
组别n 术前拔管前6个月实验组对照组82 98 20.81±3.01 21.31±2.53 10.50±3.78 11.04±3.52 2.4±1.85 2.51±2.11
实验组和对照组手术时间分别为(42.00±8.10)min和(50.00±11.30)min,经t检验,差异有统计学意义(t=5.088,P=0.000)。实验组短于对照组。
2.3 两组住院期间及出院随访情况比较
两组患者在二次手术、术后感染、癫痫发作、死亡率、随访期内复发率,以及6个月来院复查MRS评分情况比较,经χ2检验,差异无统计学意义(P>0.05)(见表3)。出院后实验组失访1 例,对照组失访4 例。两组皮层损伤率比较,差异有统计学意义(P<0.05),实验组低于对照组(见表3)。硬脑膜下留置引流导致皮层损伤出血,引流管周围可见高密度血肿影像(见图1)。

图1 硬脑膜下留置引流导致皮层损伤出血
3 讨论
有研究表明,CSDH术后留置引流管并不会增加手术风险,而留置硬脑膜下引流管具有降低血肿复发率的效果[6,16-17]。本研究结果表明,2种手术方式的二次手术、术后感染、术后癫痫的发生率及死亡率均无差异,说明帽状腱膜下引流并不会增加相关并发症的发生率。而本研究结果表明,留置帽状腱膜下引流管手术时间较硬脑膜下引流时间短,由于置管时无需担心可能造成皮层损伤,故手术更简单、速度更快[18]。头颅CT 检查发现留置硬脑膜下引流造成少量皮层出血。有研究表明,在条件不足等情况下,留置硬脑膜下引流管可能造成脑皮损伤[19-20],而造成脑皮层损伤的主要原因为:①部分患者释放硬脑膜下血肿后硬脑膜下腔间隙较小,增加留置硬脑膜下引流管的难度,增加术中脑皮层损伤概率[21]。②术后引流管与脑表面接触,留置引流管及拔除脑室外引流管时均可能对脑组织表面造成损伤;特别是对部分术后躁动患者引流管护理难度增加,增加脑皮层损伤的发生概率。而帽状腱膜下引流避免引流管直接与脑皮层接触,从而避免置管对脑组织造成的损伤。尽管本研究中脑组织损伤发生率低,且并未造成偏瘫、意识障碍等严重的术后并发症,但笔者认为无论何种情况下都应尽量避免脑组织损伤的发生,以免造成不可挽回的损伤。国外就有报道引流管造成的脑损伤[22]。
本研究结果表明,留置帽状腱膜下引流可以降低未留置引流的血肿复发率,两组患者术后血肿复发率并无差异,与之前的研究类似[23-24]。除去血肿复发情况,两组拔管前及6 个月随访复查CT 结果显示两组患者硬脑膜下血肿/积液体积无明显差异。这可能是由于对照组部分患者术后皮层损伤及出血造成,因该情况发生率较低而无差异。患者预后与术后血肿量存在一定联系,两组术后血肿量均明显减少,两组预后(MRS 评分)无差异,提示帽状腱膜下引流可获得相同的手术疗效。
本研究结果也存在一定的局限性:由于本研究是一项回顾性研究,而不是基于随机比较的研究,部分帽状腱膜下引流患者因术中释放硬脑膜下血肿后硬脑膜下腔空间不足,而选择帽状腱膜下引流方案,可能对实验结果造成部分选择偏倚,需要进行大规模前瞻性随机对照研究。
综合患者预后情况、死亡率、复发率,术后血肿量及皮层损伤情况等考虑,相对硬脑膜下置管引流,帽状腱膜下引流具有相同的临床疗效,基本不会造成脑皮层损伤,不增加相关并发症的发生率,而且帽状腱膜下置管手术操作更简单,手术时间更短,因此鼓励临床上更多尝试帽状腱膜下引流治疗CSDH。

