以脑白质病变为主的水痘—带状疱疹病毒脑炎1例
肖伟,张小东,周薇,张鑫,杨飞,屠榕,余巨明
患者,男,65岁,因头痛7 d入院。7 d前患者无明显诱因出现头痛,位于左侧额颞部,呈持续性胀痛,夜间头痛剧烈,难以忍受,伴头部紧箍感,余无特殊,遂就诊于当地医院,期间患者发热1次,体温38.6℃,予以抗感染(具体不详)治疗后体温正常,但头痛无明显好转,为进一步治疗至我院。既往体健,否认高血压、糖尿病、心脏病及脑卒中等病史。双侧颈部淋巴结轻度增大,余查体未见异常;头颅MR示:双侧侧脑室旁多发斑片状异常信号,考虑脑白质病变,无明显强化,颅内多发缺血灶(图1);脑电图无异常;腰穿脑脊液:压力正常,白细胞130×106/L,单个核细胞95%,总蛋白738.04 mg/L。脑脊液病原学宏基因组检测结果示:人疱疹病毒3型(水痘带状疱疹病毒)。诊断:病毒性脑炎(水痘带状疱疹病毒),继续予以抗病毒、营养神经、补液等治疗,治疗7 d后头痛较前缓解,治疗14 d后患者头痛基本消失,患者拒绝复查腰穿及头颅MR检查并要求出院,出院后继续予以阿昔洛韦口服治疗1周。目前已电话随访40 d,患者一般情况良好,头痛未再发作,能正常工作及生活。
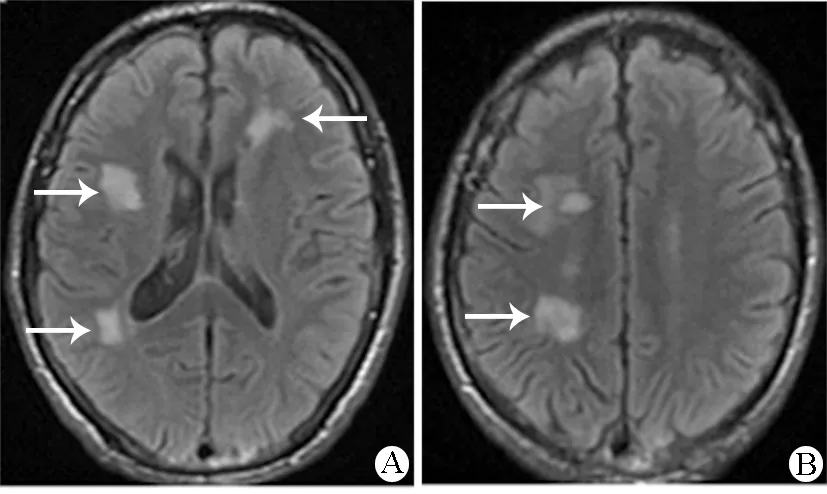
注:A.右侧侧脑室旁、左侧侧脑室前角斑片状脑白质改变;B.右侧半卵圆中心多发斑片状脑白质改变
讨论脑白质病变(WMLs)是指脑白质中神经细胞的髓鞘损害。其病因复杂多样,主要包括缺血性、免疫性、肿瘤性、中毒性等,而以带状疱疹病毒脑炎为病因的脑白质病文献罕见报道。
人类疱疹病毒3型又称水痘—带状疱疹病毒(varicella-zoster virus,VZV),VZV在儿童期初次感染后形成水痘,原发感染后在整个神经轴、神经节、神经元中潜伏,随着VZV特异细胞介导的免疫力下降,VZV从神经节重新激活,引起带状疱疹、疱疹后神经痛及一系列中枢神经系统并发症,包括脑膜脑炎、吉兰—巴雷综合征、脊髓炎、血管炎等[1-4]。VZV引起成人中枢神经系统感染少见,临床表现常有头痛、发热、精神异常、癫痫发作、局灶神经功能缺损等(如偏瘫、单瘫等),因其临床表现、实验室及辅助检查缺乏特异性,确诊需靠病原学检查。
本例患者以头痛为主要表现伴一过性发热,无神经系统定位体征,头颅MR显示脑白质多发病灶,脑脊液细胞数中度增高,以单个核细胞为主,蛋白轻度增高,糖、氯化物正常。根据起病形式、临床表现及脑脊液结果需首先考虑病毒性脑炎,但病毒性脑炎尤其是单纯疱疹病毒性脑炎好发于颞叶及额叶,而本例患者病灶多发,且位于深部脑白质,不排除其他病毒感染的可能。近年研究表明,二代宏基因测序技术(mNGS)具有较高的敏感度及特异度,对中枢神经系统感染具有重要的诊断价值[5]。本例患者脑脊液中检测到VZV,测序质量达93.38%,支持VZV脑炎的诊断,虽然出院时和出院后未能复查脑脊液及头颅MR的变化,但患者40 d的良好随访结果也支持VZV脑炎的诊断。
以脑白质损害为主的VZV脑炎罕见报道。Horten等[6]最早报道了相关病例,随后Berth等[7]报道了伴明显白质脱髓鞘的VZV脑脊髓炎,这些患者大都伴有免疫功能低下,尤其是艾滋病。本例患者通过相关免疫疾病及HIV的筛查,未发现免疫功能缺陷证据。VZV产生脑损伤机制包括:大中型血管病变(出血性梗死)、小血管病变(脱髓鞘性病变)、脑室炎及脑室周围炎等[8]。由于深部脑白质由大脑中动脉的滋养动脉供血,易受到小血管危险因素的影响,小血管病变会导致混合性缺血和脱髓鞘改变[9]。依据病灶分布及病变大小,本例患者综合考虑小血管病变机制,但其引起脑小血管病的确切机制仍待探索。
VZV脑炎治疗的关键是早期抗病毒,早期筛查及识别尤为重要。部分患者临床及影像学表现不典型,临床上容易误诊从而延误患者的治疗,导致患者症状进一步加重,因此对于伴白质损害的患者,排除相关疾病,结合患者的临床症状,应考虑VZV脑炎的可能,mNGS对于脑炎诊断有较高的价值,对于临床考虑不典型脑炎建议完善mNGS检测,早期诊断可及早治疗并预防不良预后。

