超声在胎盘植入性疾病分级诊断中的价值
杨 燕,杨 燕,徐学翠,周 燕,茹 彤,戴毅敏
0 引 言
胎盘植入性疾病(placenta accreta spectrum, PAS),是指胎盘绒毛异常黏附于子宫肌层,达到或穿透浆膜层,甚至侵入邻近盆腔器官的一种疾病[1-3]。严重者可致危及生命的大量出血、休克等并发症,甚至孕产妇死亡[4-5]。PAS剖宫产术中,附着在前次子宫下段剖宫产疤痕处的膀胱处理是手术难点。若膀胱-子宫间的手术界面清晰,可钝性分离,则操作相对简单,出血少;若界面不清晰,需要锐性分离,则不仅手术困难,而且器官损伤风险高,出血量大,这也是国际妇产科联盟2018年推荐的PAS-4级和PAS-5级的分级依据[5]。PAS-4级以上者,往往需要转诊到有丰富PAS处理经验的多学科管理团队救治。但是,如何准确地进行产前分级诊断尚存有争议。
超声在PAS产前诊断中敏感度可达91%,特异性可达97%,是首要诊断工具[1, 6]。越来越多的研究发现,单个超声征象预测PAS的价值有限,需要使用一组图像特征进行描述。最近,有研究者提出超声PAS分级标准[7],该标准被证实与手术结局以及FIGO2018分级具有相关性。也有一些研究者将PAS高危因素与图像学特征相结合,通过开发各种评分系统以评估植入程度,在临床有着广泛的应用[8-11]。但是,无论采用哪种方式,操作者遵循规范和流程,对观察内容依次扫描并正确报告是提高产前诊断准确性的基础[12]。本研究拟探讨联合运用多个超声指标对PAS-4级以上病例的诊断价值,为临床分级诊疗提供依据。
1 资料与方法
1.1研究对象回顾性分析2018年3月至2020年9月在南京鼓楼医院妇产科住院分娩的106 例PAS孕产妇的临床资料。术中诊断PAS-1、PAS-2、PAS-3和PAS-4级者为≤PAS-4组(n=55),术中诊断为PAS-5、PAS-6级者为>PAS-4组(n=51)。纳入标准:有前次子宫下段剖宫产史;此次妊娠为完全性前置胎盘且胎盘附着在疤痕处;妊娠满28周以上;剖宫产术中诊断为PAS者;PAS分级依据FIGO2018标准[5,13]。排除标准:多胎妊娠、产前大出血休克以及临床或超声资料不完整者。
1.2超声检查方法采用GE Voluson E8超声诊断仪,经腹部探头频率 3.5~5.0 MHz,经阴道探头频率7.5 MHz。根据欧洲异常侵入性胎盘工作组(EW-AIP)提出的超声诊断标准[12],制定表格,依次扫描记录,保存标准切面图备用。检查前孕妇膀胱需充盈200~300 mL,常规取仰卧位,必要时取侧卧位。联合使用灰阶和彩色多普勒超声经腹部及经阴道对胎盘进行纵切面、横切面、冠切面的全貌扫查。妊娠满28周以后的图像结果用于本研究分析。
1.3观察指标①一般资料:孕妇年龄、孕产次、既往剖宫产次数、分娩孕周、分娩前体质指数、术前血红蛋白水平及新生儿出生体重。②围术期情况及并发症:产后24 h出血总量、异体红细胞输注率、子宫切除率以及重症监护病房入住率,孕产妇死亡、新生儿窒息或死亡情况等。③参照文献[12]的超声图像观察指标:透明带消失、异常胎盘陷窝、膀胱界限中断、肌层变薄、胎盘突出、局部组织外生、子宫膀胱间高度血管化、胎盘后高度血管化、血管桥、胎盘陷窝支流血管。
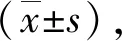
2 结 果
2.1一般情况及围手术期结局2组孕妇年龄、孕产次、既往剖宫产次数、分娩孕周等比较差异均无统计学意义(P>0.05)。>PAS-4组产后24 h出血总量、异体红细胞输注率、子宫切除率等显著高于≤PAS-4组(P<0.05)。2组无膀胱损伤、非计划性二次手术、再入院治疗病例,无孕产妇死亡及新生儿窒息或死亡。见表1。
2.2孕妇各超声指标的比较>PAS-4组透明带消失、异常胎盘陷窝、膀胱界限中断等超声指标发生率均明显高于≤PAS-4组(P<0.05)。见表2。
表 1 PAS孕妇的一般情况及围手术期结局比较

表 2 PAS孕妇各超声指标的比较结果[n(%)]
2.3多因素logistic回归分析结果将既往剖宫产次数及所有超声指标做为协变量,以>PAS-4为结果变量,满足条件逐步前进logistic 回归法,入选最优多因素模型共有2个因素:局部组织外生和子宫膀胱间高度血管化,均为PAS-4级以上的危险因素。由此建立超声预测胎盘植入程度的模型:log(P)=-3.434+1.705×局部组织外生+3.722×子宫膀胱间高度血管化。见表3。

表 3 预测胎盘植入程度的多因素logistic回归分析结果
2.4ROC曲线评价不同模型超声指标对PAS的预测价值分别以局部组织外生、子宫膀胱间高度血管化及综合以上2个指标建立预测模型1、模型2和模型3。其中,模型3的曲线下面积明显大于模型1、模型2。模型3的敏感度、特异性、阳性似然比、阴性似然比及约登指数与预测模型2一致,但模型3 AUC高于模型2的AUC。见表 4。
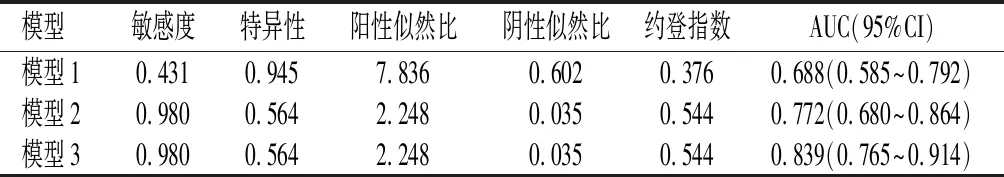
表 4 PAS孕妇超声预测胎盘植入程度预测模型的预测效能
3 讨 论
本研究选择了一组严重的PAS病例,回顾性分析了采用EW-AIP 2016的标准化扫描方法所描述PAS超声检查特征的一组图像数据[12],通过logistic回归分析法发现,局部组织外生、子宫膀胱间高度血管化这两个图像用于产前预测PAS-4级以上病例具有较高的敏感度,但特异性差。
自“透明带消失”作为第一个用于描述胎盘植入的超声征象以来,许多学者都在进行有关超声预测胎盘植入的研究以提高产前诊断胎盘植入的准确性,而对于各个超声征象描述不一。既往研究提出胎盘陷窝的存在、透明带的消失[14-15]与胎盘植入密切相关,但是本研究中,对PAS-4以上孕妇的诊断中,这些变量并未进入回归模型,经过筛选后,只保留了局部组织外生及子宫膀胱间高度血管化这两个指标。
局部组织外生是指绒毛组织穿透子宫浆膜层侵入邻近的宫旁器官,其中膀胱最易受累。这种局灶性外生的胎盘组织,延伸超出子宫浆膜层,基本只发生在穿透性胎盘中[12]。研究显示,有12%的胎盘穿透病例中伴有局部组织外生征象[16],同时该超声征象特异性可达80%至100%,但敏感度最高为42%[17],与本研究的结果相近。
在彩色多普勒超声下出现在子宫肌层和膀胱后壁之间丰富的彩色多普勒信号,表示子宫膀胱间高度血管化,极大可能提示该区域有许多密集弯曲的血管,丰富的血流信号提示胎盘穿透可能性大[18]。这种子宫-膀胱界面间存在的大量交错血管被证明是引起PAS子宫切除术中出血的独立危险因素[19]。我们的研究也发现该指标对于预测PAS-4级以上的敏感度达到98%。FIGO指南提出,PAS产前诊断应着重识别具有胎盘植入和穿透性植入,而并非强调识别PAS和非PAS的区别[6];故在Cali等[7]所提出的超声图像学分级系统中,将 FIGO2018中的PAS-4和PAS-5一同定义为超声PAS-2,子宫膀胱间高度血管化则是区别超声PAS-1和PAS-2的唯一图像学特征,也提示该特征缺乏特异性。既往也有部分研究着力于产前超声对区分胎盘植入程度的研究。Cali等[20]的一项前瞻性研究中提出联合三个超声指标对于胎盘穿透的预测价值最高,敏感度和特异性分别为100%和77%,与本文研究结果相似。然而,该研究未使用EW-AIP 2016的标准超声指标,同时也未纳入PAS高危因素。联合PAS高危因素及超声图像特征等多因素进行预测的方法正在越来越多地应用。前置胎盘和既往剖宫产史是PAS的重要危险因素[5],基于本研究所有孕妇均为完全性前置胎盘,所以仅有既往剖宫产次数这一变量进入logistic回归分析,但未进入最终的回归模型。值得注意的是,所有十个标准化图像在PAS-4和PAS-5间均有着极为显著的差异性,虽然本研究中只发现局部组织外生及子宫膀胱间高度血管化这两项指标具有预测PAS-4以上的效能,但该作用必须在对其他图像仔细识别的基础上才能获得。此外,本研究是在三级转诊中心收集的数据,术前的图像学诊断势必会影响术式选择,也不能排除对术中分级的影响。
综上所述,FIGO2018PAS-4和PAS-5的围术期结局差距大,应尽可能获得产前诊断以便及时转诊分流。两者的产前诊断需要做到:①根据EW-AIP 2016要求完成标准化的超声扫描;②做决策前或术前,仔细复习局部组织外生及子宫膀胱间高度血管化这两项指标;③应考虑结合磁共振成像技术,发挥其对于评估子宫后壁胎盘植入、胎盘侵入子宫肌层的深度,以及宫旁组织和膀胱受累程度的优势,进一步提高产前诊断的准确性。

