右美托咪定对妇科腔镜手术患者七氟醚最低肺泡浓度和苏醒期质量的影响*
陈俊,王绍林
(芜湖市第二人民医院 麻醉科,安徽 芜湖 241000)
右美托咪定(dexmedetomidine, Dex)是临床常用的麻醉辅助药,其镇静、镇痛作用显著,在许多手术中广泛应用,在进行气管插管操作时还能减少操作引起的血压及心率升高,保持血液动力学的稳定性,减少不良反应的发生率,并在一定程度上减少使用丙泊酚和阿片类药物的量[1-2]。但是有关七氟醚全麻术后躁动的发生时有报道,肾上腺素能反应的最低肺泡浓度(minimum alveolar concentration for blocked adrenergic response, MACBAR)是指能阻滞肾上腺素能反应的吸入麻醉药的浓度,Dex在骨科手术、卵巢癌根治手术中能降低七氟醚的MACBAR值[3-4],但在妇科腹腔镜手术中的作用及对苏醒期躁动的影响的研究还很少。本研究以接受妇科腹腔镜手术患者为研究对象,探讨Dex对七氟醚MACBAR值及苏醒期躁动的影响,为临床妇科腹腔镜手术中的麻醉药物的选择提供参考。
1 对象与方法
1.1 对象
选取2018年3月—2019年3月接受妇科腹腔镜手术患者80例,采用随机数字表均分为Dex组和对照组。纳入标准:(1)年龄19岁~55岁;(2)体质量指数(BMI)19.0~25.0 kg/m2;(3)美国麻醉医师协会(ASA)分级[5]Ⅰ~Ⅱ级;(4)因妇科疾病实施腹腔镜手术(子宫肌瘤、卵巢囊肿)。排除标准:(1)严重的心、肺重要脏器系统性疾病;(2)精神疾病;(3)吸毒、长期使用镇痛药物;(4)近1个月使用影响交感神经功能相关药物;(5)各类传导阻滞及窦性心动过缓。
1.2 麻醉及手术方法
1.2.1麻醉方法 两组患者常规禁食禁饮,入室后使用面罩吸氧,开通静脉通道,输注乳酸钠林格7 mL/kg,应用Ultraview SL2700监测心电图(electrocardiograph,ECG)、血氧饱和度(pulse oxygen saturation, SPO2)、血压(blood pressure, BP)和心率(heart rate,HR),并进行脑电双频谱指数监测。Dex组在麻醉诱导前15 min开始输注Dex(0.5 μg/kg,10 min内输完),以0.2 μg/kg/h维持。对照组给予相同剂量的生理盐水。两组麻醉诱导:2 mg/kg丙泊酚,0.4 μg/kg舒芬太尼,0.8 mg/kg罗库溴铵(镇静、镇痛药物均对苏醒质量有影响,需统计用量),按照体重计算剂量;待肌松完善后在视屏喉镜下置入气管导管,连接麻醉机机控呼吸,设定潮气量8 mL/kg、呼吸频率10~12次/min,吸呼比1 ∶2,维持呼气末二氧化碳分压(PETCO2)35~45 mmHg。吸入七氟醚(批号17092631,上海恒瑞药业有限公司),适当调整吸入浓度使呼气末七氟醚浓度(ETSEVO)达到预设值。手术结束前30 min停止使用右美托咪定,手术结束后停止使用麻醉药物,符合拔管条件后拔除气管导管,送入麻醉后恢复室,观察恢复期的躁动情况。术后3 d对患者进行随访。
1.2.2七氟醚MACBAR调定 采用序贯法对七氟醚MACBAR的变化进行观察[6],气相色谱仪(agilent technologies GC7890A)测定呼末气中吸入麻醉药浓度。两组患者的起始七氟醚吸入浓度均为2%,若建立气腹刺激造成患者HR、平均动脉压(MAP)变化值升高大于或等于气腹前值的20%、则为阳性反应,在下一例患者时七氟醚浓度增加0.5%;若患者HR、MAP变化值升高小于气腹前值的20%、则为阴性反应,则下一例患者时七氟醚浓度减小0.5%。每次反应阳性转为阴性的中点定义为交叉点,若出现3个交叉点,则将第3个交叉点的阴性浓度定为新的起始浓度,然后按照上述方法以0.2%的差异继续进行实验,直到观察到从阳性到阴性的6个交叉点为止,把每组6个独立交叉点中的ETsevo取均值,即为该组七氟醚的MACBAR。
1.3 观察指标
对比两组患者在输注Dex前(T0)、输注Dex10 min后(T1)、气腹后即刻(T2)、气腹30 min(T3)及气腹结束(T4)时间点的吸入七氟醚浓度值、HR和MAP的差异,记录两组患者苏醒时间(苏醒时间是指最后一次给麻醉药到患者清醒之间的时间长度)、七氟醚MACBAR值、苏醒期Ricker镇静躁动评分及相关不良反应(头晕、嗜睡、躁动、尿潴留等)的发生率。连接多功能检测仪记录上述指标。对比两组患者的Ricker镇静躁动评分。评分标准为:不能唤醒(1分)、非常镇静(2分)、镇静(3分)、安静合作(4分)、激惹(5分)、非常激惹(6分)、危险激惹(7分)[7]。
1.4 统计学处理
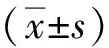
2 结果
2.1 一般资料
两组患者基线资料上述基线比较,差异无统计学意义(P>0.05)。见表1。
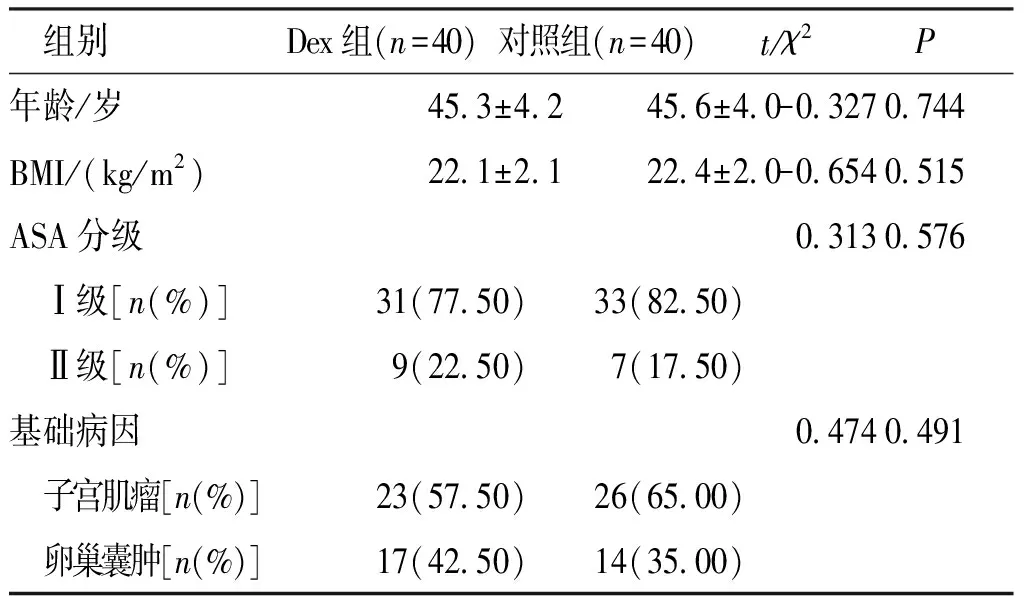
表1 两组患者的一般资料比较
2.2 MAP、HR
T0、T1时刻,Dex组和对照组的MAP、HR监测值差异无统计学意义(P>0.05)。T2~T4时刻,Dex组患者的MAP、HR监测值均低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者不同时点的MAP、HR
2.3 七氟醚吸入浓度
T0时刻,Dex组和对照组的七氟醚吸入浓度比较,差异无统计学意义(P>0.05)。T1~T4时刻,Dex组患者的七氟醚吸入浓度均低于对照组,差异均具有统计学意义(P<0.05)。见表3。

表3 两组患者不同时点的七氟醚吸入浓度
2.4 苏醒期指标和MACBAR值
Dex组和对照组的七氟醚MACBAR值、苏醒5 min后的Ricker镇静评分均低于对照组,差异有统计学意义(P<0.05)。Dex组和对照组的苏醒时间、气腹结束时的Ricker镇静评分比较,差异均无统计学意义(P>0.05),苏醒5 min后,Dex组的Ricker镇静评分低于对照组,差异有统计学意义(P<0.05)。见表4。
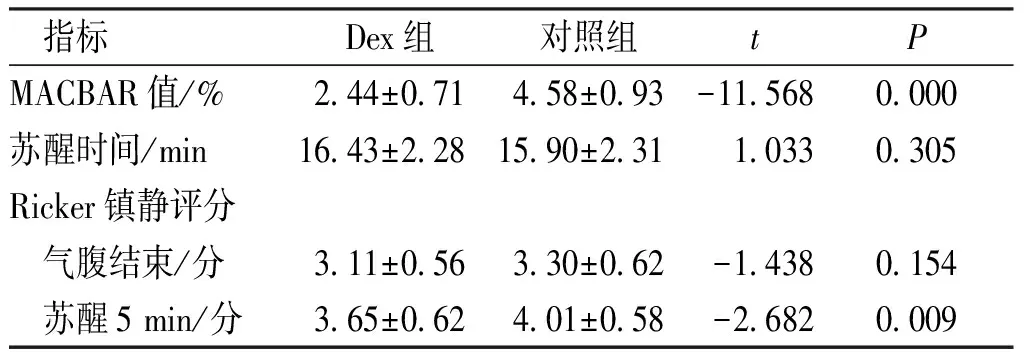
表4 两组患者苏醒期指标、MACBAR值
2.5 不良反应
麻醉后至术后24 h内,Dex组发生头晕1例、嗜睡1例;对照组头晕2例、嗜睡2例、躁动1例、尿潴留2例,Dex组(5.00%)和对照组(17.50%)的麻醉相关不良反应比较,差异无统计学意义(χ2=3.130,P=0.077>0.05)。
3 讨论
麻醉剂的使用不仅应满足手术的需要,而且还应确保机体循环的稳定性。当单独使用吸入麻醉剂维持麻醉时,需要较高的吸入浓度来抑制患者的交感性肾上腺素能反应,这会增加心血管抑制的发生风险,目前常考虑复合麻醉。MACBAR值可对交感性肾上腺素能反应、血压和心率的变化进行反映,监测七氟醚MACBAR值将有利于医师依据数值对术中手术及麻醉刺激引起的血流动力学变化进行调控[8-9]。研究发现,Dex对呼吸系统无明显抑制作用,且能够有效维持合适的麻醉深度和血流动力学稳定,并可以减低七氟醚诱发肾上腺素能反应的MAC[10]。本研究结果显示,向患者预用Dex可以减少七氟醚MACBAR,Dex通过作用于脊髓产生镇痛作用,并导致血中儿茶酚胺浓度呈剂量依赖性降低,降低插管反应和手术压力,并防止因气道治疗困难而引起的血流动态障碍,可以将其安全地应用给老年患者[11-12]。本研究的观察组在麻醉诱导前静脉滴注Dex,研究发现,Dex可以显著降低吸入的七氟醚浓度并减少吸入麻醉剂的量。本研究结果显示,在T0、T1时刻,两组患者MAP、HR值差异无统计学意义;T2~T4时刻,Dex组患者的MAP、HR监测值均低于对照组。T1~T4时刻,Dex组患者的七氟醚吸入浓度、MACBAR值、苏醒5 min后的Ricker镇静评分显著较对照组低。国外研究结果表明,Dex可以有效降低吸入麻醉药的MACBAR值[13]。也有研究发现,Dex辅助全身麻醉可以有效减少围手术期的镇静剂的使用量[14]。为了抑制刺激引起的应激反应,必须维持较高的呼末吸入麻醉药浓度。测得的七氟醚的MACBAR值自然较高,结合使用Dex可以降低七氟醚的MACBAR值,其作用机制可能与Dex对第四脑室旁蓝斑核的镇静作用有关。腹腔镜手术中的人工气腹可以激发交感肾上腺素系统,增加血液中儿茶酚胺的分泌,并增加血压、心率和心肌耗氧量。Dex不仅有抗交感作用且可维持血液动力学的稳定,这项研究观察到Dex辅助麻醉可以有效抑制人工气腹反应,减少儿茶酚胺的释放,减少血流动力学波动,并将HR和MAP维持在较低水平。临床已经证实,Dex能够减轻气腹和手术导致的血压变化程度,维持血液动力学的稳定性,并且不会延长苏醒时间[15]。本研究中Dex降低七氟醚的MACBAR的原因是:Dex除了可抑制交感神经活性和血管反应性外,还可抑制Dex释放内源性阿片样物质的水平,使七氟醚对中枢神经系统的作用增强;此外,Dex还能抑制气腹或切皮对机体的刺激,对七氟醚的作用造成影响,结果使MACBAR值降低。精确使用麻醉药对于维持腹腔镜手术患者的血液动力学稳定性具有重要意义。
目前有关Dex降低七氟醚MACBAR值的研究还很少,有关于其在腹腔镜手术中的作用也较少,本研究结果显示:Dex可显著降低七氟醚MACBAR值,镇静效果更好,对血压的影响作用较小,围术期的不良反应较少,值得临床应用。但由于本研究的样本数量较小,且未对不同疾病类型的患者做详细分组,实验结果可能存在误差,这在今后的研究中需要进一步探究。
综上所述,妇科腹腔镜手术患者七氟醚吸入维持麻醉前采用Dex进行麻醉诱导更有利于患者血流动力学稳定,对于降低MACBAR值、提高患者苏醒期质量具有积极作用。

