B超引导下外周神经阻滞麻醉在老年患者下肢手术中的应用及其对患者生命体征的影响
潘志高
(盐城市第一人民医院麻醉科,江苏 盐城 224006)
老年人因器官组织功能的减弱和免疫功能的下降,常伴有骨质疏松等情况,易发生下肢骨折,当前手术是治疗下肢骨折的有效手段之一,但老年人因年龄较大,对其进行下肢手术麻醉往往会导致呼吸系统并发症[1]。外周神经阻滞麻醉方式虽能缓解患者疼痛,但该麻醉方式在手术过程中定位困难,会对患者的呼吸系统、血流动力学水平以及循环系统产生一定影响,因此手术风险较高。B超引导下进行外周神经阻滞麻醉,可帮助麻醉师对患者神经部位进行有效观察,清楚判断穿刺的部位和深度,提高穿刺成功率和麻醉质量,减少对患者的刺激,稳定其生命体征,推进手术的顺利进行[2]。本研究旨在探讨B超引导下外周神经阻滞在老年患者下肢手术麻醉中的应用及其对患者生命体征的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年3月至2020年3月在盐城市第一人民医院行下肢手术的68例老年患者,按随机数字表法分为对照组和观察组,各34例。对照组患者中男性16例,女性18例;年龄63~84岁,平均(72.45±2.21)岁;骨折部位:胫腓骨骨折8例,膝部骨折12例,足部骨折7例,踝关节骨折7例。观察组患者中男性19例,女性患者15例;年龄62~83岁,平均(72.15±2.14)岁;骨折部位:胫腓骨骨折9例,膝部骨折11例,足部骨折8例,踝关节骨折6例。对比两组患者一般资料,差异无统计学意义(P>0.05),组间具有可比性。研究经院内医学伦理委员会审核批准,患者或家属知情同意。纳入标准:符合《实用骨科学》[3]中的相关诊断标准者;无周围神经阻滞禁忌证者;近期未使用糖皮质激素者等。排除标准:意识障碍患者;心脏、肝、肾功能严重损伤者;近期接受过糖皮质激素治疗患者等。
1.2 方法 两组患者手术前均对患者血压、心率等体征进行监测,建立静脉通道,核实患者情况并安抚患者情绪,予以心理疏导。对照组患者采用常规外周神经阻滞麻醉方式:入手术室后帮患者取侧卧位,在髂后上棘与股骨大转子上作连线,在连线的中间位置作垂直线,接着在垂直线与股骨大转子和骶裂孔连线的交点作为穿刺点进行穿刺,在针管穿刺入出现易感时回抽针管,并推注浓度0.5%盐酸罗哌卡因注射液(齐鲁制药有限公司,国药准字H20052716,规格:10 mL∶75 mg)20 mL进行坐骨神经阻滞麻醉。观察组患者在B超引导下行外周神经阻滞麻醉:协助患者取侧卧位,使用便捷式超声仪探头在患者臀后坐骨结节和股骨大转子之间进行平扫,对股方肌浅面有高回声的坐骨神经纤维进行显示,在B超引导下,在“微笑征”标志部位穿刺,到适宜位置后回抽针管,推注浓度0.5%的罗哌卡因20 mL,使用B超影像观察药物在患者组织中的扩散,完成外周神经阻滞麻醉。两组患者均在外周神经阻滞麻醉后取仰卧位接受全麻和麻醉维持。
1.3 观察指标 ①对比两组患者苏醒时间、拔管时间、感觉阻滞时间、运动阻滞时间。②对比两组患者的术后2、4、8 h疼痛情况,采用视觉模拟疼痛量表(VAS)[4]评分进行评估,满分10分,分数高低与患者的疼痛程度呈正比。③使用多功能检测仪检测并对比两组患者麻醉前、麻醉后10、30 min的平均动脉压(MAP)、心率(HR)。④对比两组患者麻醉后躁动情况,分值为0~3分,无躁动:0分;轻度躁动:有刺激的情况下稍有躁动现象,1分;中度躁动:无刺激情况下偶尔有挣扎现象,2分;重度躁动:有剧烈挣扎现象并需要制动处理,3分[5]。
1.4 统计学方法 应用SPSS 21.0统计软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料以()表示,采用t检验;多时间点计量资料比较采用重复测量方差分析。以P<0.05为差异有统计学差意义。
2 结果
2.1 临床指标 观察组患者苏醒、拔管时间显著短于对照组;感觉与运动阻滞时间显著长于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者临床指标比较(, min)

表1 两组患者临床指标比较(, min)
组别 例数 苏醒时间 拔管时间 感觉阻滞时间 运动阻滞时间对照组 34 13.42±3.11 18.64±4.13 256.71±20.53 189.62±11.32观察组 34 10.15±3.06 13.64±4.06 410.52±20.64 258.74±10.15 t值 4.370 5.034 30.808 26.508 P值 < 0.05 < 0.05 < 0.05 < 0.05
2.2 疼痛情况 术后2、4、8 h两组患者VAS评分均呈上升趋势,观察组各时间点显著低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者疼痛情况比较(, 分)
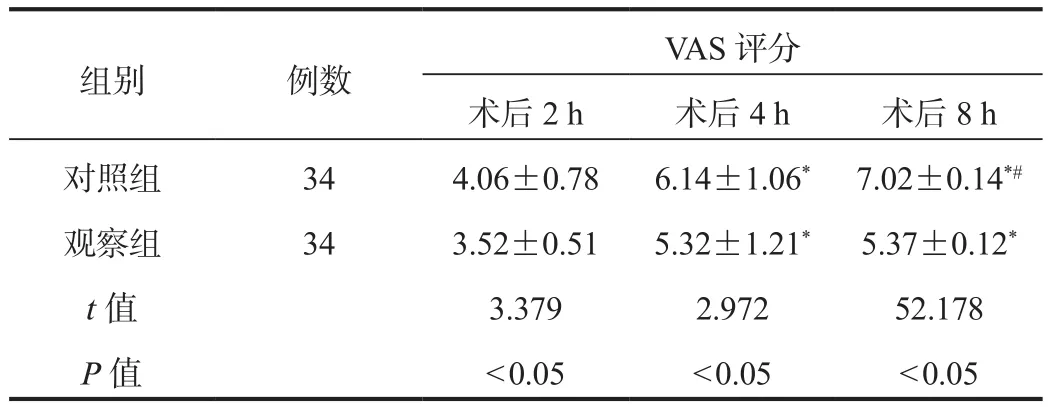
表2 两组患者疼痛情况比较(, 分)
注:与术后2 h比,*P<0.05;与术后4 h比,#P<0.05。VAS:视觉模拟疼痛量表。
组别 例数 VAS评分术后2 h 术后4 h 术后8 h对照组 34 4.06±0.78 6.14±1.06* 7.02±0.14*#观察组 34 3.52±0.51 5.32±1.21* 5.37±0.12*t值 3.379 2.972 52.178 P值 < 0.05 < 0.05 < 0.05
2.3 MAP、HR水平 与麻醉前比,麻醉后10、30 min两组患者MAP、HR水平均呈上升趋势,观察组显著低于对照组,差异均有统计学意义(均P<0.05);观察组患者MAP、HR各时间点经比,差异均无统计学意义(均P>0.05),见表 3。
表3 两组患者MAP、HR水平比较()

表3 两组患者MAP、HR水平比较()
注:与麻醉前比,△P<0.05;与麻醉后10 min比,▲P<0.05。MAP:平均动脉压;HR:心率。1 mm Hg=0.133 kPa。
组别 例数 MAP(mm Hg) HR(次/min)麻醉前 麻醉后10 min 麻醉后30 min 麻醉前 麻醉后10 min 麻醉后30 min对照组 34 78.64±2.21 81.65±2.62△ 84.01±2.01△▲ 78.67±3.06 82.53±4.16△ 83.65±2.16△观察组 34 78.16±2.13 79.14±2.15 79.20±2.21 78.46±3.15 79.33±3.52 79.45±3.01 t值 0.912 4.318 9.389 0.279 3.424 6.610 P值 > 0.05 < 0.05 < 0.05 > 0.05 < 0.05 < 0.05
2.4 麻醉后躁动情况 两组患者无、轻度、中度、重度躁动患者占比比较,差异均无统计学意义(均P>0.05),见表4。
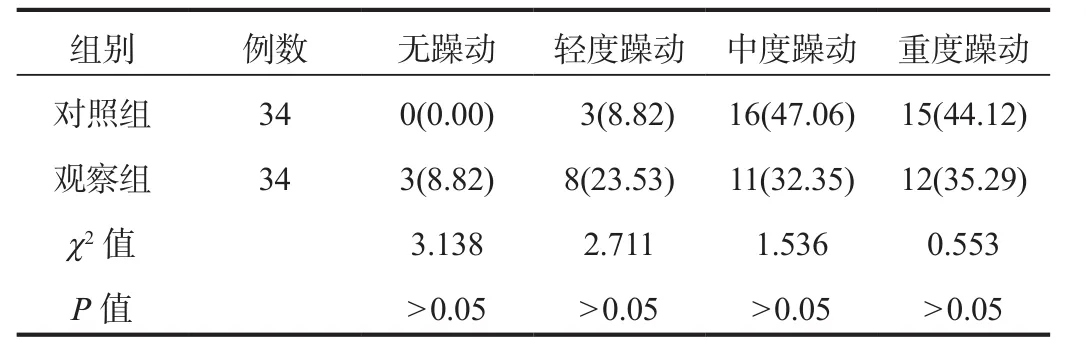
表4 两组患者麻醉后躁动情况比较[ 例(%)]
3 讨论
下肢骨科手术是高龄老年人群中常见手术,在下肢手术患者的麻醉中,多采用腰丛神经阻滞麻醉、椎管内麻醉方式,对患者的血小板等指标有不利影响,而传统的外周神经阻滞麻醉多由医生凭借经验进行穿刺操作,术野无引导,对麻醉师的操作技术要求较高,穿刺时间较长,会极大程度刺激患者机体,器官极易损伤。
超声引导下进行外周神经阻滞麻醉,可以实施精准的神经阻滞,能避免因解剖个体差异带来的阻滞困难,可以监测给药过程,观察局部麻药扩散范围,减少麻醉药物的使用量,减少并发症;超声引导下进行穿刺不仅能把握穿刺针的角度与进针深度,还可以观察用药范围,及时调整药量与进针方向,发挥最大的麻醉药效;同时减小对患者外周神经的损伤,减少术后躁动情况与患者疼痛感[6-7]。本研究结果显示,观察组患者苏醒时间、拔管时间均显著短于对照组;而感觉阻滞时间与运动阻滞时间均显著长于对照组;术后2、4、8 h VAS评分均显著低于对照组,两组患者无、轻度、中度、重度躁动患者占比相比,差异无统计学意义,表明B超引导外周神经阻滞麻醉在老年人下肢手术中应用能提高麻醉质量,缓解患者术后疼痛,具有较好的麻醉效果。
MAP、HR水平均反映患者生命体征,两者水平浮动较大,表明患者手术过程中受麻醉药物影响较大,影响患者病情的恢复。老年患者在进行下肢手术时,由于其体质原因和药物之间作用的影响,且药物进入血液较快,易对患者血管系统产生影响,造成心率加快、动脉压不稳定等情况,不利于患者手术顺利进行。超声引导下进行外周神经阻滞麻醉能够利用人体解剖标志进行穿刺,可控制麻醉药物剂量,且术野清晰,可以观察到药物的扩散情况,有效避免对患者心血管血流动力学产生不良影响[8]。本研究结果显示,麻醉后10、30 min观察组患者MAP、HR水平均显著低于对照组,表明B超引导下外周神经阻滞麻醉在老年人下肢手术中应用利于稳定患者生命体征,并控制病情发展。
综上,在下肢手术老人患者中采用B超引导外周神经阻滞麻醉可以提升麻醉质量,缓解患者术后疼痛感,具有较好的麻醉效果,利于生命体征的平稳,值得推广。

