超声引导定位下干针治疗对行肌筋膜触发点灭活患者疼痛与神经功能的影响
崔 静,王 梅,宋 红,黄 华,李 伟
(贵州省骨科医院骨内三科,贵州 贵阳 550002)
肌筋膜触发点(myofascial trigger points,MTrPs)源自JanetG.Travell教授首次提出的肌肉源性疼痛,由于多种因素引起人体骨骼肌内产生紧张带,紧张带的长期存在引起机体肌力失衡,导致患者表现出疼痛、敏感、关节运动范围受限的肌筋膜疼痛综合征[1]。由于该病症发病率极高,且症状易被其他类型病症掩盖,因而难以尽早确诊,较易延误病情。临床常用的治疗方法为干针、止痛药物,均有一定的治疗效果,但对于部分患者来说,效果不明显。目前最新研究发现在超声引导下应用干针可以更加准确的针刺触发点乙酰胆碱与其浓度,进而减少机体自发电位频率与波幅,缓解患者疼痛、运功受限等症状[2]。本研究旨在探讨超声引导定位下干针治疗对行MTrPs灭活患者疼痛与神经功能的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取贵州省骨科医院2018年6月至2020年6月就诊的84例行MTrPs灭活患者,将其按照随机数字表法分为观察组与对照组,各42例。观察组患者中男性19例,女性23例;年龄39~73岁,平均(56.72±4.35)岁;疼痛类型:颈椎病疼痛19例,腰椎间盘突出疼痛15例,肩周疼痛8例。对照组患者中男性20例,女22例;年龄41~72岁,平均(57.13±4.16)岁;疼痛类型:颈椎病疼痛18例,腰椎间盘突出疼痛18例,肩周疼痛6例。两组患者一般资料相比,差异无统计学意义(P>0.05),组间具有可比性。本研究经院内医学伦理委员会审核并批准,且患者或家属对本研究同意并签署知情同意书。纳入标准:符合《脊柱相关疾病治疗学》[2]中的相关诊断标准者;可触及疼痛结节,触压或针刺可能引发强烈酸胀痛感觉和局部抽搐现象者;相邻或更远处牵涉痛及不同程度敏感、疼痛、异常出汗等交感现象者;伴随关节运动范围受限者;近期未服用止痛药物者;触点皮肤未过敏或感染者等。排除标准:对本研究治疗方案不耐受或不接受者;合并神经系统、脏器、感染性、骨科等疾病者;合并精神心理学疼痛者;排除其他器质性或病变引起的疼痛者;依从性差者等。
1.2 方法 对照组患者给予止痛药物治疗,包括香丹注射液(浙江泰康药业集团有限公司,国药准字Z33020934,规格:10 mL/支),10 mL/次;2%盐酸利多卡因注射液(河北天成药业股份有限公司,国药准字H13022313,规格:5 mL/支),2 mL/次;维生素B12注射液(山西晋新双鹤药业有限责任公司,国药准字H14021210,规格:1 mL/支)1 mL/次;0.9%氯化钠注射液(中国大冢制药有限公司,国药准字H20043271,规格:10 mL/支),3 mL/次,以上药物均1次/d,根据患者的病情程度选择对症的治疗药物。观察组患者在对照组的基础上采用超声引导定位下干针灭活。检查肌筋膜疼痛触发点,根据患者实际病情与治疗耐受情况,选择适宜针具,一般为0.3 mm针具,应用超声仪器对触发点深度进行定位标记。对标记触发点进行常规消毒后进行针刺操作,按压标记点,以患者无强烈刺痛感为宜进行快速进针至触发点,反复穿刺,直到患者出现肌肉跳动表现停止;若患者未出现该表现则需改为斜刺,穿刺针呈45°快速斜入该标记点,反复穿刺,根据患者对针刺酸胀程度耐受情况确定针刺次数。患者出现肌肉抽搐跳动后需留针8~15 min,每次针刺治疗需间隔3~4 d。并给予患者肌肉拉伸训练。两组均连续治疗3个月后评定疗效。
1.3 观察指标 ①对比两组患者治疗3个月后的临床疗效:参照《脊柱相关疾病治疗学》[3]中的相关判定标准,其中痊愈:患者无疼痛、出汗等临床症状,超声诊断恢复正常;好转:患者存在轻微疼痛,超声诊断结果明显好转;无效:患者仍强烈疼痛,难以忍受,超声诊断结果与治疗前无明显变化。总有效率=(痊愈+好转)例数/总例数×100%。②对比两组患者治疗前后疼痛改善情况,采用简化麦吉尔疼痛量表(McGill)[4],包括疼痛分级指数(PRI)、视觉模拟疼痛量表(VAS)、现时疼痛强度(PPI)三项,满分均10分,分数越高,表明疼痛等级越高,治疗效果越不理想。③对比两组患者治疗前后神经因子指标:包括脑源性神经因子(BDNF)、神经生长因子(NGF)及神经元特异性烯醇化酶(NSE),分别采集两组患者空腹静脉血5 mL,3 000 r/min转速离心10 min,分离血清,采集酶联免疫组化法对应试剂盒检测血清水平。
1.4 统计学方法 使用SPSS 23.0统计软件行数据分析,计量资料与计数资料分别以(、[ 例(%)]表示,两组间比较分别采用t与χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效 治疗3个月后观察组患者临床总有效率为97.62%,高于对照组患者的78.57%,差异有统计学意义(P<0.05),见表 1。
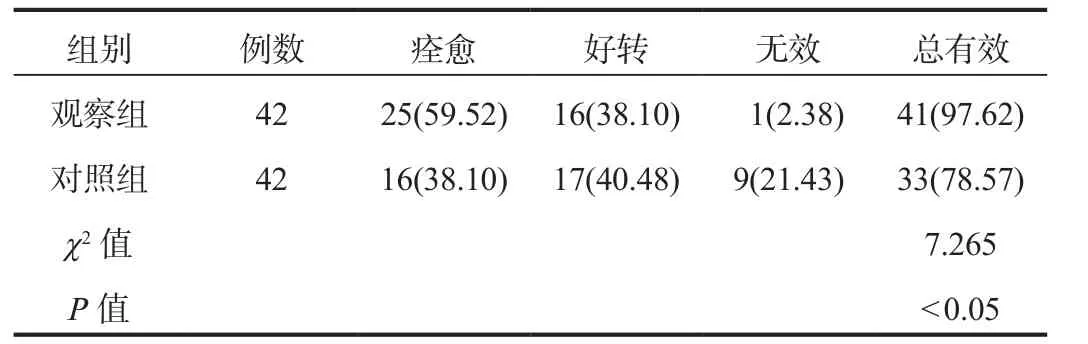
表1 两组患者临床疗效比较[ 例(%)]
2.2 疼痛改善程度 与治疗前比,治疗后两组患者PRI、VAS、PPI评分均有所下降,且观察组低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者疼痛改善程度比较( , 分)
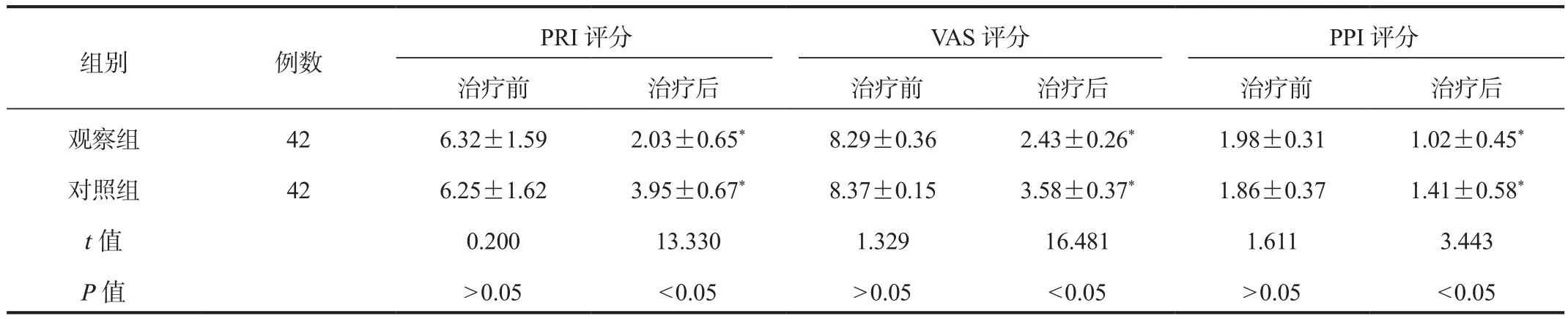
表2 两组患者疼痛改善程度比较( , 分)
注:与治疗前相比,*P<0.05。PRI:疼痛分级指数;VAS:视觉模拟疼痛量表;PPI:现时疼痛强度。
PRI评分 VAS评分 PPI评分治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 42 6.32±1.59 2.03±0.65* 8.29±0.36 2.43±0.26* 1.98±0.31 1.02±0.45*对照组 42 6.25±1.62 3.95±0.67* 8.37±0.15 3.58±0.37* 1.86±0.37 1.41±0.58*t值 0.200 13.330 1.329 16.481 1.611 3.443 P值 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05组别 例数
2.3 神经功能 与治疗前比,治疗后两组患者血清BDNF、NGF水平均升高,且观察组高于对照组;而血清NSE水平均降低,且观察组低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者神经功能比较()

表3 两组患者神经功能比较()
注:与治疗前相比,*P<0.05。BDNF:脑源性神经因子;NGF:神经生长因子;NSE:神经元特异性烯醇化酶。
BDNF(ng/mL) NGF(pg/mL) NSE(μg/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 42 2.34±0.72 5.87±1.41* 113.45±12.24 149.68±15.43* 75.63±16.35 23.64±2.65*对照组 42 2.45±0.69 4.26±0.95* 113.02±12.58 128.35±14.67* 74.95±15.62 45.62±3.65*t值 0.715 6.137 0.159 6.493 0.195 31.581 P值 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05组别 例数
3 讨论
MTrPs可分为活化与潜在,活化患者多表现为自发性疼痛、局部疼痛、远处牵涉性疼痛等,而潜在患者多经过机械性刺激方可产生自发性疼痛[5]。临床治疗更多关注活化患者灭活,通常采用止痛药物治疗,可减少患者疼痛,缓解病情发展,但单纯使用药物治疗,对于受到急性或慢性的肌肉损伤患者的效果不明显。
触发点治疗原则是通过肌肉牵张受累肌肉或肌群,灭活活化与潜在MTrPs,并对诱发因素进行消除,预防复发。超声引导定位通过超声显示可以清楚地检测病变位置,有效获取低风险的组织相关信息,精准把握触发点定位,提高准确性,干针是通过刺激α-δ神经纤维,促进MTrPs周围肌肉组织的内源性内啡肽与脑啡肽释放,提高机体疼痛阈值,降低肌肉张力,加快触发点乙酰胆碱提高受体浓度,降低自发电位频率与波幅;同时促进缓激肽与降钙素基因相关肽等疼痛相关化学物质的平衡状态[6]。本研究结果显示,治疗后观察组患者临床总有效率高于对照组,PRI、VAS、PPI评分低于对照组,提示超声引导定位下干针治疗行肌筋膜触发点灭活患者,可提高其临床疗效,减轻患者疼痛。
BDNF直接影响神经元兴奋性,NGF参与交感神经与感觉神经元生长、发育过程,保护损伤神经细胞,两者水平升高,可促进病情恢复;NES存在于大脑神经元中,当患者机体受到损失,其水平升高,使病情加重[7]。超声引导下干针治疗可以刺激肌肉神经纤维,抑制炎症细胞活性,激活相关神经因子高表达,同时激活大髓鞘纤维,降低局部机体代谢介质与化学介质,加速局部微循环,调节神经功能[8]。本研究结果显示,治疗后观察组患者血清BDNF、NGF水平高于对照组,而血清NES水平低于对照组,提示超声引导定位下干针治疗行肌筋膜触发点灭活患者,可有效改善患者神经功能,促进病情恢复。
综上,超声引导定位下干针治疗行MTrPs灭活患者,可有效提高其临床疗效,减轻疼痛,改善神经功能,提高识别深层MTrP定位准确性,值得临床进一步推广。

