血清D-乳酸、HDC、PCT联合检测对腹部手术患者肠道屏障受损的预测价值*
龙厚东,陈晓旦,郭善禹,刘辉辉,郑 晓,闫纪平,程 斌
上海市浦东新区光明中医院:1.普外科;2.检验科,上海 200120;3.上海交通大学附属第九人民医院普外科,上海 200011;4.上海市浦东新区人民医院检验科,上海 201299
肠道屏障是指肠道借助黏膜上皮、肠道内菌群、肠道蠕动及机体免疫系统、内分泌系统防止肠道内源微生物、内毒素穿过肠黏膜侵害血液循环及其他组织器官[1]。多数腹部手术患者术后1~2周易发生不同程度的肠道屏障受损。D-乳酸是肠道微生物发酵产物[2],组氨酸脱羧酶(HDC)参与小肠黏膜上皮修复[3],降钙素原(PCT)是降钙素的前肽,三者均与肠道屏障受损密切相关[4]。本研究主要探讨腹部手术患者肠道屏障受损的危险因素及D-乳酸、HDC、PCT联合检测对肠道屏障受损的预测价值。
1 资料与方法
1.1一般资料 选择2016年7月至2019年1月在上海市浦东新区光明中医院进行腹部手术的160例患者为研究对象,以术后患有早期炎性肠梗阻患者36例为观察组,以术后未出现早期炎性肠梗阻患者124例为对照组。
1.2纳入、排除标准 纳入标准:(1)年龄18~80岁;(2)在上海市浦东新区光明中医院进行腹部手术;(3)观察组患者于术后3~7 d开始出现梗阻症状,在术后1~2周出现典型肠梗阻症状,查体发现腹部质地坚韧;(4)观察组X线平片可见多个液平面,并显示有肠腔内积液;(5)观察组腹部CT可见肠壁水肿增厚、肠襻成团、肠腔内无显影剂等;(6)不存在可能引起胃肠动力不良的其他疾病,如糖尿病、甲状腺疾病、慢性肝病、结缔组织病等。排除标准:(1)术前有肠道屏障受损;(2)机械性肠梗阻(肠扭转、肠套叠等);(3)继发于腹腔内或腹膜后感染、电解质紊乱等原因造成的麻痹性肠梗阻;(4)肠坏死;(5)近1个月内使用微生态制剂、乳果糖等影响胃动力药物;(6)不能表达主观不适症状或合并严重精神疾病。
1.3方法 收集整理2组患者的一般资料,包括性别、年龄、手术时间、腹部手术类型、手术方式、疾病是否为恶性、肿瘤临床分期等。术前、术后1 d采集2 mL肘部静脉血,3 000 r/min离心10 min取上清液,-80 ℃保存,采用邻联茴香胺试剂法检测D-乳酸水平,采用免疫荧光分析法检测PCT水平,采用酶联免疫吸附试验法检测HDC水平。

2 结 果
2.12组一般资料单因素分析 观察组和对照组年龄、手术时间、腹部手术类型(结直肠癌根治术或肠吻合术)、手术方式、肿瘤临床分期、ASA分级、合并糖尿病、是否低蛋白血症、术后是否发生感染差异有统计学意义(P<0.05),性别、疾病是否为恶性、合并其他基础疾病等差异无统计学意义(P>0.05)。见表1。

表1 2组一般资料单因素分析(n)

续表1 2组一般资料单因素分析(n)
2.22组术前、术后1 d血清D-乳酸、HDC、PCT水平比较 2组术前血清D-乳酸、HDC、PCT水平比较,差异无统计学意义(P>0.05);观察组术后1 d的血清D-乳酸、HDC、PCT水平均显著高于对照组,差异有统计学意义(P<0.05)。见表2。
2.3多因素Logistic回归分析 将单因素分析差异有统计学意义的指标作为自变量,以是否发生术后炎性肠梗阻为因变量,进行多因素Logistic回归分析。结果显示,手术时间>3 h、结直肠癌根治术或肠吻合术、开腹手术、肿瘤临床分期Ⅲ~Ⅳ期、合并糖尿病、低蛋白血症、术后发生感染、术后1 d血清D-乳酸水平升高、术后1 d血清HDC水平升高、术后1 d血清PCT水平升高是肠道屏障受损发生的危险因素(P<0.05)。见表3。
2.4术后1 d血清D-乳酸、HDC、PCT单项及联合检测对肠道屏障受损的预测价值 ROC曲线结果显示,D-乳酸、HDC、PCT单项检测的最佳临界值分别为≤14.67 mg/L、≤29.35 ng/mL、≤0.88 ng/mL,ROC曲线下面积分别为0.718、0.701、0.696。以上述3项中任意2项阳性定义为联合检测阳性,联合检测的ROC曲线下面积为0.899,显著高于各指标单项检测;联合检测的灵敏度为88.88%,显著高于各指标单项检测(P<0.05);特异度为70.96%,与单项检测比较差异无统计学意义(P>0.05)。见表4。
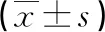
表2 2组术前、术后1 d血清D-乳酸、HDC、PCT水平比较

表3 多因素Logistic回归分析结果

表4 术后1 d血清D-乳酸、HDC、PCT单项及联合检测对肠道屏障受损的预测价值
3 讨 论
术后肠道屏障受损通常是指在进行腹部外科手术后的1~2周发生的肠道屏障功能障碍,最常见的表现是肠梗阻,这主要是由手术创伤引起的。正常情况下,人体肠道通过肠道上皮黏膜、肠道内黏液、肠道内的菌群环境、免疫系统共同构成肠道屏障,能有效防止肠道内的细菌和内毒素进入血液循环。在经历了创伤或腹部手术后,一方面术中为了保持心脑血液灌注,机体适应性地调整全身血液灌注,肠道黏膜处于低灌注状态,易发生肠道黏膜缺血性受损,同时手术损伤也会导致肠壁充血[5];另一方面,术后交感神经兴奋,副交感神经受到抑制,肠道蠕动发生障碍,最终导致肠梗阻等肠道功能障碍的发生[6]。研究腹部手术患者发生术后肠道屏障受损的危险因素,寻找早期预测指标有利于患者的术后恢复。
本研究对上海市浦东新区光明中医院36例腹部手术后发生早期炎性肠梗阻的患者和124例未发生早期炎性肠梗阻的患者一般资料进行分析,发现2组在年龄、手术时间、腹部手术类型(结直肠癌根治术或肠吻合术)、手术方式、肿瘤临床分期、ASA分级、合并糖尿病、是否低蛋白血症、术后是否发生感染上差异有统计学意义(P<0.05)。进一步多因素Logistic回归分析表明,手术时间>3 h、结直肠癌根治术或肠吻合术、开腹手术、肿瘤临床分期Ⅲ~Ⅳ期、合并糖尿病、低蛋白血症、术后发生感染是术后肠道屏障受损发生的危险因素(P<0.05)。研究发现,腹膜受损和术后炎症应答是造成肠道梗阻、粘连的重要原因[7]。腹部手术中的结直肠癌根治术和肠吻合术会破坏肠道上皮黏膜、肠管浆膜,引起腹膜形成创面,肠道缝合操作会进一步刺激肠道,引起肠道粘连,破坏肠道屏障。开腹手术和手术时间>3 h会导致肠管长时间暴露,引起肠道神经反射导致肠道蠕动障碍[8]。朱旭等[9]比较了腹腔镜手术和开腹手术的结直肠癌术后肠梗阻发生率,结果发现,腹腔镜手术能有效减小肠梗阻的发生率。肿瘤分期高的患者常伴有癌细胞远处转移,或累及局部淋巴结,这类患者在行根治手术时需要进行淋巴结清扫,会损伤淋巴管,导致淋巴液发生外渗,引起局部周围组织发生非感染性的炎性反应,导致肠道发生梗阻。术后感染是引起肠梗阻的主要原因,糖尿病患者的高血糖状态会破坏肠道黏膜组织的渗透性,高血糖不利于手术伤口的恢复,还会影响患者的免疫水平,加大术后感染的风险[10]。低蛋白血症患者血浆蛋白减少,渗透压下降,肠道黏膜更容易发生渗液、水肿,也更容易发生继发性感染。
对2组患者术后的血清D-乳酸、HDC、PCT进行检测发现,观察组术后1 d上述指标水平均高于对照组,差异有统计学意义(P<0.05),考虑部分患者发生肠道屏障受损是在术后3 d即开始表现出症状,因而选择术后1 d血清D-乳酸、HDC、PCT进行进一步多因素Logistic回归分析和预测分析,以尽早发现风险及时干预。多因素Logistic回归分析显示,术后1 d血清D-乳酸、HDC、PCT水平升高也是肠道屏障受损的危险因素(P<0.05)。D-乳酸由肠道细菌产生,是细菌发酵的产物,且无法通过其他途径代谢,当肠道黏膜受损时,肠道中的D-乳酸可以通过受损黏膜进入血液循环,因而血液中的D-乳酸水平可以作为肠道黏膜受损的衡量指标。有研究报道,D-乳酸水平对脓毒血症有重要预测价值[11]。PCT在健康者血清中的水平很低,但大量表达于感染、脓毒血症和创伤中,是一种炎性反应标志物[12]。研究报道,PCT对感染性疾病的诊断价值优于白细胞计数,术后感染是导致肠道黏膜屏障受损的重要原因[13]。罗大林[14]研究发现,血清D-乳酸和PCT与急性胰腺炎患者的病情严重程度呈正相关。HDC的相对分子质量为11 000~125 000,是一种组胺生物合成酶,该酶主要表达于快速增生修复组织中。有研究报道HDC参与小肠黏膜上皮缺血再灌注后的修复过程,其血清水平升高表明该处发生溃疡创面,正处于修复过程中[15]。ROC曲线分析表明,术后1 d血清D-乳酸、HDC、PCT对肠道屏障受损均具有较高的预测价值,ROC曲线下面积为0.696~0.718;3项指标联合检测的ROC曲线下面积为0.899,灵敏度和特异度分别为88.88%、70.96%,有望用于腹部手术后肠道屏障受损的早期预测。
综上所述,为了降低腹部手术患者肠道屏障受损,除了遵循常规的手术相关操作规程外,对于一些进行结直肠癌根治术、肠吻合术等肠道屏障损伤高风险手术的患者,建议术后1 d开始连续监测血清D-乳酸、HDC、PCT水平来提早预警肠道屏障受损,一旦发现问题及早干预。

